CRP/Alb、NLR、PLR聯合檢測對重癥急性胰腺炎合并ARDS的預測價值
吳薇,肖影,王健,方琴,譚清林
重癥急性胰腺炎(severe acute pancreatitis,SAP)是消化系統常見危重疾病,病死率高達30%~50%[1]。器官衰竭是SAP主要死亡原因之一,急性呼吸窘迫綜合征(acute respiratory distress syndrome,ARDS)是SAP所致肺衰竭的重要表現,具有病情重、進展快的特點[2]。C反應蛋白(C-reactive protein,CRP)、白蛋白(albumin,Alb)是評估炎性反應的常用參數,而C反應蛋白與白蛋白比值(CRP/Alb)是一種新的基于炎性反應的評分,與急性胰腺炎(AP)、膿毒癥等預后密切相關[3]。且研究顯示,CRP/Alb可反映微血管通透性,而ARDS重要特征為肺微血管通透性增高[4]。中性粒細胞/淋巴細胞比率(neutrophil to lymphocyte ratio,NLR)、血小板/淋巴細胞比率(platelet to lymphocyte ratio,PLR)是新型全身炎性指標,被證實與多種炎性疾病、心血管疾病、腫瘤等相關聯[5-6]。目前,關于CRP/Alb、NLR、PLR與SAP患者并發ARDS相關性及聯合預測價值鮮有研究。基于此,本研究對其展開探討,旨在為臨床上更好地治療SAP提供依據,報道如下。
1 資料與方法
1.1 臨床資料 選取2019年4月—2022年4月廣安市人民醫院重癥醫學科收治的SAP患者108例為研究對象,根據發病后24 h是否并發ARDS分為ARDS組(n=43)與非ARDS組(n=65)。2組性別、年齡、病因、吸煙、飲酒、Hb、WBC、N、SCr、BUN、AST、ALT比較,差異無統計學意義(P>0.05);ARDS組Alb水平低于非ARDS組,急性生理學與慢性健康狀況評估系統Ⅱ(APACHEⅡ)評分、序貫器官衰竭(SOFA)評分、CRP水平高于非ARDS組(P<0.05),見表1。本研究經醫院倫理委員會批準(2019年審59號),患者或家屬知情同意并簽署知情同意書。

表1 非ARDS組與ARDS組SAP患者臨床資料比較Tab.1 Comparison of clinical data between non ARDS group and ARDS group
1.2 病例選擇標準 (1)納入標準:均符合《急性胰腺炎診治指南(2014版)》中SAP診斷標準[7];ARDS組符合2012年柏林定義的ARDS診斷標準[8];均采取早期禁食、持續胃腸減壓、吸氧、糾正酸堿失衡、維持循環穩定及水電解質酸堿平衡、控制感染等基礎治療,呼吸衰竭者給予呼吸機輔助呼吸。(2)排除標準:合并慢性呼吸衰竭、肝腎衰竭、心力衰竭;合并造血系統疾病、惡性腫瘤等;慢性胰腺炎急性加重;入科時已發生ARDS。
1.3 觀察指標與方法
1.3.1 CRP/Alb、NLR、PLR與WBC、淀粉酶(AMY)檢測:于入院次日清晨空腹采集肘靜脈血6 ml,分成2份,放置于抗凝管中,以XE2100型血細胞分析儀(日本Sysmex公司)檢測WBC、中性粒細胞計數(NE)、血小板計數(PLT)、淋巴細胞計數(LYM),并計算NLR、PLR。采用邁瑞BS-220全自動生化分析儀檢測CRP、Alb、AMY,試劑盒為儀器配套試劑盒。
1.3.2 血氣分析檢查:采用羅氏cobas b/23血氣分析儀檢測患者動脈血氧分壓(PaO2)、動脈血二氧化碳分壓(PaCO2)。

2 結 果
2.1 2組CRP/Alb、NLR、PLR水平比較 ARDS組CRP/Alb、NLR、PLR水平高于非ARDS組(P<0.01),見表2。
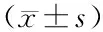
表2 非ARDS組與ARDS組SAP患者CRP/Alb、NLR、PLR水平比較Tab.2 Comparison of CRP/Alb, NLR, and PLR levels between non ARDS and ARDS groups
2.2 2組血氣分析指標比較 2組PaCO2比較,差異無統計學意義(P>0.05);ARDS組PaO2低于非ARDS組(P<0.01),見表3。

表3 非ARDS組與ARDS組血氣分析指標比較Tab.3 Comparison of blood gas analysis indicators between non ARDS group and ARDS group
2.3 CRP/Alb、NLR、PLR與WBC、AMY、PaO2、 PaCO2相關性分析 CRP/Alb、NLR、PLR與WBC、AMY、PaCO2無關,與PaO2呈負相關(P<0.01),見表4。

表4 CRP/Alb、NLR、PLR與WBC、AMY、PaO2、PaCO2相關性分析Tab.4 Correlation Analysis of CRP/Alb, NLR, PLR with WBC, AMY, PaO2, PaCO2
2.4 SAP患者并發ARDS獨立影響因素的多因素分析 以是否并發ARDS為因變量(未發生=0,發生=1),以APACHEⅡ評分、SOFA評分、PaO2、CRP、Alb、CRP/Alb、NLR、PLR為自變量(實際值),采用Logistic回歸進行分析,結果顯示,CRP/Alb高、NLR高、PLR高是SAP患者并發ARDS的獨立危險因素(P<0.01),見表5。

表5 SAP患者并發ARDS獨立影響因素的多因素分析Tab.5 Multivariate analysis of independent influencing factors for SAP patients complicated with ARDS
2.5 CRP/Alb、NLR、PLR對SAP患者并發ARDS的預測價值 繪制CRP/Alb、NLR、PLR對SAP患者并發ARDS的ROC曲線,并計算ROC曲線下面積(AUC),結果顯示,CRP/Alb、NLR、PLR及三者聯合預測SAP患者并發ARDS的AUC分別為0.847、0.848、0.860、0.966,三者聯合預測AUC大于單項預測(Z=17.502,10.857,9.008,P均<0.001),見圖1、表6。

圖1 血清CRP/Alb、NLR、PLR預測SAP患者并發ARDS的ROC曲線Fig.1 Receiver operating characteristic of serum CRP/Alb, NLR, PLR to predict SAP patients complicated with ARDS

表6 CRP/Alb、NLR、PLR對SAP患者并發ARDS的預測價值Tab.6 Predictive value of CRP/Alb, NLR, PLR for SAP patients complicated with ARDS
3 討 論
ARDS是SAP常見并發癥之一,常表現為持續低氧血癥與進行性呼吸窘迫,與病死率密切相關[9-10]。目前,關于SAP并發ARDS的機制尚未完全闡明,且治療上缺乏特定有效方法。因此,尋找可早期有效預測SAP相關ARDS風險的標志物,并及早干預,對改善患者預后意義重大。
CRP、Alb是常用炎性參數,近年來,CRP與Alb結合(CRP/Alb)評估患者病情及炎性反應程度日益受到關注,被認為比單獨CRP、Alb更有價值[11]。多項研究證實,血清CRP/Alb對SAP發生及病情程度具有較好預測效能[12-13]。但CRP/Alb是否可應用到SAP患者并發ARDS的早期預測,尚未見臨床報道。本研究發現,CRP/Alb水平升高是SAP患者并發ARDS的獨立危險因素。機制可能為,SAP患者嚴重腹腔感染,大量炎性細胞激活,繼而釋放大量炎性因子,炎性反應擴大,進而通過各種途徑引起肺泡上皮細胞與肺毛細血管損傷;同時,當機體遭受打擊或處于感染狀態時,肝臟合成Alb的能力降低,且Alb消耗增多,血Alb濃度顯著降低,進而引起血漿膠體滲透壓降低,出現肺間質水腫及肺表面活性物質減少,進一步加重肺損傷[14-15]。因此,SAP早期CRP/Alb顯著升高在后續病程中更易引起ARDS。而單獨CRP、Alb并未發現有類似價值,亦提示CRP/Alb比單獨CRP、Alb更有臨床應用價值。陳牡丹等[16]研究報道,CRP/Alb可有效預測感染性休克患者ARDS發生風險,一定程度支持本研究結論。
越來越多基礎與臨床研究證實,炎性反應在ARDS病理生理學中發揮關鍵作用,而ARDS期間全身炎性反應可能由肺組織局部炎性反應引發[17-18]。目前,SAP所致全身炎性反應的病理生理學仍未完全闡明,但研究指出,先天免疫系統(巨噬細胞、單核細胞、中性粒細胞)和適應性免疫系統(淋巴細胞)都在此過程中發揮不可否認的作用[19]。NLR、PLR是新型全身炎性標志物,研究已證實二者可用于多種炎性疾病、心腦血管疾病、腫瘤等的預測診斷及預后評估[20]。也有學者開展AP患者NLR、PLR變化的研究,宋小靜等[21]研究顯示,NLR、PLR是早期SAP危險因素;李平等[22]研究顯示,NLR、PLR對AP患者并發急性腎損傷具有重要的預測價值。本研究探討NLR、PLR與SAP相關ARDS的相關性,Logistic回歸分析顯示,NLR、PLR水平升高是SAP患者并發ARDS的獨立危險因素。SAP患者早期應嚴密監測NLR、PLR水平,NLR、PLR明顯升高時需及時干預,避免ARDS發生。另外ROC曲線顯示,NLR、PLR、CRP/Alb聯合預測SAP患者并發ARDS的AUC為0.966,對應敏感度、特異度分別為0.954、0.938,優于單獨預測。因此,各指標聯合可為預測ARDS發生提供更有效的量化參考依據,具有重要臨床應用價值。
綜上可知,NLR、PLR、CRP/Alb作為易獲得、低成本參數,對SAP患者并發ARDS具有重要早期預測價值。應早期有效甄別ARDS高危患者,及早有效干預治療,減少ARDS發生,降低患者病死率。本研究樣本量較少,且為單中心研究,存在一定選擇偏倚,需進一步研究加以驗證。
利益沖突:所有作者聲明無利益沖突
作者貢獻聲明
吳薇:設計研究方案,實施研究過程,論文撰寫;肖影:實施研究過程,資料搜集整理,論文修改;王健、譚清林:提出研究思路,分析試驗數據,論文審核;方琴:進行統計學分析

