房顫1例抗栓方案調整分析
薛世姣 談聰

中圖分類號:R541.7+5? ? ? ? 文獻標識碼:A
文章編號:1672-1721(2023)07-0142-03
DOI:10.19435/j.1672-1721.2023.07.045
心房纖顫簡稱“房顫”,是一種很常見的心律失常類型,僅次于早搏而位居第二位。房顫是心肌喪失了正常有規律的舒縮活動,取而代之以快速而不協調的微弱蠕動,致使心房失去了正常的有效收縮[1]。房顫幾乎見于所有的器質性心臟病,在非器質性心臟病也可發生[2]。房顫發生后,由于心房喪失收縮能力,容易導致附壁血栓形成,附壁血栓脫落后可引起體循環動脈血栓,尤其腦栓塞多見,也可見心肌梗死、肺栓塞、腸栓塞等其他栓塞。房顫患者缺血性腦卒中的風險是非房顫患者的4~5倍,且與非房顫缺血性腦卒中相比,房顫所致的缺血性腦卒中具有高致殘率和高病死率的特點。房顫所致的缺血性腦卒中發病大多無前驅癥狀,突然發病,數秒鐘至數分鐘達高峰,多屬完全性卒中,可進行性加重,可有偏癱、失語、意識喪失等表現,甚至導致突然死亡。伴隨著房顫發病率的增高,房顫導致的腦卒中及體循環栓塞事件也日益增加,且預后不良,常可危及生命并嚴重影響患者的生存質量。規律服藥可有效改善房顫相關癥狀及預防卒中。
預防房顫相關腦卒中已經成為房顫患者綜合管理策略中的主要內容。房顫相關腦卒中的預防及治療方式與腦動脈粥樣硬化所致腦卒中不同,抗凝治療是最有效的手段。但是目前我國房顫患者的特點是腦卒中發病率高和抗凝藥物的“四低”(知曉率低、治療率低、監測率低、達標率低)。我國大多數房顫患者未進行規范的抗凝治療,而接受抗血小板治療的比率較高[3]。房顫患者抗栓策略的選擇是建立在對患者血栓栓塞風險及出血風險評估的基礎上,抗栓藥物主要包括抗血小板藥物及抗凝藥物。目前,臨床上常用的抗栓藥物主要有阿司匹林、氯吡格雷、華法林、達比加群酯和利伐沙班等,房顫患者如何正確選擇抗栓藥物,藥物的選擇有無循證醫學依據,這些都是臨床藥師開展工作的切入點。本文通過臨床藥師積極參與1例房顫患者抗栓方案的制定及調整,探討藥師在臨床治療中發揮的作用。
1? ? 病歷摘要
患者,女,84歲,身高161 cm,體重55 kg,因“心悸胸悶陣作10年”于2020年4月11日11:00以“心房顫動”收入院。該患者10年前無明顯誘因出現心悸胸悶,多發于02:00左右,位于心前區,持續幾小時不等,無胸痛,無放射痛,無出汗,無發熱,無咳嗽咳痰,無頭暈頭痛,無黑矇暈厥,無肢體活動障礙,無腹痛腹瀉,無惡心嘔吐,當時未引起患者及家屬的重視。2020年4月10日家屬幫其測血壓時發現“心律不齊”,2020年4月11日至啟東市中醫院門診就診,為求進一步診治以“心房顫動”收住入院。刻下:患者神清,精神可,胸悶心慌不顯,乏力,偶有咳嗽,無胸痛氣急,無頭暈頭痛,無黑矇暈厥,無惡心嘔吐,無發熱惡寒,食納、夜寐、二便尚可。體格檢查:T:36.8℃,P:146次/min,R:16次/min,BP:153/101 mm Hg。頸靜脈無明顯充盈,胸廓對稱無畸形,雙側呼吸運動對稱,雙側語顫對稱未見異常。雙側肺叩診清音,兩下肺呼吸低,未聞及干濕性啰音,心臟濁音界無擴大,心率150次/min,房顫律,各瓣膜聽診區未聞及病理性雜音。雙下肢稍腫。望、聞、切診:患者精神尚可,形體平和,面色淡黃,目光有神,聲音正常,氣息平穩,舌紅,苔膩,脈結代。既往病史:該患者既往有“痛風”及“高血壓病”病史,具體不詳,未服用藥物治療。否認糖尿病、冠心病病史;否認關節炎等慢性疾病史。否認肺結核、肝炎等傳染病史。否認輸血史,否認創傷史,否認手術史,否認藥物及食物過敏史。入院診斷:中醫診斷:心悸(痰火擾心證);西醫診斷:(1)心房顫動;(2)原發性高血壓;(3)慢性腎臟病(CKD3b期)。出院診斷:中醫診斷:心悸(痰火擾心證),西醫診斷:(1)心房顫動;(2)原發性高血壓;(3)慢性腎臟病(CKD3b期);(4)慢性支氣管炎;(5)雙下肺炎癥、胸腔積液;(6)高尿酸血癥。
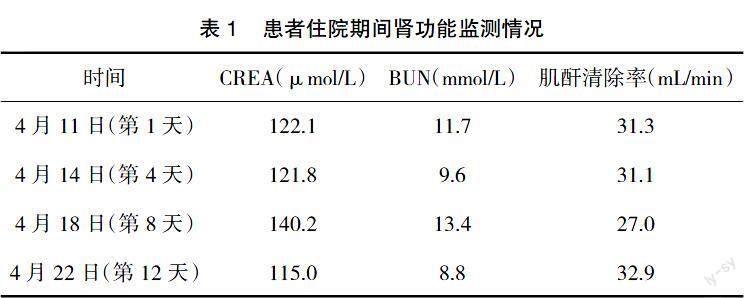
本例患者非瓣膜病性房顫卒中危險評估(CHA2DS2-VASc)評分為4分,抗凝出血危險評估(HAS-BLED)評分為2分,入院第1天臨床醫生建議進行抗凝治療,但患者拒絕抗凝藥物治療,要求口服阿司匹林腸溶片0.1 g po qd抗血小板聚集。第4天患者同意使用新型口服抗凝藥,予達比加群酯膠囊110 mg po bid進行抗凝治療。第11天腎內科會診后診斷為慢性腎臟病(CKD3b期),改予利伐沙班片10 mg po qd進行抗凝治療。該患者住院期間腎功能監測情況,見表1。
2? ? 分析及討論
2.1? ? 抗栓藥物選擇? ? 阿司匹林作為抗血小板聚集的最常用藥物,早已經普遍應用到抗血栓治療中,然而阿司匹林在房顫患者腦卒中預防的療效卻一直爭議不斷。在伯明翰老年房顫患者的治療(BAFTA)研究中,入選了973例75歲以上的老年房顫患者,最終研究結果顯示,在減少致命性和致殘性卒中(包括缺血性和出血性)、顱內出血、動脈栓塞等方面,國際標準化比值(INR)為2~3的華法林優于阿司匹林75 mg po qd,且阿司匹林組出血風險并不低于華法林組。這一研究結果提示,在出血風險高的老年患者中,阿司匹林預防房顫卒中的獲益小于風險[4]。近年來各房顫管理指南對阿司匹林在房顫患者卒中預防的推薦建議見表2,均不推薦阿司匹林用于房顫患者的卒中預防。
根據《中國心房顫動患者卒中預防規范》(2017)和《心房顫動:目前的認識和治療的建議》(2018),房顫是卒中的獨立危險因素,預防房顫引起的血栓栓塞事件是房顫治療策略中的重要環節,抗凝治療是預防和減少房顫所致腦卒中的有效手段。《心房顫動:目前的認識和治療的建議》(2018)推薦CHA2DS2-VASc評分≥3分的女性房顫患者應長期接受抗凝治療,在抗凝藥物選擇中,如無新型口服抗凝藥(NOAC)的禁忌,可首選NOAC,也可選用華法林抗凝。第1天,該患者拒絕抗凝治療,要求口服阿司匹林腸溶片,選擇抗血小板藥物治療不適宜。后經過臨床醫生與藥師反復強調阿司匹林預防房顫所致卒中的抗栓效果不及抗凝藥物,不推薦抗血小板治療用于房顫患者血栓栓塞的預防,第4天患者同意進行抗凝治療。
華法林是一種常用的口服抗凝藥物,能通過抑制依賴維生素K的凝血因子活化,防止血栓形成,抑制血栓的脫落,減少栓塞發生。但華法林的治療窗較窄,治療強度控制不當會導致出血或無效抗凝,且其抗凝效果容易受到很多因素的影響,如飲食、合用藥物、合并疾病等,在不同情況下所需要的華法林劑量是不同的,要求患者必須定期監測凝血酶原時間(PT)以調整用量,使INR穩定在2~3之間,才能發揮最大的抗凝作用,同時降低出血等并發癥。由于該患者高齡、出入不便,不能定期抽血監測INR,用藥依從性差,且該患者無NOAC的禁忌證,所以選擇NOAC進行抗凝治療。患者肌酐清除率為31.1 mL/min,臨床藥師建議選用利伐沙班片進行抗凝,但由于經濟原因患者選擇達比加群酯膠囊,于是第4天停阿司匹林腸溶片0.1g po qd改為達比加群酯膠囊110 mg po Bid進行抗凝治療。
2.2? ? 新型口服抗凝藥物的更換? ? 達比加群酯是前體藥物,在血漿和肝臟中經酯酶水解后成為其活性形式達比加群。達比加群是一種新型的、合成的直接凝血酶抑制劑,具有高度選擇性,可以競爭性結合凝血酶與纖維蛋白的結合位點,阻止纖維蛋白原裂解為纖維蛋白,從而阻斷了凝血瀑布的最后步驟,防止血栓形成。達比加群不經肝細胞色素P450酶代謝,因此經P450酶代謝的藥物不會影響達比加群的安全性和有效性,與其他藥物和食物的相互作用也較少。達比加群酯的血漿蛋白結合率為35%,血漿清除半衰期為12~14 h,規律用藥后3 d可達到穩態血藥濃度。達比加群酯80%以原型的形式經腎臟排出,20%以葡萄糖醛酸的形式經肝臟由膽汁排出,因此腎功能不全會顯著增加達比加群酯的血藥濃度[5-7],從而導致患者出血風險升高。本例患者入院時肌酐清除率為31.3 mL/min,因此臨床藥師及時提醒醫生加強肌酐監測,并注意患者服藥過程中有無鼻黏膜出血、血尿、胃腸道出血、貧血或血紅蛋白降低等不良反應,加強對患者的藥學監護。《心房顫動:目前的認識和治療的建議》(2018)不推薦肌酐清除率為15~29 mL/min的患者使用達比加群酯。該患者第8天肌酐清除率降為27.0 mL/min,故停達比加群酯膠囊110 mg po Bid改為利伐沙班片10 mg po qd繼續進行抗凝治療。
利伐沙班是一種直接的、特異性的凝血因子Xa抑制劑,通過可逆性與Xa因子活性位點結合而抑制其活性。利伐沙班口服吸收迅速,吸收入血后90%以上與白蛋白可逆性結合,約2~4 h后即可達到最大血藥濃度。利伐沙班在體內經肝臟和腎臟雙重消除,其中2/3經腎臟消除,1/3經肝臟消除,血漿清除半衰期為5~9 h,老年患者的半衰期延長,約為11~13 h[8]。《心房顫動:目前的認識和治療的建議》(2018)對肌酐清除率<30 mL/min的患者建議慎用利伐沙班(15 mg,qd)。第8天該患者肌酐清除率為27.0 mL/min,第12天肌酐清除率為32.9 mL/min,醫生根據患者腎功能調整利伐沙班片劑量為10 mg po qd。但臨床藥師未找到10 mg po qd利伐沙班片用于房顫患者卒中預防的循證醫學依據,建議改為利伐沙班片15 mg po qd或華法林進行抗凝治療。
3? ? 小結
阿司匹林在房顫患者的腦卒中預防的療效一直飽受爭議,近幾年各國的房顫管理指南均不推薦阿司匹林單藥用于房顫患者的卒中預防。可替代傳統抗凝藥物的新一代抗凝藥物,主要包括直接凝血酶抑制劑如達比加群酯、直接Ⅹa因子抑制劑如利伐沙班等,其具有阻滯凝血瀑布的特異性高,較少與藥物及食物發生相互作用,以及劑量固定、不需要常規監測抗凝指標等優點[9]。達比加群酯80%經腎臟排泄,利伐沙班約33%經腎臟排泄。本例患者為房顫合并慢性腎臟病,CHA2DS2-VASc評分為4分,HAS-BLED評分為2分,腎功能中、重度受損,住院期間出現肌酐進行性升高,肌酐清除率在30 mL/min左右浮動。入院時醫生建議進行抗凝治療,但患者拒絕接受抗凝藥物治療,要求口服阿司匹林腸溶片抗栓。后經過臨床藥師的用藥宣教后,患者同意使用NOAC進行抗凝治療。由于患者肌酐清除率為31.1 mL/min,臨床藥師建議選用利伐沙班片進行抗凝,但由于經濟原因患者首先選擇了達比加群酯膠囊,因此該患者停阿司匹林腸溶片改為達比加群酯膠囊。后又因肌酐清除率進行性下降,停達比加群酯膠囊改為利伐沙班片10 mg po qd。但臨床藥師未找到10 mg po qd利伐沙班片用于房顫患者卒中預防的循證醫學依據,因此建議改為利伐沙班片15 mg po qd或華法林進行抗凝治療。臨床藥師在患者用藥期間密切關注患者肌酐變化情況,為患者更換NOAC提供了參考依據。
合理的抗凝治療是預防房顫相關腦卒中的有效措施,在選擇抗凝藥物時,不僅要考慮相應的適應證、患者的相關臨床因素,同時也要考慮不同藥物的藥學特性及患者的個人意愿。臨床藥師不僅要關注藥物使用是否合理有效,更要關注患者用藥安全性的問題。在工作中既要協助醫生把握主要的治療原則,依據相關指南與專家共識的推薦進行合理藥物治療,也要不斷關注患者的病情進展,根據患者具體情況變化及時協助醫生調整藥物治療方案,做好相關的藥學監護,保證用藥安全。
綜上所述,臨床藥師積極參與患者的治療過程,有利于充分發揮藥學優勢,協助醫生為患者制定個體化給藥方案,提高了患者用藥的依從性,可以避免或減少藥物不良反應,從而提高臨床合理用藥水平,為安全用藥提供保障,體現出臨床藥師參與藥物治療的重要性及必要性。
參考文獻
[1]? ? 樊尚華.房顫患者的卒中預防研究[D].復旦大學,2011.
[2]? ? 李宏建,高海青,周聊生,等.臨床藥物治療學—心血管系統疾病[M].北京:人民衛生出版社,2019:292.
[3]? ? 張澍,楊艷敏,黃從新,等.中國心房顫動患者卒中預防規范(2017)[J].中華心律失常學雜志,2018,22(1):17-30.
[4]? ? 郭雪原,馬長生.房顫抗栓治療的新時代:別了,阿司匹林![C].第六屆國際心血管熱點論壇暨心臟交叉學科論壇,2014.
[5]? ? 魏永燕,湯日波.達比加群酯在心房顫動抗凝治療中的研究進展[J].實用醫學雜志,2013,29(5):683-685.
[6]? ? WIENEN W,STASSEN J M,PRIEPKE H,et al.In-vitro profile and ex-vivo anticoagulant activity of the direct thrombin inhibitor dabigatran and its orally active prodrug,dabigatran etexilate[J].Thromb Haemost,2007,98(2):155-162.
[7]? ? STANGIER J,RATHGEN K,STAHLE H,et al.Influence of renal impairment on the pharmacokinetics and pharmacodynamics of oral dabigatran etexilate:An open-label,parallel-group,single-centre study[J].Clin Pharmacokinet,2010,49(4):259-268.
[8]? ? 全力力,黎明江,易欣.新型口服抗凝藥利伐沙班在血栓性疾病中的應用進展[J].醫學研究雜志,2018,47(11):11-14.
[9]? ? 王玉堂,郭豫濤.心房顫動(1)心房顫動抗栓治療的策略與進展(續前)[J].中國循環雜志,2012,27(5):327-329.
(收稿日期:2022-12-07)

