標準大骨瓣開顱減壓術治療腦出血的臨床效果觀察
李天軍
摘要:目的 探討標準大骨瓣開顱減壓術治療腦出血的臨床效果。方法 以我院收治的60例腦出血患者為研究對象,隨機分為對照組(30例,常規骨瓣開顱術)和研究組(30例,標準大骨瓣減壓術),比較兩組治療效果。結果 術后,研究組意識恢復和住院用時均短于對照組,神經系統功能評分低于對照組,意識評分高于對照組(P<0.05)。兩組術前的炎癥介質水平比較無顯著性差異(P>0.05);術后,兩組各項指標明顯下降,且研究組低于對照組(P<0.05)。術前,兩組腦血動力學指標、顱內壓比較無明顯差異(P>0.05);術后,兩組腦血動力學指標、顱內壓具明顯改善,且研究組改善情況優于對照組(P<0.05)。研究組發生并發癥發生率及病死率低于對照組(P<0.05)。結論 與常規骨瓣開顱術相比,標準外傷大骨瓣減壓術治療腦出血可獲得較大的骨窗,術野暴露更加充分,有利于徹底清除額顳頂部血腫和壞死腦組織,提高患者生存率。
關鍵詞:腦出血;常規骨瓣開顱術;標準大骨瓣開顱減壓術;神經系統功能;腦血流動力學
腦出血病死率、病殘率高,常規骨瓣開顱術可明顯改善患者臨床癥狀,但手術操作過程中在清除顱內血腫時可能損傷到正常組織,對患者減壓效果和神經功能的恢復造成影響,因此臨床療效遠遠達不到預期[1]。近些年國內外普遍推廣應用的標準大骨瓣開顱減壓術可使患者病死率大大降低,特別是對顱內壓難以控制的重型腦出血顱腦損傷患者有確切療效[2]。基于此,本研究以我院收治的60例腦出血患者為研究對象,探討標準大骨瓣開顱減壓術的治療效果。
1資料與方法
1.1 臨床資料
以我院2020年1月~2022年12月收治的60例腦出血患者為研究對象,隨機分為對照組和研究組各30例。對照組:男16例,女例14例;平均年齡(60.25±15.20)歲;平均出血量(68.05±10.00) mL。研究組:男17例,女13例;平均年齡(60.17±15.32)歲;平均出血量(68.10±9.50)mL。兩組患者一般資料比較無顯著性差異(P>0.05)。
1.2 納入和排除標準
納入標準[3~4]:(1)入院后經影像學檢查,結合患者癥狀體征確診為腦出血,出血量>40 mL;(2)影像學顯示患者顱腦中血腫情況比較明顯,占位效應重,需手術清除;(3)患者個人資料均比較完善,且診療過程中患者及家屬配合度較高;(4)患者家屬均詳細了解本次研究方法,簽字同意積極配合。
排除標準:(1)心、肺、腎功能障礙,不能耐受手術治療者;(2)凝血系統、免疫功能和肝腎功能存在異常者;(3)伴惡性腫瘤者;(4)伴傳染性或感染性疾病者。
1.3 方法
對照組接受常規骨瓣開顱術治療。入室后指導患者保持仰臥位,實施全身麻醉,消毒鋪巾后,用床旁影像學儀對患者病灶位置進行探查,確定病灶位置后,手術切口為骨窗參數8 cm×10 cm,硬腦膜暴露后呈放射狀剪開,把血腫吸除,使其占位情況得到緩解,然后進行硬腦膜修補,放置引流管后縫合[5]。
研究組接受標準大骨瓣開顱減壓術治療。指導患者保持仰臥位,常規氣管插管全麻后,協助其頭部偏向健側約35°,在顴弓上耳屏前約1 cm位置切一個小口,并繞過耳廓和頂骨正中線直到前額部發際位置,剝離顳肌下骨膜,游離骨瓣,頂部骨瓣旁開正中線矢狀竇約2~3 cm,盡量咬除和磨除蝶骨嵴并把骨窗向顳底擴大,把硬腦膜切口,使頂葉、額葉、顳葉充分暴露,用腦針經皮質進行血腫穿刺定位,根據定位逐漸深入把壞死腦組織和血腫徹底清除并充分止血后,避免損傷主要血管,最后進行減張縫合后常規放置引流管縫合[6]。
1.4 觀察指標
(1)比較兩組兩組神經系統功能、意識評分及術后恢復情況;采用神經功能缺損評分和格拉斯昏迷評分評估患者神經系統功能和意識恢復情況。神經功能缺損評分滿分為42分,分值越高神經功能缺損越嚴重;格拉斯昏迷評分滿分為15分,評分越高患者意識狀態越佳[7]。(2)比較兩組炎癥介質水平:主要觀察腫瘤壞死因子-α、白介素-4、白介素-2等指標變化情況[8]。(3)比較兩組手術前后腦血流動力學及顱內壓等指標差異。(4)比較兩組治療過程中并發癥發生情況及病死率。
1.5 統計學分析
研究相關數據均錄入SPSS 22.0進行處理,用(±s)描述計量資料,符合正態分布的計量資料分別采用t(方差齊)和t'(方差不齊)檢驗;分布未知或不服用正態分布時采用秩和檢驗;計數資料用頻數(%)表示,分別采用χ2和確切概率法檢驗分析,(P<0.05)表示差異具有統計學意義。
2結果
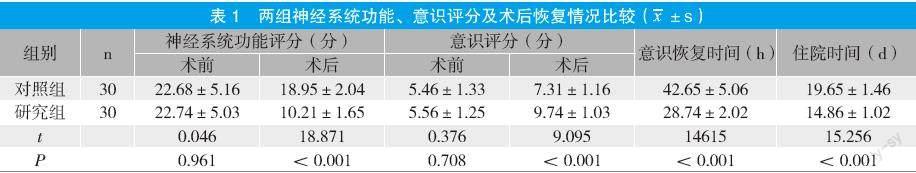
2.1 兩組神經系統功能、意識評分及術后恢復情況比較
術后,研究組意識恢復和住院用時均短于對照組,神經系統功能評分低于對照組,意識評分高于對照組(P<0.05)。見表1。
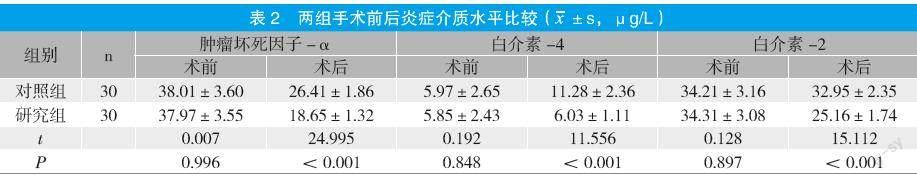
2.2 兩組手術前后炎癥介質水平比較
兩組術前的炎癥介質水平比較無顯著性差異(P>0.05);術后,兩組各項指標明顯下降,且研究組低于對照組(P<0.05)。見表2。
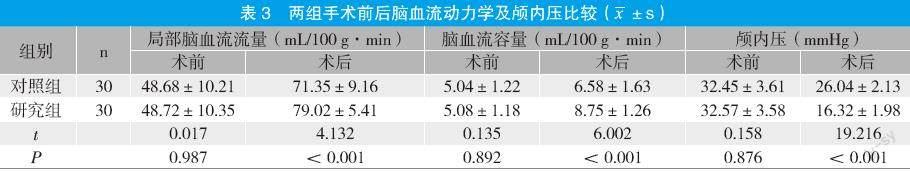
2.3 兩組手術前后腦血流動力學及顱內壓比較
術后,兩組腦血動力學指標、顱內壓具明顯改善,且研究組改善情況優于對照組(P<0.05)。見表3。
2.4 兩組并發癥發生率及病死率比較
研究組發生并發癥發生率及病死率低于對照組,兩組比較差異具有統計學意義(P<0.05)。見表4。
3討論
腦出血指非外傷性腦實質內血管破裂導致的出血,急性期患者病死率較高,主要發病因素有高血壓、高血脂、糖尿病、血管老化、吸煙等[9]。一般無前驅癥狀,少數可出現頭暈、頭痛及肢體無力等癥狀。發病后,癥狀在數分鐘至數小時內達到高峰,嚴重的甚至會導致其并發感覺障礙、失語及偏盲等情況,對患者腦部微循環和神經系統產生較大危害[10]。臨床多給予手術治療,快速清除患者血腫部位。常規骨瓣開顱術通過開顱,使患者顱內壓力得到釋放,及時進行引流和血腫清除等,患者腦部微循環和顱腦組織結構可快速改善,緩解和減輕血腫對腦組織供氧供血的影響,以此保障腦組織結構更加穩定。但常規骨瓣開顱術治療存在一定的不足,治療骨窗較小,盡管也能一定程度降低顱內壓,有效清除血腫,但術后水腫重,無法達到預期減壓效果,極易引起并發癥,從而影響患者恢復和預后。
標準大骨瓣減壓術是采用大骨瓣開顱減壓方式減壓的一種手術方式,手術治療過程中標準大骨瓣減壓骨窗較大,可最大限度地暴露腦組織,降低顱內壓,手術操作視野較好,可顯著改善患者腦組織循環及血流動力狀態。標準大骨瓣減壓術開顱后可有效清除患者腦部血腫,處理過程中也可保護腦組織免受損傷,避免因操作而對病灶處的神經系統功能造成影響,不僅使患者病情得到明顯緩解,還可避免術后腦水腫導致顱內壓再次升高,發生腦疝情況,所以在改善機體炎性反應、腦血流動力學、控制并發癥、預防術后腦水腫等方面比常規骨瓣開顱術更顯優勢。本研究結果顯示,術后,研究組意識恢復和住院用時均短于對照組,神經系統功能評分低于對照組,意識評分高于對照組(P<0.05);術后,兩組炎癥介質指標明顯下降,且研究組低于對照組(P<0.05);術后,兩組腦血動力學指標、顱內壓具明顯改善,且研究組改善情況優于對照組(P<0.05)。研究組發生并發癥發生率及病死率低于對照組(P<0.05)。
綜上所述,與常規骨瓣開顱術相比,標準外傷大骨瓣減壓術治療腦出血可獲得較大的骨窗,術野暴露更加充分,有利于徹底清除額顳頂部血腫和壞死腦組織,提高患者生存率。
參考文獻
[1] 白雪卿,張舜,張淵暢,等.外傷性顱腦出血應用大骨瓣開顱減壓術治療的效果及對患者生存質量的影響分析[J].中國藥物與臨床,2021,21(5):782-784.
[2] 張憲起,李博.標準大骨瓣開顱減壓術治療基底節區腦出血并發腦疝患者的臨床效果[J].臨床醫學研究與實踐,2023(10):56-58.
[3] 許自利.去骨瓣減壓術治療高血壓腦出血的臨床應用價值分析[J].現代診斷與治療,2021,32(21):3444-3445.
[4] 趙艷艷,龐明明.高血壓腦出血患者去大骨瓣減壓術后對側遲發性血腫發生狀況及影響因素分析[J].臨床醫學工程,2021,28(9):1293-1294.
[5] 王忠,張瑞劍,韓志桐,等.動態顱內壓監測在高血壓腦出血合并腦疝血腫清除術及標準大骨瓣減壓術后的應用[J].臨床神經外科雜志,2021(1):92-95,99.
[6] 樊學海.開顱血腫清除聯合去骨瓣減壓術治療高血壓性腦出血的臨床療效及預后分析[J].四川生理科學雜志,2022,44(10):1847-1849.
[7] 張永斌,李新梅,高強.大骨瓣減壓術治療重型顱腦損傷并腦出血的臨床效果及對患者術后神經功能的影響[J].山西醫藥雜志,2022,51(11):1281-1284.
[8] 黃普鑫,張魯林,韓偉,等.去骨瓣減壓術在高血壓腦出血手術治療中的療效分析[J].醫藥衛生,2022(3):0231-0234.
[9] 郝志東.微創鉆孔引流與大骨瓣開顱血腫清除術用于高血壓腦出血治療中的效果分析[J].醫藥衛生,2022(11):0117-0120.
[10] 常守剛.探討血腫清除加去骨瓣減壓術治療高血壓腦出血的應用效果及對患者NIHSS評分的影響分析[J].黑龍江中醫藥,2021,50(6):144-145.

