潰瘍創面護理循證實踐方案在風濕免疫性疾病患者中的應用
白 穎,萇朝陽,趙常華,王看看
(鄭州大學第一附屬醫院 河南鄭州450000)
風濕免疫性疾病為一種自身免疫病,主要累及皮膚、關節、血液系統等,隨著疾病進展血管產生炎性病變,進而造成管壁增厚、管腔變窄,導致局部組織缺血,引起皮膚潰瘍及局部組織器官壞死,患者疼痛感明顯,生活質量降低。該疾病具有難治愈、病程長的特點,并且會累及多個器官與系統,對機體損害極大,具有較高致殘率與致死率[1]。風濕免疫性疾病主要治療方式為藥物治療,如糖皮質激素、免疫抑制劑等,這些藥物的服用致使患者皮膚潰瘍癥狀更加復雜,并且因患者免疫力有所下降,潰瘍創面感染風險增加[2-3]。鑒于不同患者潰瘍創面復雜多樣,傳統護理方法因缺乏針對性,護理效果較差,已難以適應當前患者對醫療護理服務的需求,因此急需尋求一種有針對性并且科學可行的干預方案。故本研究旨在探討潰瘍創面護理循證實踐方案在風濕免疫性疾病患者皮膚潰瘍護理中的應用效果。現報告如下。
1 資料與方法
1.1 臨床資料 選擇120例鄭州大學第一附屬醫院2021年3月1日~2022年9月30日收治的風濕免疫性疾病患者。采用隨機數字表法分為對照組和干預組各60例。納入標準:①符合2010年歐洲抗風濕性聯盟(EULAR)風濕免疫病相關診斷標準及皮膚潰瘍特征[4];②認知能力正常,溝通無障礙;③知曉本研究,自愿加入并配合,簽署知情同意書。排除標準:①由其他原因所致皮膚潰瘍;②存在嚴重外傷,并處于急性感染期;③傷口處內瘺管與胸腔或其他器官相連通;④存在心、腦、腎等重要臟器功能嚴重不全。對照組男34例、女26例,年齡24~66(39.13±7.83)歲;病程2~6(4.09±1.12)年;潰瘍面積(9.13 cm×12.56 cm)~(15.68 cm×20.87 cm),平均為(292.77±98.86)cm2;其中系統性紅斑狼瘡19例,類風濕性關節炎16例,白塞病9例,皮肌炎8例,血管炎6例,抗磷脂綜合征2例;多部位皮膚潰瘍12例,單部位皮膚潰瘍48例。干預組男32例、女28例,年齡23~67(39.57±7.93)歲;病程2~7(4.53±1.24)年;潰瘍面積(9.53 cm×12.26 cm)~(15.38 cm×20.17 cm),平均為(289.63±95.37)cm2;其中系統性紅斑狼瘡20例,類風濕性關節炎15例,白塞病10例,皮肌炎7例,血管炎7例,抗磷脂綜合征1例;多部位皮膚潰瘍14例,單部位皮膚潰瘍46例。兩組一般資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法
1.2.1 對照組 采取常規護理。對患者潰瘍創面進行評估,為單純性炎癥時使用生理鹽水清洗創口,將局部壞死組織剔除,最后使用碘伏進行消毒處理并敷上潰瘍藥物;創口出現感染的患者,獲取少量創口分泌物,對分泌物進行化驗分析,給予針對性抗菌藥物;對處在增殖期創口滲液較多的患者,應使用吸水性較好的布料配合藥物敷在創口上,維持創口部滲液平衡;對創口肉芽開始生長進入成熟期的患者,應及時為其更換泡沫或水凝膠敷料,以加速創口愈合;患者出院時一對一告知居家護理注意事項,并每2周進行1次電話隨訪了解潰瘍恢復情況,提醒患者復查時間并按時來院復查。持續干預至出院后1個月。
1.2.2 干預組 在對照組基礎上使用潰瘍創面護理循證實踐方案,具體如下。①成立循證護理團隊:由1名主任醫師作為組長、1名護士長為副組長、5名專科護士為組員組成循證護理團隊,每名成員均經過相關培訓并通過考核,擁有豐富的專業知識。②確定循證問題:專科護士與患者進行一對一溝通,并對患者身體狀況及皮膚潰瘍情況進行細致檢查,了解存在的高危因素及急需解決的護理問題。③尋找循證支持:根據檢查出的高危因素及急需解決的護理問題,多方尋找相關資料,并將自身豐富的臨床經驗與患者個體情況(如原發病類型、病程、潰瘍面積、受教育程度、性格基本特征、家庭基本情況、陪護人情況等)結合,制訂有針對性并科學可行的干預方案。④循證觀察:通過日常護理,細致觀察患者情緒狀態及身體狀況,并適當進行溝通了解患者心理狀態,同時傾聽患者個人特殊需求。⑤循證實踐:以循證支持及循證觀察為基礎,對患者進行干預,具體如下。a.心理護理及健康教育。皮膚潰瘍患者多表現出緊張、焦慮等情緒,尤其是潰瘍部位存在于肢端并出現壞疽的患者,因這些部位產生潰瘍時疼痛感十分明顯,尤其在夜間疼痛感更加明顯,因此患者常出現失眠情況。對疼痛感明顯且無法忍受的患者應給予鎮痛藥,夜間使用雙氯芬酸鈉栓(12.5 mg/栓)可緩解患者疼痛感,并改善睡眠。給予患者健康教育,講述出現這些癥狀的原因,及時解答患者提出的問題。b.生理護理。潰瘍患者創面及潰瘍程度不同,因此護理方法也不同,具體如下。第一步進行創口清理,包括自溶性、機械、超聲清創三種方式。其中自溶性及機械清創方式主要對基底組織為黃色的創口進行清理,即先使用生理鹽水清洗創口后涂上清創膠,清創膠可以水合創口壞死組織致使機體啟動自溶性清創過程,待到創口組織軟化后,使用無菌剪刀等工具對創口進行處理;對基底組織為黑色的患者則需要進行超聲清創,即利用超聲波在沖洗射流中產生空化效應,用噴出的水霧對創口進行沖洗,直至出現新鮮肉芽創口。第二步為創口換藥措施,針對不同潰瘍部位采用不同換藥方式,主要分為外陰、肢端及其他潰瘍面。會陰潰瘍,清創完成后在非月經期使用1∶5000高錳酸鉀溶液進行坐浴,坐浴時應使會陰部懸空,避免創口部被擠壓,坐浴2次/d,每次12 min,使用康復新液(50 ml/瓶)將紗布潤濕敷于患者創口處,4次/d,每次30 min;月經期不得進行坐浴,指導患者使用衛生棉條,使用碘伏棉球對外陰處進行擦洗消毒后使用生理鹽水沖洗,1次/d。第三步,敷以康復新紗布,使用方法及頻率與上述相同,注意高錳酸鉀溶液濃度配比應嚴格按照標準,避免患者皮膚損傷。肢端壞疽,對肢端潰瘍的患者實行積極清創處理,截肢可能會導致廣泛連續截肢,因此對這些部位潰瘍的患者應進行保守治療,即以緩解外周循環障礙及控制原發疾病等為主,專科護士應密切觀察患者壞疽創口周圍情況,在創口與正常皮膚交界處使用碘伏浸濕的紗布覆蓋,1次/d,每次20 min,并保持局部干燥使患處充分暴露在空氣中,盡量使壞死的肢端自然脫落,如果出現病情進展,如壞疽面積增大、患者疼痛感加劇、創口部位流膿,應立即通知主任醫師,并對患者病情展開討論,給予科學可行的方案,待病情穩定后由外科醫生及風濕免疫科醫生進行評估,對無法繼續控制壞疽部位的患者進行截肢處理。其他潰瘍部位遵照創口濕性愈合理念,清創處理后使用藻酸銀離子敷料覆蓋創口,根據外層創口液體滲出情況及周圍正常皮膚是否存在浸潤情況選擇使用紗布或泡沫敷料,換藥1次/d。c.營養支持。鼓勵患者食用高蛋白質、高維生素的食物。d.特殊需求及經濟需求。盡可能滿足患者特殊要求,并對經濟有困難的患者申請綠色通道。e.隨訪護理。建立患者微信群,邀請患者及主要家屬入群,患者出院后定期在群內分享居家護理注意事項,鼓勵病患分享自身經驗,相互鼓勵,并提醒按時入院復查。⑥循證評價:定期評價干預效果,對不足之處予以改進。持續干預至出院后1個月。
1.3 觀察指標 ①療效:干預完成后(出院后1個月復查時)對兩組干預療效進行評估。評價標準[5]:痊愈,皮膚潰瘍創口完全愈合,創口處已結痂且干燥,無液體滲出;顯效,治療完成后創口縮小面積超過50%,創口處有較多新鮮肉芽組織生長,有愈合傾向,且創口液體滲出量較少;好轉,創口縮小面積未達50%但超過20%,創口表面有少量肉芽組織生長,創口處液體滲出量明顯減少,但仍有少量液體滲出;無效,創口面積縮小程度未超過20%,創口表面未見肉芽組織生長,且液體滲出量無減少傾向。總有效率為痊愈率、顯效率、好轉率之和。②創口恢復指標及住院時間:觀察并記錄患者換藥次數、創口愈合時間、疼痛消失時間及住院時間。③疼痛評分:干預前及干預3、7 d后對患者疼痛情況進行評估,采用視覺模擬評分法(VAS)[6],患者根據自身情況撥動10 cm游標卡尺,0分表示無痛感、10分表示疼痛難忍,分數越高表示疼痛感越強。④護理滿意度:出院時指導患者使用我院自制滿意度量表對護理滿意度進行評價,量表滿分100分,分數越高表示患者對護理滿意度越高,其中<60分表示不滿意、60~80分表示較為滿意、>80分表示滿意,總滿意度為較為滿意率與滿意率之和。
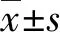
2 結果
2.1 兩組干預后療效比較 見表1。

表1 兩組干預后療效比較[例(%)]
2.2 兩組換藥次數、創口愈合時間及住院時間比較 見表2。
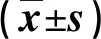
表2 兩組換藥次數、創口愈合時間及住院時間比較
2.3 兩組干預前后VAS評分比較 見表3。

表3 兩組干預前后VAS評分比較(分,
2.4 兩組護理滿意度比較 見表4。

表4 兩組護理滿意度比較[例(%)]
3 討論
風濕免疫性疾病所致皮膚潰瘍多表現為血管炎樣皮疹、脂膜炎等,具有皮膚破損面積大、難愈合、易遷移等特點,病情得不到控制時患者行動能力產生嚴重障礙,甚至致殘、死亡[7]。循證護理發源于循證醫學,通過對患者個體情況進行分析,對相關資料進行檢索,并將查閱的資料、患者自身情況及醫護人員臨床經驗相結合,從而制訂針對性護理方案[8]。以往研究[9-11]表明,循證護理在護理過程中不斷發現問題并進行討論,然后得出解決問題的方案,能提高醫護人員主觀能動性,并且醫護人員在檢索文獻時能增加知識儲備量,提高護理工作的科學性及效率,進而達到持續性改進護理質量的目的。
本研究針對風濕免疫性疾病伴皮膚潰瘍患者制訂潰瘍創面護理循證實踐方案,結果顯示,干預組總有效率高于對照組(P<0.05),表明潰瘍創面護理循證實踐方案用于風濕免疫性疾病患者皮膚潰瘍護理中,能提高療效。分析原因可能為,干預組在生理護理時針對基底組織顏色不同患者給予不同清創方式,創口壞死組織清理更徹底,并且針對不同潰瘍部位采用不同給藥方式,針對性護理方式促進了患者康復。本研究結果顯示,干預組換藥次數、創口愈合時間及住院時間均低于對照組(P<0.05),表明潰瘍創面護理循證實踐方案用于風濕免疫性疾病患者皮膚潰瘍護理中能縮短治療時間,減少換藥次數。分析原因可能為,在進行干預前,循證護理團隊詳細了解患者身體狀況,并多方查找相關文獻,為患者制訂了針對性干預方案,使得治療更精準,因此縮短愈合及住院時間,減少換藥次數。本研究結果顯示,治療3、7 d后,干預組VAS評分低于對照組(P<0.05),表明潰瘍創面護理循證實踐方案用于風濕免疫性疾病患者皮膚潰瘍護理中能減輕患者疼痛感。分析原因可能為,針對疼痛難忍的患者給予相關藥物進行鎮痛,并對肢端壞死且無法控制的部位采取截肢處理。干預組對患者心理情緒較為關注,對出現焦慮、抑郁等情緒的患者進行專業心理疏導,對截肢患者進行相關健康教育,緩解了患者負性情緒,因此干預組護理滿意度高于對照組(P<0.05)。
綜上所述,將潰瘍創面護理循證實踐方案用于風濕免疫性疾病患者皮膚潰瘍護理中,能提高療效,縮短治療時間,減輕患者疼痛感,提高護理滿意度,因此值得在臨床推廣。

