預見性護理在冠心病PCI術后患者中的應用
張會妙,袁威玲,李 靜
(興寧市人民醫院 廣東興寧514500)
冠心病是冠狀動脈發生粥樣硬化后出現的血管腔狹窄、心肌缺血、缺氧甚至壞死等心肌病變[1]。該疾病的干預方法主要為預防新的動脈粥樣硬化發生,治療已存在的動脈粥樣硬化病變,分為藥物治療、介入治療兩種。經皮冠狀動脈介入術(PCI)是根據心導管術疏通狹窄或閉塞的冠脈管腔,改善患者心肌血流灌注,重建血運,是臨床較常用的術式[2]。但受手術操作、應用抗凝藥物等因素的影響,部分患者術后未能完全恢復心肌功能,會出現心絞痛、血管并發癥等。因此,在冠心病患者PCI圍術期,予以有效的護理干預,對改善預后十分關鍵。常規護理包括健康教育、用藥干預等,可在一定程度上促進患者恢復,但其護理內容較單一,且缺乏針對性。預見性護理是護士運用護理程序對患者進行全面綜合的判斷與分析,可提前預防護理風險事件,對患者實施及時有效的干預措施,避免不良事件發生。本研究旨在探討預見性護理對冠心病PCI術后患者并發癥發生率、疼痛情況、負性情緒及滿意度的影響。現報告如下。
1 資料與方法
1.1 臨床資料 選取2020年5月1日~2021年1月 31日收治的95例冠心病PCI術后患者作為研究對象。診斷標準:參考《美國冠心病診斷與治療指南(第2版)》[3]相關診斷標準。納入標準:符合上述診斷標準,且經冠狀動脈造影檢查確診者;術后病情較穩定者;無既往PCI手術治療史者;患者及家屬對本研究知情同意。排除標準:患有其他惡性腫瘤者;無法接受介入治療者;合并心率失常、休克及心力衰竭等并發癥者;合并營養不良、重度貧血者。對照組男25例、女22例,年齡48~80(62.18±8.55)歲;病程2~6(4.13±1.45)年;合并癥:高脂血癥10例,糖尿病26例,高血壓23例。觀察組男27例、女21例,年齡49~82(62.37±8.66)歲;病程2~5(4.54±1.23)年;合并癥:高脂血癥11例,糖尿病15例,高血壓24例。兩組性別、年齡、病程等一般資料比較差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會審批通過。
1.2 方法 對照組給予常規護理,內容包括監測患者生命體征、用藥干預、病房護理、健康教育等。觀察組在常規護理基礎上聯合預見性護理,具體內容如下。①穿刺點血腫或出血:手術結束后,護理人員需密切觀察患者病情,并予以肝素抗凝,若發生出血,應以拇指壓迫穿刺處及時止血。觀察穿刺處有無血腫、出血傾向,監測心電ST-T段、血壓變化,評估患者有無心絞痛等不良反應,及時上報醫生處理。②低血壓:低血壓會導致患者心率水平波動,生命體征不穩定,若舒張壓<60 mm Hg(1 mm Hg=0.133 kPa)、收縮壓<90 mm Hg,應及時告知醫生,并予以對癥處理。患者接受肝素抗凝時,需密切觀察其皮膚有無出血傾向。③假性動脈瘤:觀察患者切口是否存在血管雜音,若存在應適當按壓、制動包扎,隨后督促患者絕對臥床休息,利用超聲輔助觀察是否出現假性動脈瘤。④動靜脈瘺:手術期間,反復穿刺有誘發假性動脈瘤的風險,而血管穿刺不慎、刺破動脈和相鄰靜脈后,會引起動靜脈瘺。因此,在醫生行穿刺操作時,護理人員需輔助固定穿刺處,以便醫生控制穿刺方向與深度,提高一次性穿刺成功率;若患者已發生動靜脈瘺,應予以沙袋加壓包扎處理。⑤急性血管閉塞:患者行抗凝和溶栓藥物治療時,護理人員需定時觀察其用藥反應,避免動靜脈同時穿刺。⑥心理護理:住院治療期間,患者易因不了解醫院環境、對手術治療缺乏認知,產生不良心理,對治療效果產生影響,護理人員應主動與患者溝通,掌握患者情緒變化,為患者介紹手術情況,并告知家屬術后注意事項、潛在并發癥,開展具有針對性的預防措施。術后,患者可能因長時間制動維持同一體位,導致肢體酸痛感明顯,此時護理人員應告知患者保持體位的重要性。針對負性情緒較嚴重的患者,護理人員需進行心理疏導,取得患者對護理工作的配合,減少術后并發癥。對患者家屬進行護理指導,督促其予患者鼓勵和必要的護理,使患者感受到來自家庭的溫暖。⑦穿刺疼痛、長期臥床均會對患者產生不良影響,醫護人員需行穿刺壓迫,在開展手術前,掌握相關技術操作,遵醫囑予患者抗凝藥物,通過心理疏導,緩解患者軀體不適及精神負擔。部分患者在術后會出現發熱、排尿困難等并發癥,護理人員應加強對此類患者的護理。感染是引起發熱的主要原因,術后可定時檢測患者體溫,指導患者多飲溫水、預防便秘,以易消化、低鹽低脂、高維生素飲食為主,避免食用過冷、過熱的食物,合理使用解熱鎮痛藥物,促進體溫恢復正常。若患者出現排尿困難,可通過誘導、熱敷等方式緩解,若仍未獲得滿意效果,可遵醫囑留置導尿管,以避免尿潴留。兩組患者均持續護理至出院。
1.3 觀察指標 ①比較兩組術后并發癥發生情況:包括皮下血腫、出血、假性動脈瘤、動靜脈瘺。②比較兩組術后疼痛情況:包括切口疼痛、腹脹和腰酸背痛,采用視覺模擬評分法(VAS)[4],分為無痛(0分),輕微疼痛(1~3分),中度疼痛(4~6分),重度疼痛(7~10分)。③比較兩組護理前后焦慮、抑郁情緒:采用焦慮自評量表(SAS)[5]及抑郁自評量表(SDS)[6]評估,SAS與SDS分值越高代表患者焦慮、抑郁情緒越嚴重。④比較兩組護理滿意率:采用自制調查表評估,總分100分,分為十分滿意(>85分)、滿意(70~84分)、基本滿意(60~69分)、不滿意(<60分),總滿意率(%)=(十分滿意例數+滿意例數+基本滿意例數)/總例數×100%。
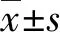
2 結果
2.1 兩組術后并發癥發生情況比較 見表1。

表1 兩組術后并發癥發生情況比較[例(%)]
2.2 兩組術后VAS評分比較 見表2。

表2 兩組術后VAS評分比較(分,
2.3 兩組護理前后SAS、SDS評分比較 見表3。

表3 兩組護理前后SAS、SDS評分比較(分,
2.4 兩組出院前護理滿意率比較 見表4。

表4 兩組出院前護理滿意率比較[例(%)]
3 討論
冠心病多見于40歲以上的中老年人,隨著社會老齡化進程加深,該病已成為威脅公眾健康的主要疾病之一。PCI治療冠心病具有創傷小、恢復快等優勢,其通過重建血運改善患者心肌缺血、缺氧狀態,促進心肌細胞恢復活性,療效較好。雖然該治療方法已獲得醫學界及廣大患者的充分認可,但仍有部分患者面對疾病、醫療費用及治療風險時產生不良情緒,影響術后恢復[7]。為提高患者治療有效率,臨床對PCI術后患者的護理提出了更高的要求。常規護理的重點是遵醫囑治療,應用范圍受限。隨著醫療理念的更新,預見性護理在臨床中的應用逐漸廣泛,不僅能規范護理流程,培養護理人員的自覺性、自律性,還能加強護理人員與患者間的溝通,完善護理流程,避免護理遺漏,使患者獲得優質護理服務[8]。
預見性護理以患者為中心,結合PCI開展期間的風險時間、患者圍術期護理需求,制訂干預方案進行針對性護理,最終達到減少患者術后并發癥、提高患者生活舒適度的目的[9]。在手術開展期間,護理人員掌握穿刺技巧,輔助醫生固定穿刺部位,提高一次性穿刺成功率,避免反復穿刺對患者血管造成傷害[10]。預見性護理是由專科護理人員在術前對患者病例資料進行整體診斷和評估,預測可能發生的并發癥,并以此為基礎做出藥物輔助和操作干預,術后持續監測患者生命體征、排便情況,制訂飲食方案,提高護理質量[11]。本研究結果顯示,觀察組術后并發癥發生率、切口疼痛、腹脹、腰酸背痛評分均低于對照組(P<0.05,P<0.01),出院前護理總滿意率高于對照組(P<0.05),提示冠心病PCI術后患者應用預見性護理可有效降低并發癥發生率,提高舒適度及滿意度。有研究表明[12-13],嚴重的負性情緒會誘發一系列生理、心理應激反應,增加交感及副交感神經興奮性,釋放大量應激物質,患者易出現心率加快、血壓升高等臨床癥狀。若患者長期無法釋放不良情緒,可導致心臟負荷加重,提高心律失常風險[14]。預見性護理通過全面分析冠心病患者的情況,評估PCI術中、術后可能存在的風險,并采取相應護理措施的一種護理方案[15]。預見性護理通過健康教育、心理疏導等途徑,消除患者的緊張、不安等情緒,避免由于負性情緒誘發生命體征波動,促進病情恢復[16]。本研究結果顯示,護理后,觀察組SAS、SDS評分均低于對照組(P<0.01),提示冠心病PCI術后患者應用預見性護理可有效減輕焦慮、抑郁情緒。
綜上所述,對冠心病PCI術后患者應用預見性護理可有效減少并發癥,減輕疼痛,緩解焦慮、抑郁情緒,提高對護理工作的滿意度,值得臨床進一步推廣應用。

