血清甘油三酯葡萄糖指數、視黃醇結合蛋白及β2-微球蛋白聯合檢測對糖尿病視網膜病變的預測及篩查價值
何加芹, 吳紅艷, 蔡 倩, 陸 羽, 劉新亮
(揚州大學臨床學院盱眙人民醫院, 1. 內分泌科, 2. 中心實驗室, 江蘇 淮安, 211700)
糖尿病(DM)是一種常見的代謝性疾病,流行病學調查[1]顯示,中國成人的糖尿病患病率已上升至11.2%。糖尿病視網膜病變(DR)是DM常見的微血管病變之一,中國DM患者中DR的患病率在40歲以上人群的盲眼疾病中排名首位[2]。DR發病隱匿,早期往往難以發現,一旦出現視力下降至醫院就診,通常已進展至DR晚期,治療效果不佳,增加了DM患者的致殘率和病死率[3], 因此DR的早期發現和有效管理對保護DM患者的視力損害尤為關鍵[4]。
甘油三酯-葡萄糖(TyG)指數已被研究[5]證實與胰島素抵抗顯著相關,是胰島素抵抗的可靠替代指標,具有簡單、經濟、可重復性強等特點。視黃醇結合蛋白(RBP)是一種載體蛋白,主要負責視黃醇的儲存、轉運及代謝,研究[6]發現RBP也是一種新型的脂肪因子,能夠預測和參與DR的發生和發展。β2微球蛋白(β2-MG)作為腎損傷早期指標,糖尿病腎病和DR同屬于糖尿病微血管并發癥,共同的發病機制導致兩者的發生、發展并行,使得一個指標可以預測另一個指標的發生、發展[7-8]。本研究探討了血清TyG指數、RBP、β2-MG 在不同時期DM患者中的表達水平,探討各指標預測及篩查早期DR的價值,現將結果報告如下。
1 資料與方法
1.1 一般資料
選取2021年1月—2022年6月在淮安盱眙醫院診治的2型糖尿病患者167例為研究對象。納入標準: ① 年齡20~80歲者; ② 符合1999年世界衛生組織(WHO)制定的糖尿病診斷標準者; ③ 2型糖尿病視網膜病變符合2014年《糖尿病視網膜病變臨床診療指南》的診斷及分組標準; ④ 病歷資料完整者,包括個人基本信息、各項臨床指標及眼底檢查資料齊全者。排除標準: ① 1型糖尿病或特殊類型的糖尿病患者; ② 高血壓等所致的視網膜病變、視網膜血管堵塞、白內障及眼部手術等患者; ③ 疑似家族性高甘油三酯血癥(血清甘油三酯>500 mg/dL)、存在影響甘油三酯的疾病及近3個月服用過降脂藥物者; ④ 近1個月內發生糖尿病急性并發癥的患者; ⑤ 合并惡性腫瘤、感染及嚴重心、肝、腎等臟器疾病者; ⑥ 妊娠期或哺乳期患者。根據眼底檢查結果將167例患者分為不伴有糖尿病任何并發癥組(NDR組)60例、非增殖期糖尿病視網膜病變組(NPDR組)55例、增殖期糖尿病視網膜病變組(PDR組)52例。另選取同期本院體檢中心的健康體檢者60例作為對照組(CON組)。4組受試者的年齡、性別構成比較,差異無統計學意義(P>0.05), 見表1。本研究經本院醫學倫理委員會批準。

表1 4組受試者一般資料比較
1.2 方法
記錄和整理收集到的患者臨床資料,計算體質量指數(BMI)。要求研究對象規律進餐,晚餐后禁食8~10 h, 次日清晨抽取空腹靜脈血置于生化抗凝管中,測定糖化血紅蛋白(HbA1c)、空腹血糖(FBG)、甘油三酯(TG)、總膽固醇(TC)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、尿素氮(BUN)、肌酐(Scr)、RBP、β2-MG水平。留取晨起空腹尿送檢,測定尿白蛋白與肌酐比值(UACR)。TyG指數=Ln[空腹TG(mg/dL)×FBG(mg/dL)/2]。
1.3 觀察指標
① 比較4組的臨床資料,分析4組TyG指數、RBP、β2-MG水平; ② 采用Spearman相關分析探討3組2型糖尿病患者的血清TyG指數、RBP、β2-MG與DR的相關性; ③ 采用受試者工作特征(ROC)曲線探討血清TyG指數、RBP、β2-MG 單獨及聯合預測和篩查DR的價值。
1.4 統計學分析
本研究的數據統計分析采用SPSS 27.0軟件進行。進行正態檢驗后,符合正態分布的數值變量表示為均數±標準差,方差齊則采用單因素方差分析,方差不齊則采用非參數檢驗; 不符合正態分布的數值變量表示為[M(Q1,Q3)], 多組間比較采用Kruskal-WallisH秩和檢驗。DR與各臨床指標的相關性采用Spearman相關分析。通過繪制ROC曲線來計算曲線下面積(AUC), 評估血清TyG指數、RBP及β2-MG對早期DR的診斷價值。P<0.05為差異有統計學意義。
2 結 果
2.1 各組研究對象的臨床資料比較
NDR組TyG指數、RBP及β2-MG高于CON組,差異有統計學意義(P<0.05); NPDR組TyG指數、RBP、β2-MG高于CON組和NDR組,差異有統計學意義(P<0.05); PDR組TyG指數、RBP、β2-MG高于CON組、NDR組和NPDR組,差異有統計學意義(P<0.05)。4組研究對象的TG兩兩比較,差異均有統計學意義(P<0.05); 3組2型糖尿病患者病程兩兩比較,差異有統計學意義(P<0.05); CON組、NDR組、NPDR組FBG、HBA1c兩兩比較,差異有統計學意義(P<0.05)。見圖1、表2。

A: 4組TyG指數比較; B: 4組RBP比較; C: 4組β2-MG比較。與CON組相比, ?P<0.05; 與NDR組相比, #P<0.05; 與NPDR組相比, △P<0.05。圖1 4組血清TyG、RBP、β2-MG水平比較
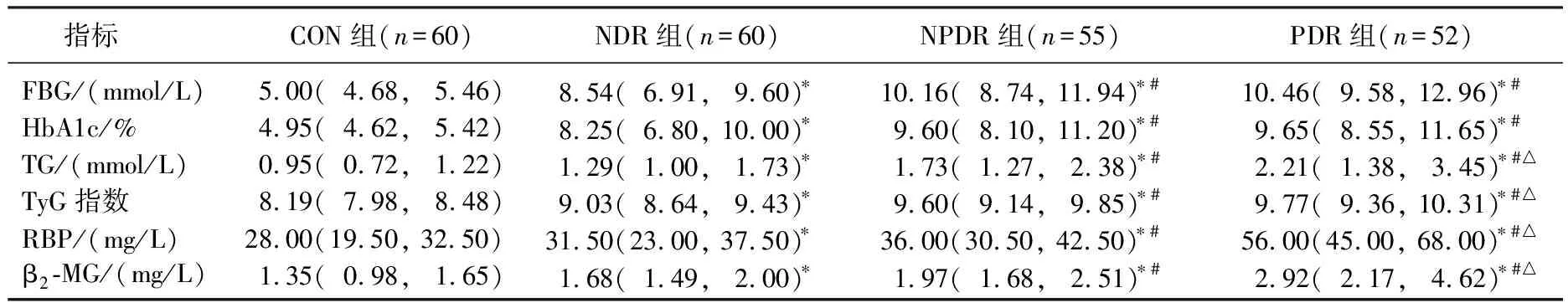
表2 各組研究對象臨床資料比較[M(Q1, Q3)]
2.2 TyG指數、RBP、β2-MG與DR的相關性分析
Spearman相關性分析顯示,在3組2型糖尿病患者中,糖尿病病程、SBP、FBG、HbA1c、TG、TyG指數、RBP、β2-MG與DR呈正相關(P<0.05), 與性別、年齡、BMI、DBP無相關性(P>0.05)。見表3。
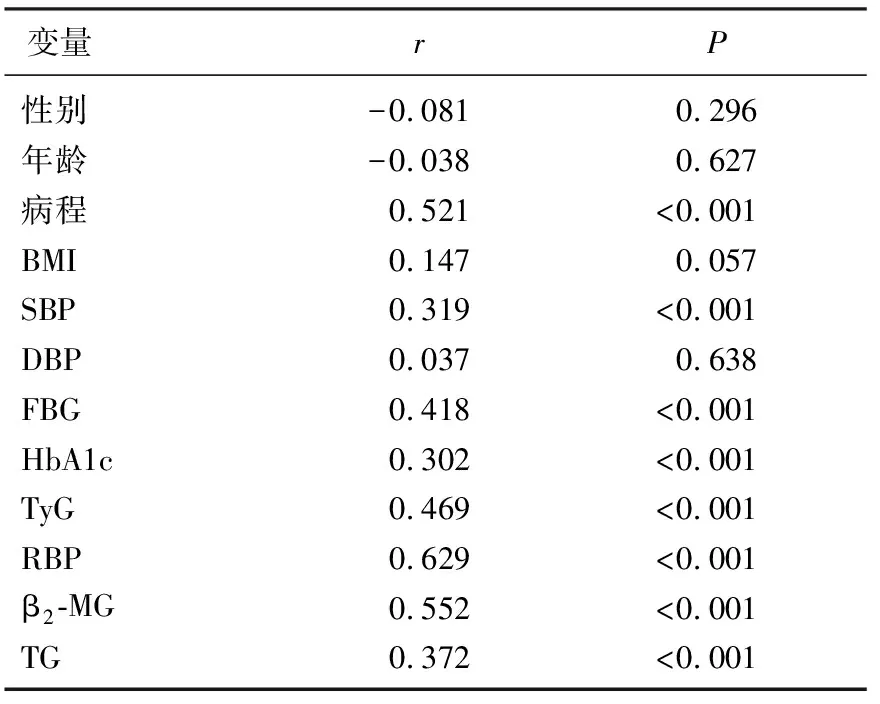
表3 DR與各臨床指標相關性分析
2.3 2型糖尿病患者DR影響因素的Logistic回歸分析
以2型糖尿病是否患有DR為因變量(無DR=0, 有DR=1), 以TyG指數等上述與DR相關的指標為自變量,進行多因素Logistic回歸分析,結果顯示病程(OR=1.259, 95%CI: 1.111~1.427,見表4。

表4 DR相關危險因素的Logistic回歸分析
2.4 TyG指數、RBP、β2-MG診斷早期DR的ROC曲線
TyG指數、RBP、β2-MG聯合檢測的AUC為0.757, 敏感度為63.6%, 特異度為80.0%。見表5、圖2。
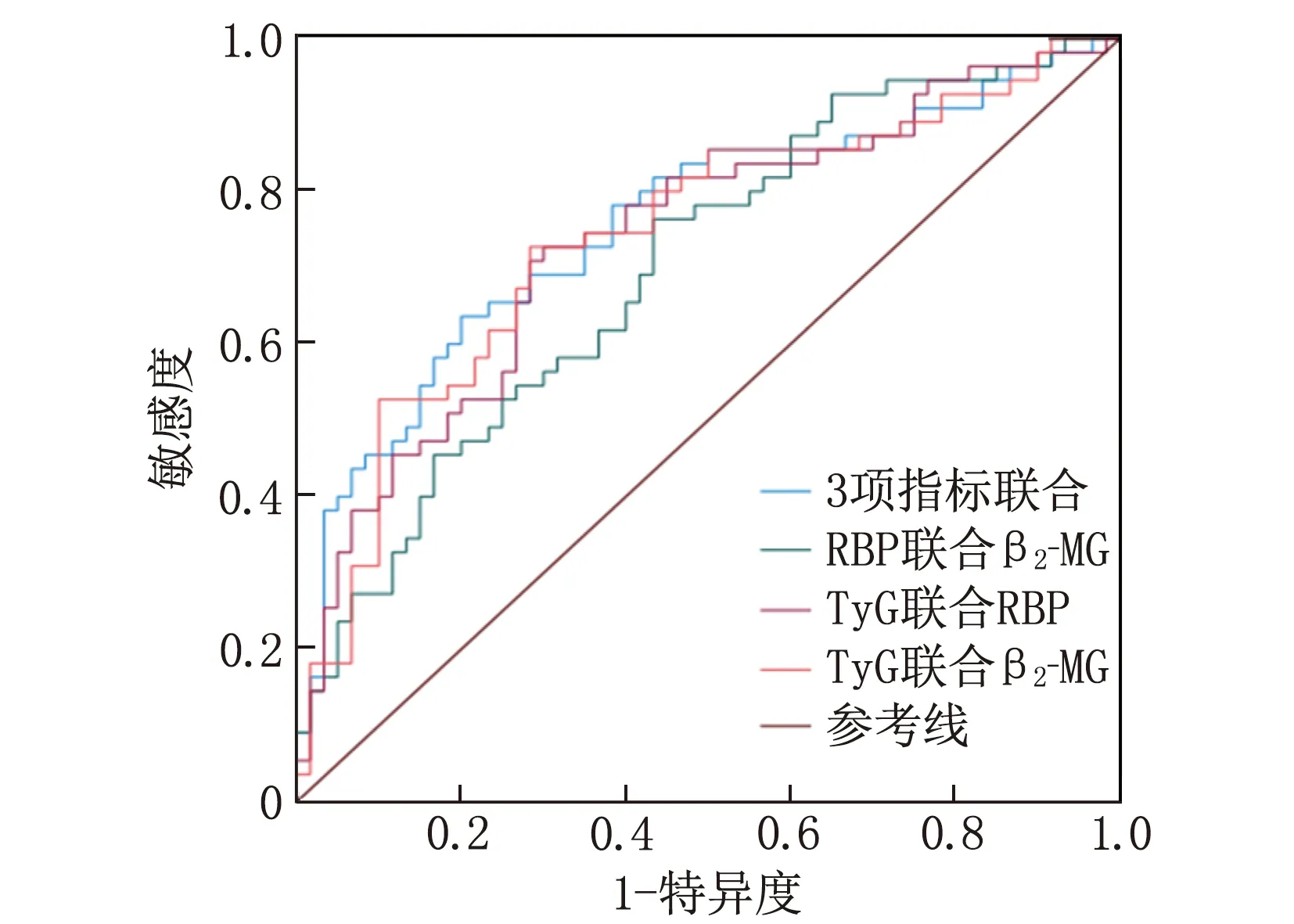
圖2 血清TyG指數、RBP、β2-MG聯合檢測預測早期DR的ROC曲線

表5 血清TyG指數、RBP、β2-MG診斷早期DR的ROC曲線分析
3 討 論
DR已成為中國居民致盲的主要原因[9], 及早篩查和診斷可有效延緩DR的病程進展[10]。熒光素眼底血管造影(FFA)是目前DM患者診斷DR的金標準,也是DR的分期標準。但是, FFA是一種侵入性操作,費用昂貴,而諸如眼底鏡檢查、眼底視網膜照相、光學相關斷層掃描等檢查視網膜病變的方法在基層醫院普及較為困難[11]。
TyG指數是評估胰島素抵抗的可靠指標[12]。研究[13]證實胰島素抵抗在2型糖尿病及其相關并發癥的發生發展中起著十分重要的作用。多項研究[14-16]認為TyG指數與DR的病變嚴重程度呈正相關; 王靜等[17]研究發現,高TyG指數與DR的發生密切相關, TyG指數對DR具有早期的預測價值,其結果顯示TyG指數的AUC為0.695 2, 靈敏度為66.92%, 特異度為63.27%。
研究[18]顯示RBP與胰島素抵抗、肥胖、糖尿病和脂肪組織的炎癥相關。RBP可通過某些機制引起炎癥反應,導致眼組織、神經和視網膜毛細血管功能障礙,從而促進DR的發展,導致眼營養和視功能受損,進而引發失明。RBP還可影響機體脂肪的代謝途徑,使機體對脂肪的利用減少,進一步導致糖代謝異常,從而加重DR的進程。除此之外, RBP還因具有信號分子功能,可影響多元醇代謝、氧化應激、非酶糖基化等代謝途徑,參與了DR的發生發展[6]。β2-MG是用于檢測腎小球濾過率和腎小管功能的指標,糖尿病腎病及DR均屬于糖尿病微血管病變,二者具有相同的發病機制,因此可以用腎損害的指標預測視網膜損害[19]。
本研究中TyG指數、RBP及β2-MG在CON組、NDR組、NPDR及PDR組間兩兩比較,差異均有統計學意義(P<0.05), 表明TyG指數、RBP及β2-MG隨著DR病變的加重而升高。Spearman相關分析提示TyG指數、RBP及β2-MG與DR的發生呈正相關, Logistic回歸分析顯示TyG指數、RBP的OR值大于1, 即TyG指數及RBP是DR發生的獨立危險因素,說明TyG指數和RBP可以作為預測DR發生的指標,且可以全面評估DM患者的病情,評估其治療效果。雖然Logistic回歸顯示β2-MG不是DR發生的獨立危險因素,但根據Spearman相關分析顯示其相關系數為0.552, 仍然對DR病情的早期診斷具有重要作用,可見動態監測TyG指數、RBP及β2-MG對DR病情嚴重程度的預測與評估具有一定的臨床意義。TyG指數、RBP及β2-MG聯合檢測的AUC為0.757, 敏感度為63.6%, 特異度為80.0%, 可預測及篩查早期DR, 且高于單獨檢測預測DR的價值。
本研究結果顯示, NPDR組和PDR組的糖尿病病程顯著長于NDR組, PDR組顯著長于NPDR組; Spearman相關性分析顯示,在3組2型糖尿病患者中,糖尿病病程、SBP、FBG、HbA1c、TG、BUN、Scr、UACR與DR呈正相關(P<0.05), Logistic回歸分析顯示病程為DR發生的獨立危險因素,提示長病程會增加糖尿病視網膜病變的發生風險。
綜上所述, TyG指數、RBP及β2-MG聯合檢測可提高診斷DR的靈敏度與特異度,提供更全面、準確的評估結果,識別患有早期DR風險的患者。

