靜脈溶栓橋接支架聯合抽吸取栓術在顱內大血管急性閉塞中的療效
林國民
顱內大血管急性閉塞可導致腦缺血的發生,對患者神經損傷危害突出,是臨床中診治時效性要求極高的一類疾病。臨床中對于本病的治療,主張早期開通閉塞血管,以改善腦缺血情況,從而改善預后[1-2]。神經損傷發生發展的過程中,神經凋亡相關指標的表達呈現失衡的狀態,且與疾病的變化轉歸密切相關,是療效評估的重要方面。既往臨床多采用常規支架取栓術治療本病,取得一定的效果,但其療效仍有一定提升空間。近年來臨床中靜脈溶栓橋接支架聯合抽吸取栓術治療本病的研究不斷增多,但是其對神經凋亡等方面的影響研究不足[3-5]。因此本研究現探究靜脈溶栓橋接支架聯合抽吸取栓術在顱內大血管急性閉塞中的療效及對神經凋亡的影響,現報道如下。
1 資料與方法
1.1 一般資料
將2020 年1 月—2022 年10 月泉州德誠醫院收治的80 例顱內大血管急性閉塞患者根據隨機數字表法分為對照組40 例和觀察組40 例。納入標準:年齡20 歲及以上;發病后4.5 h 內入院,且于本院確診的顱內大血管急性閉塞。排除標準:合并顱內血管畸形;既往肝腎功能不全或創傷;既往顱腦創傷或手術史;臨床資料不完整。所有家屬知情同意本研究。本次研究經本院醫學倫理學委員會批準。
1.2 方法
兩組均首先采用阿替普酶(生產廠家:Boehringer Ingelheim PharmaGmbH&Co.KG,批 準 文號:注冊證號S20160055,規格:50 mg)進行溶栓,劑量按照0.9 mg/kg 的劑量進行應用,首先將總量的1/10 進行靜推用藥,將9/10 加入生理鹽水中于1.0 h內滴注完畢。對照組進行常規支架取栓術治療,麻醉后以塞丁格技術置管,于股動脈處穿刺,進行檢查后,以8F 指引導管置于責任導管的近端,采用肝素鹽水進行持續沖洗,以微導管置入,進行細致觀察后,輸送支架,停留5 min,將其拉入導引導管,并進行回收。觀察組則進行靜脈溶栓橋接支架聯合抽吸取栓術治療,以5F Navien 導管置于血栓近端,必要者可采用Solitaire 支架輔助進行,確保支架穩定后,以注射器抽吸Navien 導管,并將支架及血栓拉入Navien 導管,根據情況可進行重復操作。
1.3 觀察指標及判定標準
比較兩組的再通情況、取栓次數、再通時間(治療開始至血管再通時間)、美國國立衛生院卒中量表(NIHSS 評分)、血清神經損傷指標[神經元特異性烯醇化酶(NSE)、S-100 鈣結合蛋白β(S-100β)及腦源性神經營養因子(BDNF)]及血清神經凋亡指標[可溶性凋亡相關因子(sFas)及sFas 配體(sFasL)]。(1)再通情況:采用mTICI分級對兩組患者的再通情況進行評估,其分級范圍為0~3 級,0 級表示無血流;1 級表示通往閉塞處的前向血流,再灌注很少或緩慢;2a 級為部分再通,前向血流恢復,閉塞血管的缺血區域再灌注,但灌注不足一半;2b 級為部分再通,前向血流恢復,閉塞血管的缺血區域再灌注,灌注超過一半;3 級為完全恢復,前向血流恢復,閉塞血管的缺血區域再灌注,遠端分支無可見的閉塞,再通率=(2b 級例數+3 級例數)/總例數×100%。(2)NIHSS 評分情況:于治療前及治療后48 h、14 d 分別采用NIHSS 評分評估兩組的神經損傷情況,其包括11 個評估大項目,其評分范圍為0~42 分,其中≤4 分、5~15 分、16~20 分及21~42 分分別表示輕微、中度、中重度及重度損傷[6]。(3)血液指標:于治療前及治療后48、72 h 分別采集兩組外周靜脈血,每次采集5.0 mL 離心(離心半徑15 cm,3 000 r/min 離心5 min)后取上清液進行血清神經損傷指標(NSE、S-100β 及BDNF)及血清神經凋亡指標(sFas 及sFasL)的定量檢測,由兩名經驗豐富者采用每項指標對應的酶聯免疫法試劑盒進行定量檢測。
1.4 統計學處理
本研究中涉及的數據檢驗方面選用的軟件為SPSS 23.0,研究中涉及的計數資料以率(%)表示,比較采用χ2檢驗;計量資料用(±s)表示,比較采用t 檢驗;等級資料以秩和檢驗分析。以P<0.05表示差異有統計學意義。
2 結果
2.1 兩組一般資料比較
對照組男23 例,女17 例;年齡45~79 歲,平均(65.13±7.99)歲;閉塞部位分型:前循環閉塞21 例,后循環閉塞19 例。觀察組男22 例,女18 例;年齡44~79 歲,平均(65.19±8.03)歲;閉塞部位分型:前循環閉塞22 例,后循環閉塞18 例。兩組顱內大血管急性閉塞患者的上述基線資料比較,差異均無統計學意義(P>0.05),具有可比性。
2.2 兩組再通情況比較
觀察組再通率顯著高于對照組,差異有統計學意義(χ2=6.275,P=0.012),見表1。

表1 兩組再通情況比較[例(%)]
2.3 兩組取栓次數及再通時間比較
觀察組取栓次數顯著少于對照組,再通時間顯著短于對照組,差異均有統計學意義(P<0.05),見表2。
表2 兩組取栓次數及再通時間比較(±s)
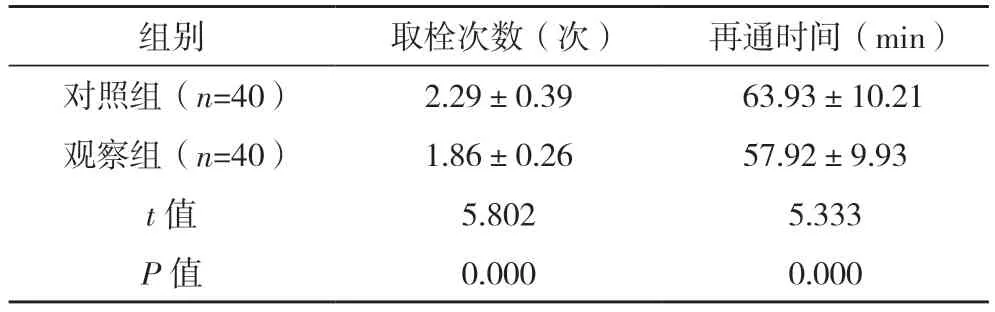
表2 兩組取栓次數及再通時間比較(±s)
組別 取栓次數(次) 再通時間(min)對照組(n=40) 2.29±0.39 63.93±10.21觀察組(n=40) 1.86±0.26 57.92±9.93 t 值 5.802 5.333 P 值 0.000 0.000
2.4 兩組NIHSS 評分情況比較
治療前,兩組NIHSS 評分情況比較,差異無統計學意義(P>0.05);治療后48 h 及14 d,觀察組NIHSS 評分情況均顯著優于對照組,差異均有統計學意義(P<0.05)。見表3。
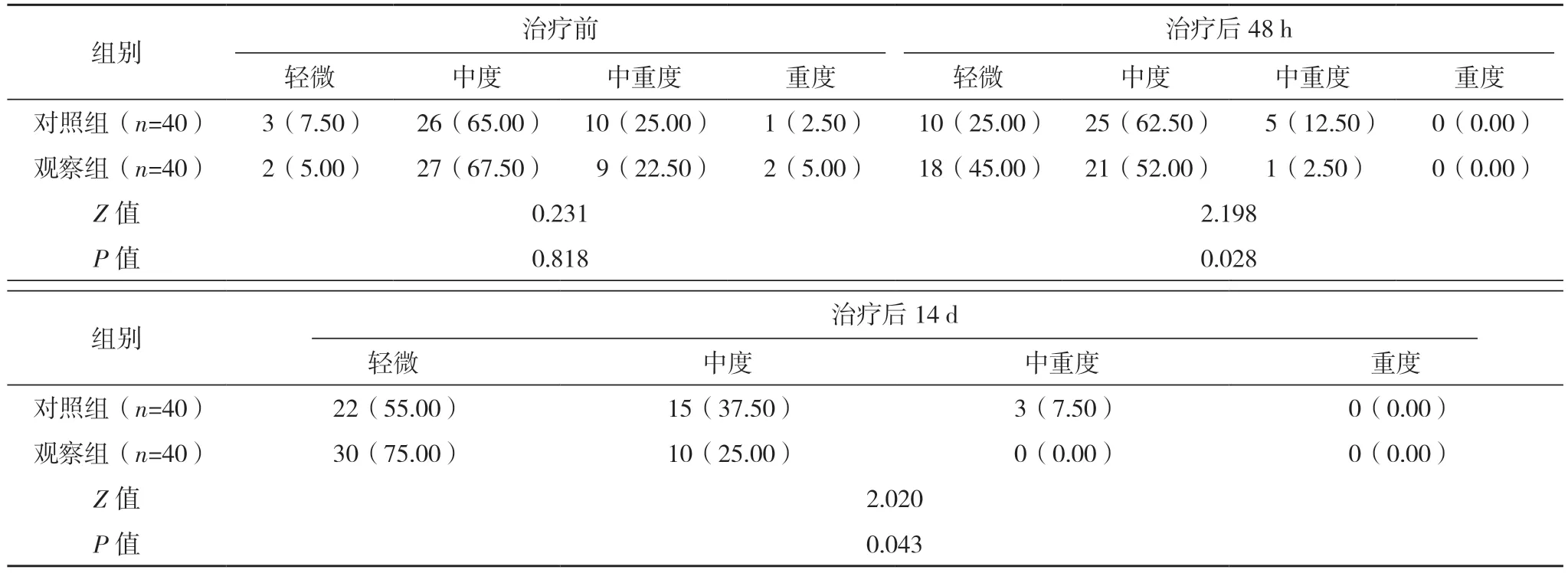
表3 兩組NIHSS評分情況比較[例(%)]
2.5 兩組血清神經損傷指標比較
治療前,兩組血清神經損傷指標比較,差異均無統計學意義(P>0.05);治療后48 h 及72 h,觀察組的血清BDNF 均顯著高于對照組,其他血清神經損傷指標均顯著低于對照組,差異均有統計學意義(P<0.05)。見表4。
表4 兩組血清神經損傷指標比較(±s)
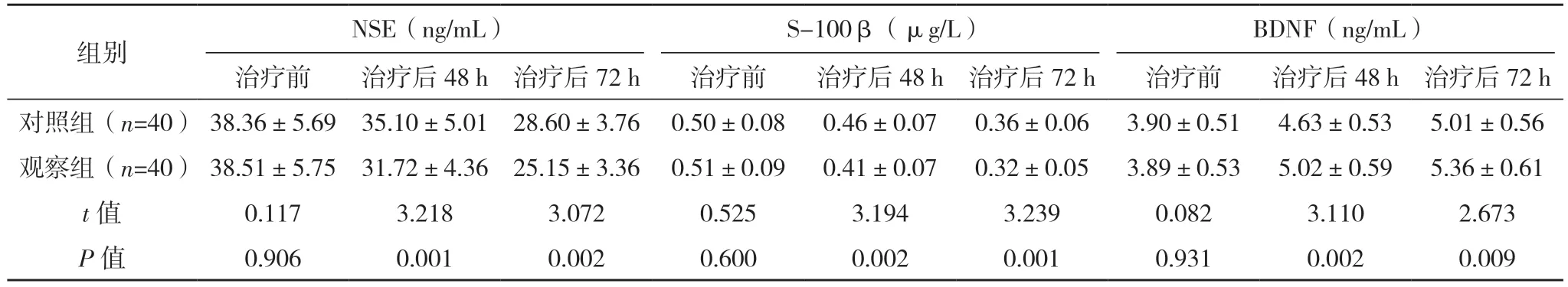
表4 兩組血清神經損傷指標比較(±s)
組別 NSE(ng/mL)S-100β(μg/L)BDNF(ng/mL)治療前 治療后48 h 治療后72 h 治療前 治療后48 h 治療后72 h 治療前 治療后48 h 治療后72 h對照組(n=40) 38.36±5.69 35.10±5.01 28.60±3.76 0.50±0.08 0.46±0.07 0.36±0.06 3.90±0.51 4.63±0.53 5.01±0.56觀察組(n=40) 38.51±5.75 31.72±4.36 25.15±3.36 0.51±0.09 0.41±0.07 0.32±0.05 3.89±0.53 5.02±0.59 5.36±0.61 t 值 0.117 3.218 3.072 0.525 3.194 3.239 0.082 3.110 2.673 P 值 0.906 0.001 0.002 0.600 0.002 0.001 0.931 0.002 0.009
2.6 兩組血清神經凋亡指標比較
治療前,兩組血清神經凋亡指標比較,差異均無統計學意義(P>0.05);治療后48 h 及72 h,觀察組的血清神經凋亡指標均顯著低于對照組,差異均有統計學意義(P<0.05)。見表5。
表5 兩組血清神經凋亡指標比較[ng/L,(±s)]
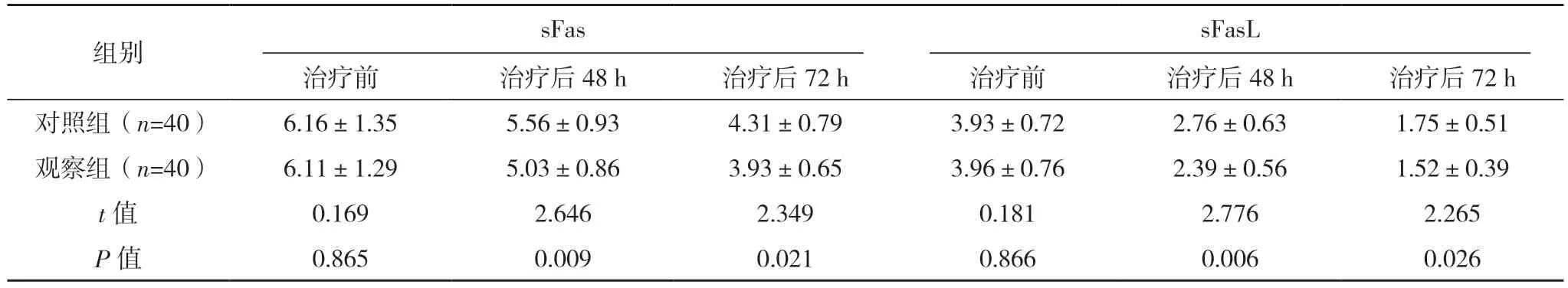
表5 兩組血清神經凋亡指標比較[ng/L,(±s)]
組別 sFas sFasL治療前 治療后48 h 治療后72 h 治療前 治療后48 h 治療后72 h對照組(n=40) 6.16±1.35 5.56±0.93 4.31±0.79 3.93±0.72 2.76±0.63 1.75±0.51觀察組(n=40) 6.11±1.29 5.03±0.86 3.93±0.65 3.96±0.76 2.39±0.56 1.52±0.39 t 值 0.169 2.646 2.349 0.181 2.776 2.265 P 值 0.865 0.009 0.021 0.866 0.006 0.026
3 討論
顱內大血管急性閉塞可導致腦缺血,進而引起神經損傷等情況,嚴重者危及患者的生命安全。臨床中與顱內大血管急性閉塞相關的診治研究中,有效溶栓及取栓是預后改善的重要前提與基礎[7-8]。既往臨床中多采用常規支架取栓術治療顱內大血管急性閉塞,其采用直接支架取栓的方式對患者進行治療,效果值得肯定的同時,其療效仍有較大的提升空間。近年來臨床中采用靜脈溶栓橋接支架聯合抽吸取栓術治療本病的研究不斷增多,較多研究認為本類治療方式可起到更好的治療效果,且其在血栓移位風險方面的控制效果較好,對于控制血栓逃逸等有積極的作用,但是其在本類患者中的全面細致研究不足[9-10]。另外,與顱內大血管急性閉塞相關的研究顯示,本病除表現出神經損傷及相關血液指標的異常外,神經凋亡相關指標也在血液中呈現表達失衡的狀態,而sFas 及sFasL 等作為與神經細胞凋亡相關的指標,其在本類患者中多呈現高表達的狀態,在本病患者中其表達的變化,有助于了解疾病的治療效果及變化轉歸,可作為治療措施的參考依據[11-15]。
本研究結果顯示,靜脈溶栓橋接支架聯合抽吸取栓術治療的效果顯著優于常規支架取栓術治療效果,表現為再通率相對更高,取栓次數相對更少,再通時間相對更短,同時治療后的NIHSS 評分、血清神經損傷指標及神經凋亡指標改善幅度相對更大(P<0.05)。因此認為靜脈溶栓橋接支架聯合抽吸取栓術在本類患者中的應用效果相對更好,更有助于改善神經損傷的情況,在有效降低取栓次數及縮短取栓時間的基礎上,大大提升了再通率,患者的腦缺血改善更快,神經受損的情況控制更好,而這也是其神經損傷指標及神經凋亡指標改善的重要基礎與前提[16-17]。分析原因,可能與靜脈溶栓橋接支架聯合抽吸取栓術有效控制了血栓逃逸及支架所致的血管損傷等有關,其支架變化相對較小,也是其取栓效果相對更好的基礎條件,因此綜合應用優勢突出[18-20]。
綜上所述,靜脈溶栓橋接支架聯合抽吸取栓術在顱內大血管急性閉塞中的療效較好,且可有效控制神經凋亡。

