解毒健脾方對結直腸癌患者術后免疫功能及胃腸功能的影響
宋成鑫 馬 婷 儲 晶 葛信國
結直腸癌屬于臨床多見、高發消化道惡性腫瘤,位居惡性腫瘤發病率排行榜第4位,惡性腫瘤病死率第5位。近年來由于人們飲食結構變化、環境污染、生活工作壓力大等,其發病率呈逐年遞增趨勢。目前臨床針對結直腸癌仍以手術作為主要治療方式,并配以相應輔助治療,以延緩病情發展,延長患者生存周期。但手術屬于侵入式操作,因麻醉作用、術中操作對胃腸形成牽拉,加之應激反應等,大部分患者在術后出現胃腸功能紊亂或抑制情況,胃腸蠕動力減弱、張力降低,嚴重時或可消失,出現肛門停止排氣、腸鳴音消失、腹痛腹脹等一系列胃腸功能障礙表現,影響患者飲食恢復,易導致營養不良、降低機體免疫能力等,對患者預后造成不良影響[1]。中醫學在治療胃腸功能方面積累了豐富的經驗,通過辨證施治,取得了良好療效,許多重要單體或復方均能從多層次、多途徑來緩解患者癥狀,并且具有西藥所不具備的綜合藥理作用優勢。筆者師從葛信國教授,葛信國教授在運用攻補兼施、扶正祛邪對惡性腫瘤治療方面頗有研究,認為結直腸癌術后患者氣陰兩虛、熱毒痰瘀,故筆者對結直腸癌患者術后患者實施解毒健脾方治療,取得良好效果。現匯報如下。
1 資料與方法
1.1 一般資料對2019年11月—2021年11月收治入院的結直腸癌術后患者84例展開研究,隨機數字表法分2組,對照組42例,由23例男性與19例女性組成;年齡46~73歲,平均(59.5±3.9)歲;其中結腸癌者24例,直腸癌者18例;TNM分期II期15例,III期27例;病理分型,腺癌38例,黏液癌3例,未分化癌1例。觀察組42例,由24例男性與18例女性組成;年齡45~74歲,平均(61.15±3.25)歲;其中結腸癌者26例,直腸癌者16例;TNM分期II期19例,III期23例;病理分型,腺癌36例,黏液癌4例,未分化癌2例。2組患者上述資料比較,差異無統計學意義(P>0.05),可比性較好。本研究經倫理委員會審批通過,患者均簽署同意書以表知情。
1.2 診斷標準中醫診斷標準:參照《惡性腫瘤中醫診療指南:2014年版》[2]及《中藥新藥臨床研究指導原則(試行)》[3]:主證:①食谷不香、胃脘脹滿;②體疲倦怠、大便異常;次證:①面色萎黃、胸悶腹痛;②神疲懶言、惡心嘔吐;③排便無聊、腸鳴;④舌淡苔白、有瘀點;⑤脈細。符合主證或次證中3項以上則可診斷。西醫診斷標準:符合《中國結直腸癌診療規范》[4]中制定的關于結直腸癌的相關診斷標準:①腹痛、大便性質、習慣改變史;②偶有便血,或腸梗阻癥狀近期加重,或腹部有包塊;或不明原因消瘦、貧血;③直腸指檢可觸及包塊;④經CT、MRI影像學及病理組織檢查明確診斷。
1.3 納入與排除標準納入標準:①符合上述中醫與西醫制定的相關診斷標準;②預計生存期超過6個月;③近期未服胃腸動力藥物;④可正常溝通,配合研究。排除標準:①既往腹部手術史者;②合并其他嚴重器質性疾病者;③存在精神或語言障礙者。
1.4 方法對照組根據患者具體情況行胃腸減壓、營養支持、維持其水電解質平衡、抗感染等相關對癥治療措施。觀察組在對照組的基礎上予以解毒健脾方治療,組方:白參須10 g,麥冬20 g,薏苡仁20 g,山慈菇15 g,大貝母15 g,紅豆杉15 g,半枝蓮15 g,白花蛇舌草30 g,生槐米10 g,炒蒼術15 g,炒麥芽15 g,砂仁、蔻仁各3 g,陳皮10 g,白扁豆10 g,炒雞內金10 g,炒山楂、炒神曲各10 g。將上述中藥以800 ml水熬制,煎煮至300 ml,早晚各服用150 ml。2組均持續治療7 d。
1.5 觀察指標及療效判定標準①參考《中藥新藥臨床研究指導原則(試行)》[3]擬定療效標準:治療后患者腹脹腹痛、惡心嘔吐等癥狀及體征全部消失,各項營養指標恢復正常,精神狀態良好,則為顯效;治療后患者不適癥狀有所緩解,各營養指標處于正常水平,則為有效;治療后患者癥狀改善不明顯,精神不佳,則為無效。②胃腸功能:觀察2組治療后腸鳴音恢復時間、肛門排氣時間、排便時間及住院時間。③免疫功能:于患者治療前及治療后7 d采集其清晨空腹外周血3 ml,3000 r/min,離心操作5 min,取上清液,于48 h內使用流式細胞儀對2組T淋巴細胞亞群CD4+、CD8+、CD4+/CD8+,觀察2組治療前后免疫功能變化情況。④采用SF-36量表對患者治療后生活質量進行評分,包括情感職能、軀體疼痛、精神健康等方面的內容,評分越高表示其生活質量越好。
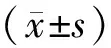
2 結果
2.1 2組患者治療效果比較觀察組治療總有效率為92.86%,對照組為73.81%,觀察組高于對照組(P<0.05)。見表1。

表1 2組結直腸癌術后患者治療效果比較 (例,%)
2.2 2組患者胃腸功能恢復時間及住院時間比較觀察組腸鳴音恢復時間、首次肛門排氣時間、排便時間及住院時間均短于對照組(P<0.05)。見表2。
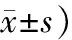
表2 2組結直腸癌術后患者胃腸功能恢復時間及住院時間比較 (例,
2.3 2組患者T淋巴細胞亞群水平變化情況比較治療前2組T淋巴細胞亞群CD4+、CD8+、CD4+/CD8+水平比較差異無統計學意義 (P>0.05);治療后觀察組CD4+、CD8+、CD4+/CD8+水平高于對照組(P<0.05)。見表3。
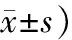
表3 2組結直腸癌術后患者T淋巴細胞亞群水平變化情況比較 (例,
2.4 2組患者生活質量評分比較觀察組生活質量評分高于對照組(P<0.05)。見表4。
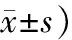
表4 2組結直腸癌術后患者生活質量水平比較 (分,
3 討論
結直腸癌患者受疾病影響,術前多伴有營養不良情況,而手術麻醉、創傷、術中對胃腸的牽拉操作,可對胃腸局部微循環產生影響,改變腹腔內的解剖關系,引起胃腸激素分泌失衡、調節紊亂,胃腸道局部炎性反應,神經傳導阻斷對胃腸功能形成不同程度抑制作用,導致胃腸蠕動能力降低,引起腹痛、惡心等一系列癥狀。相關研究表明[5],手術創傷、應激反應及營養不良等均可對機體免疫功能及胃腸功能造成損害,以T淋巴細胞總數、免疫球蛋白水平降低為主要表現,不僅加重應急反應,還增加術后感染及并發癥發生的風險,增加患者痛苦及經濟負擔。因此結直腸癌術后積極幫助患者恢復胃腸功能,對促進康復,改善預后,減少并發癥發生率具體積極意義。
結直腸癌在中醫學中屬于“臟毒、便血”等范疇。在多種因素的綜合作用下,濕熱蘊毒浸淫腸道,而手術治療傷津亡血、耗氣,術后瘀血阻滯,存在多瘀、氣虛血弱的病理特點,出現脈虛弱、四肢乏力、腹痛腹脹等氣虛血虧等癥狀。故中醫認為術后胃腸功能障礙多是由于瘀血內阻、氣滯不暢,臟氣下行阻滯所致,其發生主要原因;而術后胃腸通降失衡,脾失健運、胃失和降,升降失調為術后胃腸功能障礙發生的主要機制[6]。因此針對術后胃腸功能改善及免疫功能的提高,應以益氣行氣、和胃健脾、理氣除滿、散結消痞為主要治療原則。
本次研究應用解毒健脾方治療結直腸癌患者術后患者,結果觀察組治療總有效率高于對照組,且治療后腸鳴音恢復時間、首次肛門排氣時間、排便時間及住院時間均短于對照組(P<0.05)。說明解毒健脾方可顯著提高療效,促進患者胃腸功能恢復。陳紅蘭等[7]認為益氣健脾抗癌湯有助改善胃腸功能,觀察組術后胃腸功能、免疫功能、體力狀況均高于對照組。本次研究與其研究結果基本一致。此外本組研究還發現治療后觀察組CD4+、CD8+、CD4+/CD8+水平和生活質量評分高于對照組(P<0.05),說明解毒健脾方可增強患者術后機體免疫能力,提高術后生活質量。這是由于常規西藥治療雖可緩解患者癥狀,但整體效果欠佳,存在一定局限性。解毒健脾方是一種中藥湯劑,方中白參須性味甘平,具有生津養陰、補氣益氣、清虛熱的功效,《本草正義》記載“白參富有養液,而為補陰之最”。麥冬具有瀉熱生津、益胃養陰的功效,《神農本草經》將麥冬列為養陰潤肺的上品,言其“久服輕身,不老不饑”。現代藥理研究表明,麥冬具有清除氧自由基、提高細胞免疫能力的作用。薏苡仁性甘淡,具有健脾祛濕、利水消腫的功效,《本草綱目》中記載薏苡仁能“健脾益胃,補肺清熱,去風滲濕”[8]。山慈菇具有清熱解毒、祛風散結的功效。現代研究表明,山慈菇中的多糖物質可對腫瘤形成抑制作用,增強作用于癌細胞特異性抗原的相關免疫反應能力提高,增強機體免疫能力,達到抗腫瘤作用;大貝母、半枝蓮可清熱散結、利氣消腫;蛇舌草具有清熱解毒、散結消腫的功效。《潮州志·物產志》名:“莖葉榨汁飲服,治盲腸炎,又可治一切腸病”。現代藥理研究表明,白花蛇舌草可增強白細胞吞噬能力,增強殺菌能力,提高免疫功能。陳皮、炒雞內金、炒山楂、炒神曲等具有健脾益氣、理氣除濕的功效。諸藥合用共奏燥濕理氣、健脾和胃、清熱解毒、益氣補氣的功效[9],從而改善患者癥狀,提高療效。
綜上所述,結直腸癌患者術后應用解毒健脾方治療可有效提升治療效果,緩解胃腸功能,提高機體免疫能力,縮短住院時間,對改善患者預后及生活質量具有積極意義。

