預防性護理聯合體位交換護理在新生兒重癥監護病房呼吸窘迫綜合征早產兒機械通氣治療中的應用
作者簡介:袁麗萍,女,本科,主管護師。
【摘要】? 目的? ? 探討預防性護理聯合體位交換護理在新生兒重癥監護病房(NICU)呼吸窘迫綜合征(RDS)早產兒機械通氣治療中的應用價值。方法? ? 回顧性分析江西省婦幼保健院
2018年11月—2019年10月于NICU內接受體位交換護理的37例RDS早產兒臨床資料,設為對照組,另收集該醫院2019年11月—2020年10月NICU內接受預防性護理聯合體位交換護理的38例RDS早產兒臨床資料,設為觀察組。比較2組患兒臨床指標,比較2組患兒干預前、干預3 d后血氣指標[pH值、血氧分壓(PaO2)、二氧化碳分壓(PaCO2)]及入住NICU期間并發癥情況。結果? ? 觀察組患兒肺表面活性劑使用次數較對照組少,機械通氣時間及住院時間較對照組短,差異有統計學意義(P<0.05);干預3 d后,與對照組相比,觀察組患兒pH值、PaO2較高,PaCO2較低(P<0.05);觀察組患兒并發癥總發生率較對照組低(P<0.05)。結論? ? 預防性護理聯合體位交換護理用于NICU的RDS早產兒機械通氣治療中,可有效改善患兒血氣指標,降低并發癥發生率,減少肺表面活性劑使用次數,縮短患兒機械通氣及住院時間。
【關鍵詞】? 呼吸窘迫綜合征; 預防性護理; 體位交換護理; 早產兒
中圖分類號:R722.1? ? ? ? 文獻標識碼:A
文章編號:1672-1721(2023)30-0063-03
DOI:10.19435/j.1672-1721.2023.30.021
呼吸窘迫綜合征(respiratory distress syndrome,RDS)又稱新生兒肺透明膜病,臨床主要表現為呼吸困難、心率增快等,且X射線下呈現彌漫性肺部浸潤陰影。早產兒因肺部發育不成熟,肺泡未能很好地張開,導致氣體無法進行有效交換,更易出現RDS,威脅患兒生命安全[1]。臨床對于RDS早產兒多采用機械通氣治療,但機械通氣治療中易出現呼吸機相關肺炎(ventilator asso-ciated pneumonia,VAP)、循環障礙等并發癥,影響通氣治療效果,使治療難度增加。體位交換護理是RDS早產兒通氣治療時常用的護理措施,可利用不同體位變換的方式改善患兒肺組織壓力,改善機體氧合狀態,繼而提高通氣治療效果[2]。體位交換護理無法對機械通氣過程中的并發癥進行有效預防,干預效果欠佳。因此,需尋求更加合理的護理措施對機械通氣治療中的RDS早產兒進行干預。文獻報道,機械通氣治療中進行預防性護理,能夠根據患兒病情,結合臨床經驗采取針對性措施,保障機械通氣正常進行[3]。推測將體位護理聯合預防性護理對機械通氣治療中的RDS早產兒進行干預可能會起到更好的效果。基于此,本研究旨在探討預防性護理聯合體位交換護理在新生兒重癥監護病房(neonatal intensive care unite,NICU)的RDS早產兒機械通氣治療中的應用價值,以期為臨床制定更加合理、有效的護理方案以及改善患兒預后提供一定理論參考。現報告如下。
1? ? 資料與方法
1.1? ? 一般資料? ? 回顧性分析江西省婦幼保健院2018年11月—2019年10月NICU接受體位交換護理的37例RDS早產兒臨床資料,設為對照組,另收集該醫院2019年11月—2020年10月NICU接受預防性護理聯合體位交換護理的38例RDS早產兒臨床資料,設為觀察組。對照組中男性21例,女性16例;胎齡28~35周,平均胎齡(31.47±1.14)周;阿普加(Apgar)評分4~7分,平均(5.51±0.47)分;出生時體質量
1 157~2 362 g,平均(1 759.53±112.27)g;出生方式,順產27例,剖宮產10例。觀察組中男性21例,女性
17例;胎齡28~35周,平均胎齡(31.45±1.16)周;Apgar評分4~7分,平均(5.53±0.49)分;出生時體質量1 151~2 375 g,平均(1 762.75±114.51)g;出生方式,順產25例,剖宮產13例。2組患兒一般資料對比差異無統計學意義(P>0.05)。本研究已獲該院醫學倫理委員會批準。
1.2? ? 入選標準? ? 納入標準:符合RDS診斷標準[4],且經血氣分析、血生化檢查、X射線檢查等確診;出生6 h內發生進行性呼吸困難;胎齡<37周;接受機械通氣治療。排除標準:宮內感染;合并先天性心臟病;合并吸入性肺炎;先天性肺組織發育不良。
1.3? ? 方法? ? 2組患兒均進行常規治療,包括維持正常體溫、糾正水電解質平衡、營養支持等,并將2 mL注射用水與70 mg注射用牛肺表面活性劑(華潤雙鶴藥業股份有限公司,國藥準字H20052128,規格70 mg)充分混合后以70 mg/kg為標準(出生體質量)經氣管插管緩慢注入肺部;采用德國Siemens-Maquet呼吸機行機械通氣治療,設置呼吸頻率35~45次/min,潮氣量5~
8 mL/kg,吸氣峰壓15~25 cmH2O(1 cmH2O=0.098 kPa),呼吸末正壓4~6 cmH2O,時間0.35~0.45 s,氧流量6~8 L/min。記錄患兒病情變化情況,并適當調整呼吸機參數。
1.3.1? ? 對照組? ? 體位交換護理:于通氣治療中實施,根據仰臥位—側臥位—俯臥位—仰臥位原則更換患兒體位,每3 h更換1次,每次更換體位前沿患兒支氣管走向對其進行5 min的叩背操作,100次/min。此外,當患兒于俯臥位下進行通氣治療時,應將其頭部偏至一側,雙上肢上舉,保持肘部微微彎曲,于頭部兩側自然放置,并于骨盆、雙肩下墊上軟枕,避免腹部受到壓迫,且護理人員應全面檢查各導管情況,防止導管彎折、脫落。
1.3.2? ? 觀察組? ? 預防性護理聯合體位交換護理。(1)口腔護理。將5% NaHC03溶液與50 mL溫開水混
合,用棉簽蘸取混合液清潔患兒口腔,3 次/d,早、中、晚各1次。(2)氣道清潔吸痰護理。當患兒出現煩躁情況,且能明顯聽到痰鳴音時,調節患兒呼吸參數,增加氧流量,調節負壓在0.20~0.40 mmHg(1 mmHg=0.133 kPa),根據患兒具體情況選擇大小合適的吸痰管,將吸痰管鉗死后插入患兒氣道內直至遇到阻力,松開鉗住部分,開始吸取痰液,10 s后若未吸取干凈,則于氣管注射0.9%氯化鈉注射液5 mL后再次吸痰,總次數不超過4 次。痰液抽吸完畢后將口腔及鼻腔內異物清潔干凈。(3)呼吸機并發癥預防性護理。肺動脈高壓護理:調節患兒呼吸參數,使氣道峰壓值<25 cmH2O;關注患兒是否出現面色青紫、心率減慢等情況,提示可能會發生肺動脈高壓,此時需及時報告主治醫師進行降低胸內壓的措施。循環障礙護理:注意患兒血壓,當血壓偏低時使用小潮氣量及低呼吸末正壓,根據患兒情況調整參數,使患兒靜脈管路保持通暢;并將床頭抬高約15°,有助于保持腦灌注。支氣管肺發育不良,出生后前3 d根據醫囑限制輸入、輸出液體量,通氣期間及時調整呼吸參數,使氧濃度及氣道峰壓在血氣允許范圍內。VAP護理:首次使用呼吸機前需先對呼吸機進行消毒,呼吸機回路用消毒液浸泡30 min并每日更換,用無菌水沖洗后晾干備用;撤機后進行終末消毒、防塵處理。體位交換護理具體操作同對照組。
1.4? ? 評價指標? (1)臨床指標。查閱患兒病歷資料,記錄2組患兒肺表面活性劑應用次數、機械通氣時間及住院時間。(2)血氣指標。查閱患兒病歷資料,記錄患兒干預前、干預3 d后的pH值、動脈血氧分壓(partial pressure of oxygen,PaO2)以及動脈血二氧化碳分壓(partial pressure of carbon dioxide,PaCO2)值。資料中血氣指標檢測方法為應用GEM Premier 3000血氣分析儀檢測患兒pH值、PaO2、PaCO2值。(3)并發癥。查閱患兒病歷資料,統計2組患兒入院NICU期間肺動脈高壓、循環障礙、支氣管肺發育不良以及VAP的發生情況。
1.5? ? 統計學方法? ? 采用SPSS 24.0統計學軟件進行數據處理,計量資料均經Shapiro-Wilk正態性檢驗,符合正態分布以x±s表示,組間用獨立樣本t檢驗,組內用配對樣本t檢驗,計數資料用百分比表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2? ? 結果
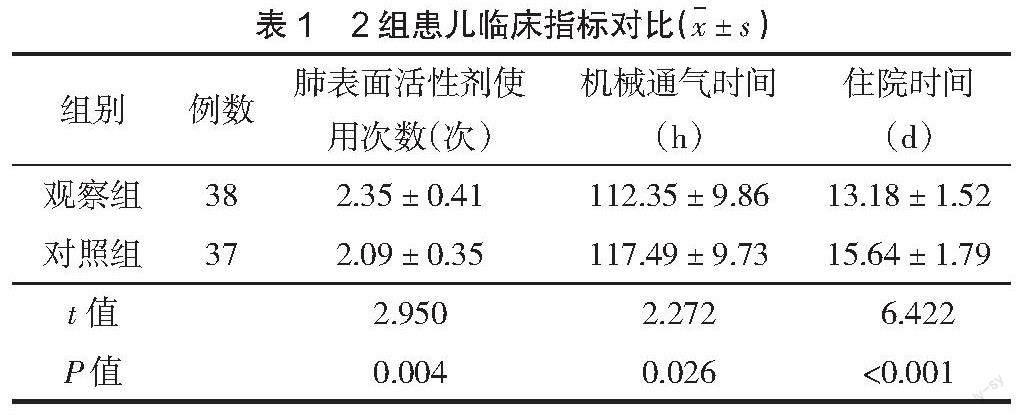
2.1? ? 臨床指標? ? 觀察組肺表面活性劑使用次數較對照組少,機械通氣時間及住院時間較對照組短,差異有統計學意義(P<0.05),見表1。
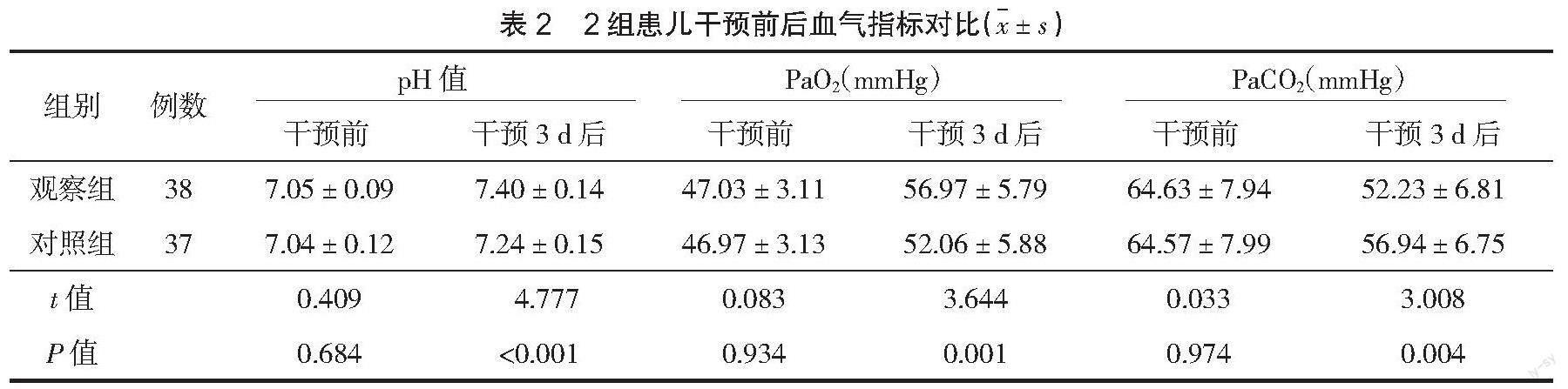
2.2? ? 血氣指標? ? 干預前,2組患兒pH值、PaO2、PaCO2對比,差異無統計學意義(P>0.05);干預3 d后,2組患兒pH值、PaO2均升高,PaCO2均降低,與對照組相比,觀察組pH值、PaO2較高,PaCO2較低,差異有統計學意義(P<0.05),見表2。
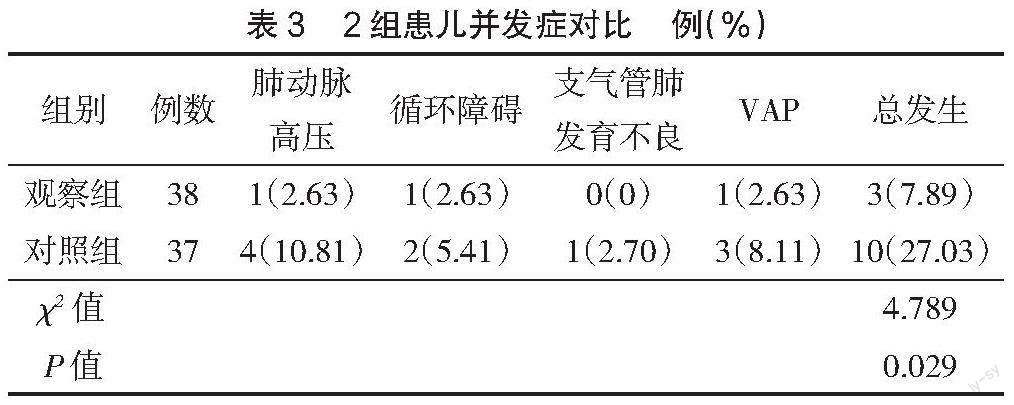
2.3? ? 并發癥? ? 觀察組并發癥總發生率(27.03%)較對照組(7.89%)低,差異有統計學意義(P<0.05),見表3。
3? ? 討論
RDS的發生與肺泡表面活性物質缺乏相關,會引起肺泡進行性萎縮,導致氣道分泌物無法正常排出,滯留并堵塞氣道,從而造成患兒出生后數小時發生進行性呼吸困難、發紺、呼吸暫停等癥狀[5]。相關文獻報道,RDS早產兒因無法汲取充足營養,易導致多種并發癥發生,使得患兒生長發育遲緩,不僅對體格發育造成影響,還可能累及神經發育,RDS也成為早產兒早期死亡的重要因素[6]。機械通氣治療在RDS早產兒輔助治療中應用較多,可維持氣道通暢,增加肺泡通氣量,使肺部氧氣充足,減輕肺泡萎縮癥狀,并能防止二氧化碳蓄積,改善患兒呼吸狀況,為疾病治療創造有利條件[7]。但機械通氣會對患兒產生一定刺激,可能會引起氣壓性損傷、肺-支氣管發育不良等并發癥,影響患兒預后。臨床在RDS早產兒通氣治療的同時還需采取有效護理措施進行干預,以便降低并發癥發生率,提高通氣效果,改善患兒預后。
本研究結果顯示,觀察組肺表面活性劑使用次數較對照組少,機械通氣時間及住院時間較對照組短;干預后,與對照組相比,觀察組pH值、PaO2較高,PaCO2較低,且觀察組并發癥總發生率低于對照組。表明預防性護理聯合體位交換護理用于RDS早產兒機械通氣治療中,有助于促進患兒血氣狀況改善,減少并發癥發生,并能減少肺表面活性劑使用次數,縮短機械通氣及住院時間。分析原因,體位交換護理避免了長時間單一體位對血液循環造成的壓迫,促使肺泡萎縮區域得以重新舒張,繼而促進血流改變,提高機械通氣效果,減少肺表面活性劑使用次數[8]。相關文獻也指出,俯臥位護理有利于胸腔壓力改變,復張肺組織,進一步使氧合狀態得到改善[9]。俯臥位護理時在患兒骨盆及雙肩下墊上軟墊,可避免腹部受到壓迫,確保患兒呼吸通暢,并能增加患兒舒適度,避免人機對抗情況的出現,從而促進治療的順利開展,確保通氣效果,改善患兒血氣指標。預防性護理中,通過針對常見并發癥進行預防性護理,進而減少并發癥的發生。通過口腔護理,可有效預防口腔細菌進入肺部,加之呼吸機嚴格的消毒措施,對預防VAP發生有重要作用。對患兒進行氣道清潔吸痰護理,可有效促進痰液排出,改善機體通氣狀況,提高機體氧合能力,改善血氣指標,并能避免痰液中炎癥物質增殖引起炎癥反應,從而有效預防VAP的發生,促進患兒身體恢復,減少肺表面活性劑使用次數,縮短住院時間。根據患兒病情及時調整呼吸機參數,使之更加接近患兒生理參數,有助于改善肺氧合功能,保障氣道通暢,改善缺氧狀態;靈活調節患兒呼吸機參數可預防氧氣過度輸送,避免氧中毒引發的支氣管肺發育不良,減少肺表面活性劑使用次數。對患兒液體進出量進行限制,使肺動脈高壓、循環障礙等并發癥發生風險降低,最終提高機械通氣效果,縮短患兒機械通氣及住院時間。鄭燕芳等[10]指出,對RDS早產兒進行預防性護理有助于改善血氣指標,減少并發癥的發生,與本研究結果一致。
綜上所述,預防性護理聯合體位交換護理用于NICU RDS早產兒機械通氣治療中,可有效改善患兒血氣指標,預防各類并發癥發生,并能減少肺表面活性劑使用次數,縮短機械通氣及住院時間。
參考文獻
[1] 陳求凝.不同胎齡新生兒呼吸窘迫綜合征的臨床特點[J].中國婦幼保健,2018,33(2):358-360.
[2] 凌其英,舒輝,唐敏.俯臥位通氣法在新生兒急性肺損傷及呼吸窘迫綜合征治療中的效果觀察[J].中國實用護理雜志,2016,32(28):2200-2203.
[3] 黃翠蓮.預防性護理措施對新生兒呼吸窘迫綜合征的防治作用[J].河北醫藥,2017,39(18):2874-2876.
[4] 中國醫師協會新生兒科醫師分會.早產兒呼吸窘迫綜合征早期防治專家共識[J].中華圍產醫學雜志,2017,20(8):557-559.
[5] 王平,廖積仁,羅穎.呼吸窘迫綜合征對中期早產兒潮氣呼吸肺功能指標影響研究[J].生物醫學工程與臨床,2019,23(1):41-45.
[6] 王博,孫瑩,段翌,等.小于34周呼吸窘迫綜合征早產兒嬰兒期體格和神經發育評價[J].中國兒童保健雜志,2017,25(1):77-81.
[7] ANGURANA S K.Lung-protective mechanical ventilation strategies in pediatric acute respiratory distress syndrome:is it clinically relevant?[J].Pediatr Crit Care Med,2020,21(9):854- 855.
[8] 趙文慧,羅慶花,曲海新,等.體位交換護理對早產兒呼吸窘迫綜合征機械通氣血氣分析的影響[J].貴州醫藥,2018,42(5):628- 630.
[9] 安輝,程連房,李興華,等.俯臥位通氣對重度急性呼吸窘迫綜合征患者心肺功能及血氣指標的影響[J].中國臨床醫生雜志,2020,48(4):430-433.
[10]? ? 鄭燕芳,王建英,范沛榕,等.預防性護理在早產兒新生兒呼吸窘迫綜合征機械通氣護理中的應用[J].中國實用護理雜志,2019,35(16):1238-1241.(收稿日期:2023-07-26)

