行剖宮產手術患者應用布比卡因復合小劑量嗎啡單次腰麻的效果觀察*
李新平 張文軍 李春亞 方 靈 譚 波 郝雙朋 長沙醫學院附屬湘潭縣人民醫院,湖南省湘潭縣 411200
分娩過程中極易產生焦慮、恐懼心理,導致許多產婦選擇剖宮產進行分娩[1]。但是剖宮產是創傷性手術,術中需要進行麻醉干預,目前臨床上常采用低濃度局麻藥的硬膜外腔連續麻醉技術,但是硬膜外腔連續麻醉存在麻醉穿刺、給藥過程繁復,對醫護人員的專業性要求較高,而且存在失敗的風險。而單次腰麻操作迅速,起效快,效果確切,無全脊麻和局麻藥中毒的風險,創傷更小,更容易使產婦接受[2]。同時布比卡因為酰胺類長效局部麻醉藥;嗎啡能夠作用于中樞神經系統,提高手術患者疼痛耐受力[3]。鑒于此,本文為了觀察行剖宮產手術患者應用布比卡因復合小劑量嗎啡單次腰麻的效果,選取在我院行剖宮產手術分娩產婦146例進行研究。現報道如下。
1 資料與方法
1.1 一般資料 選取2020年8月—2022年8月在我院行剖宮產手術分娩產婦146例,通過隨機數字表法分為常規組(73例)和復合組(73例)。常規組年齡23~35(29.04±4.06)歲;孕周37~41(39.02±0.77)周;初產婦44例、經產婦29例;體重60~70(65.13±4.27)kg。復合組年齡23~36(29.12±4.10)歲;孕周37~41(39.05±0.80)周;初產婦43例、經產婦30例;體重60~71(65.20±4.30)kg。兩組一般資料比較無統計學差異(P>0.05),具有可比性。本次研究獲得醫學倫理委員會的認證。
1.2 選擇標準 納入標準:符合《臨床診療指南·婦產科學分冊》中剖宮產手術指征者[4];單胎妊娠者;知情本次研究者。排除標準:凝血障礙或貧血者;對嗎啡、布比卡因有嚴重過敏史者;鎮痛禁忌證者;意識或精神障礙者。
1.3 治療方法 兩組組產婦進入手術室后,開放靜脈輸注約400ml平衡液。常規組產婦取平臥位,建立靜脈通路,對L2~3或L3~4間隙進行穿刺,小劑量注入2.5mg羅哌卡因(AstraZeneca AB,H20020251,200mg∶100ml)和2.5μg舒芬太尼(宜昌人福藥業有限責任公司,國藥準字H20054172,1ml∶50μg),并置管硬膜外腔,經硬膜外導管以5ml/h注入0.1%的羅哌卡因和1μg/ml舒芬太尼,進行手術。復合組產婦取左側臥位,L3~4椎間隙垂直穿刺置入25G細針,確定蛛網膜下隙穿刺成功后,注入1.875mg布比卡因(山東華魯制藥有限公司,國藥準字H37022107,5ml∶37.5mg)聯合148.5μg嗎啡(東北制藥集團沈陽第一制藥有限公司,國藥準字H21021995,0.5ml∶5mg),拔出穿刺針后患者取平臥位,進行手術。兩組均接著置硬膜外導管并固定,術后經硬膜外導管給予5mg氟哌利多注射液(福建金山生物制藥股份有限公司,國藥準字H35020522,2ml∶5mg)預防惡心嘔吐。兩組術畢經靜脈注射1mg氟哌利多注射液(北京永康藥業有限公司,國藥準字H11020578,2ml∶5mg)地塞米松10mg(辰欣藥業股份有限公司,國藥準字H37021969,1ml∶5mg)預防惡心嘔吐(復合組不置硬膜外導管)
1.4 觀察指標 (1)麻醉效果[5]:統計兩組感覺阻滯起效時間、運動阻滯起效時間、術畢壓宮底的疼痛程度[利用視覺模擬評分法(VAS)評估,總分10分,評分越高疼痛程度越嚴重]、感覺恢復時間。評估鎮痛效果:優為無不適感;良為手術區域有感覺;中為手術區域輕度痛感;差為術中痛感無法忍受,需靜脈補充鎮痛藥。(2)血流動力學和應激激素水平:利用LiDCO型血流動力學分析儀監控并記錄兩組術前、術中20min、術后平均動脈壓(MAP)、心率(HR)。抽取兩組術前、術中20min、術后靜脈血,離心取血清,利用酶聯免疫吸附法測試晚期氧化蛋白產物(AOPP)、C-肽(C-P)水平。(3)麻醉并發癥情況:包括呼吸抑制、惡心嘔吐、寒戰、牽拉反射。(4)新生兒出生時情況[6]:新生兒出生5、10min后根據皮膚顏色、心搏速率、呼吸、肌張力及運動、反射體征進行新生兒Apgar評分,總分10分,評分越高說明新生兒越健康。新生兒出生30min后利用動脈血氣分析儀測試二氧化碳分壓、pH值、氧分壓、紅細胞壓積以及血氧飽和度。

2 結果
2.1 麻醉效果 與常規組比較,復合組感覺阻滯起效時間、運動阻滯起效時間明顯更短,術畢壓宮底的VAS評分明顯更低,鎮痛效果明顯更優(P<0.05);兩組感覺恢復時間比較無統計學差異(P>0.05)。見表1。

表1 兩組麻醉效果比較
2.2 血流動力學和應激激素水平 術前兩組MAP、HR、AOPP、C-P水平比較無統計學差異(P>0.05)。術中20min和術后,復合組MAP、HR、AOPP、C-P水平變化幅度比常規組明顯更小(P>0.05)。見表2。
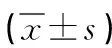
表2 兩組血流動力學和應激激素水平比較
2.3 麻醉并發癥情況 復合組的麻醉并發癥發生率為3.80%,比常規組的17.72%明顯更低(χ2=8.056,P=0.005<0.05)。見表3。
2.4 新生兒出生情況 復合組出生5min、10min新生兒Apgar評分比常規組明顯更高(P<0.05)。兩組新生兒出生30min后二氧化碳分壓、pH值、氧分壓、紅細胞壓積以及血氧飽和度比較無統計學差異(P>0.05)。見表4。
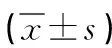
表4 兩組新生兒出生情況比較
3 討論
剖宮產是指胎兒從腹部取出,不通過陰道結束分娩的一種術式。其能夠解決難產和某些產科合并癥,挽救產婦和圍產兒生命[7]。但是術中需要進行麻醉,以往臨床上常用靜脈自控鎮痛、硬膜外自控鎮痛、鞘內注射鎮痛藥物進行麻醉,其中硬膜外自控鎮痛需要長時間留置導管,不僅會增加導管意外脫出的風險,而且增加感染的機會,同時還可能誤入蛛網膜下腔造成全脊麻或局麻藥中毒等[8-9]。
25G筆尖式腰麻是一種新的椎管內麻醉方式,具有麻醉穿刺簡單、腰麻起效迅速、鎮痛時間長的效果[10-11]。本次研究發現,與常規組比較,復合組感覺阻滯起效時間、運動阻滯起效時間明顯更短,術畢壓宮底的VAS評分明顯更低,鎮痛效果明顯更優。分析原因為,相比羅哌卡因和舒芬太尼硬膜外麻醉,針尖經過25G針穿刺時阻力小,皮膚不容易因進針的推力而移動,準確定位后針尖方向不容易跑偏,加上嗎啡可以通過與大腦不同部位的阿片受體結合,進一步激發內嗎啡釋放的同時抑制P物質釋放,干擾痛覺沖動傳入中樞而快速發揮鎮痛效果,縮短感覺阻滯起效時間、運動阻滯起效時間;并且嗎啡具有親水性,會延遲向受體擴散,延長鞘內鎮痛時間;布比卡因能夠升高神經動作電位的閾值,降低動作電位升高的速度,延緩神經沖動的擴步,兩者共同起到長效鎮痛的效果,顯著降低術畢壓宮底的VAS評分。并且本次研究發現,術中20min和術后,復合組的MAP、HR、AOPP、C-P變化幅度比常規組明顯更小。分析原因為:相比羅哌卡因和舒芬太尼硬膜外麻醉,25G針尖經過硬脊膜時不是切斷硬膜纖維,而是推開硬膜纖維進入蛛網膜下腔,進針時對組織是鈍性分離而非銳性切割,可以明顯減少對組織特別是韌帶的穿刺創傷,明顯降低穿刺時疼痛和術后腰痛發生率和疼痛的持續時間,并且嗎啡和布比卡因鎮痛效果較佳、持久,同時小劑量嗎啡呼吸抑制作用較弱,麻醉全程過程中對產婦血流動力學和應激反應影響較小,起到穩定血流動力學和應激激素水平的作用。
另外,臨床研究表明[12-13],麻醉技術有創傷性,若不能掌控好注射藥物的濃度、含量,會對母體和胎兒造成一定的傷害。本次研究發現,復合組的麻醉并發癥發生率為3.80%,比常規組的17.72%明顯更低。分析原因為:一方面直接用25G針行腰麻,可減少麻醉創傷,縮短麻醉操作時間,減少患者痛苦;另一方面小劑量嗎啡安全性較高;布比卡因在產婦血液內的濃度比較低,安全性同樣較高,故減少麻醉并發癥發生率。同時本次研究發現,復合組出生5min、10min新生兒Apgar評分比常規組明顯更高;兩組新生兒出生30min后二氧化碳分壓、pH值、氧分壓、紅細胞壓積以及血氧飽和度相近。分析原因為:小劑量嗎啡和布比卡因經25G細針注入L3~4椎間隙,在產婦血液內的濃度比較低,對新生兒的影響小,故顯著提高出生5min、10min新生兒Apgar評分。另外,兩種麻醉方式均對新生兒影響有限,安全性較高。
綜上分析,在剖宮產手術中應用布比卡因復合小劑量嗎啡單次腰麻效果明顯,可穩定血流動力學和應激激素水平,降低麻醉并發癥發生率,對新生兒影響較小。但是本次研究選取樣本病例較少,且探索不夠深入,望廣大醫學研究者擴大樣本量,以進一步證實本次研究的臨床優勢。

