智能化下肢綜合評估訓練系統聯合早期康復護理干預對腦卒中偏癱患者康復效果的影響
林坤 閆倩 馬云云 傅杰 孫文靜
1聊城市第三人民醫院神經科 252000;2聊城市第三人民醫院神經康復科 252000;3聊城市第三人民醫院神經綜合科 52000
腦卒中在臨床上致殘和致死率較高,常容易并發偏癱等后遺癥,具體表現為肢體無力、行動不變等,導致生活質量嚴重下降〔1〕。因此,腦卒中偏癱患者的早期康復訓練與治療對于改善其下肢功能和生活質量尤為重要。常規康復訓練通過對患者實施早期平衡功能和步態訓練具有一定的改善效果,但不能將步行中平衡、負重及邁步這三個要素進行合理融合,很容易導致異常步態的形成〔2〕。智能化下肢綜合評估訓練系統(商品名:下肢康復機器人)是一種科學、有效的步態訓練系統,已被研究證實可使下肢功能障礙患者重新獲得行走功能,近年來已逐漸成為下肢功能障礙患者常規康復治療的有效補充〔3〕。基于此背景,本研究對腦卒中偏癱患者采用智能化下肢綜合評估訓練系統聯合早期康復護理干預,探討其應用效果。
1 資料與方法
1.1 一般資料
選取2021年4月至2022年4月聊城市第三人民醫院收治的122例腦卒中偏癱患者,按照隨機數字表法分為觀察組和對照組,每組61例。納入標準:①符合腦卒中的診斷標準〔4〕,并經影像學確診;②卒中部位在顱內單側基底核區、單側偏癱者;③生命體征平穩;④年齡20~70歲;⑤首次發病,且病程不超過1個月。排除標準:①顱腦外傷、腦出血等原因所致的偏癱者;②全身免疫性疾病者;③嚴重心肝腎功能不全者;④其他關節及神經肌肉疾病者;⑤惡性腫瘤者。本研究經醫學倫理委員會審批通過,所有患者全部知情且自愿參與此研究。兩組患者一般資料比較差異無統計學意義(P>0.05),見表1。
1.2 方法
對照組采用早期康復護理。①醫護人員帶入院患者進入病房,并向其介紹科室環境、基本病情、腦卒中偏癱疾病相關知識、治療及護理方案等。②對患者進行心理護理,語言安慰并配合肢體動作鼓勵患者積極配合護理,并耐心回答患者疑惑,1次/w。③指導患者正確的良肢位擺放,并每2 h更換臥位。④按摩患者肌肉,從健側到患側,動作輕柔,以不導致疼痛為宜,20 min/次,2次/d。⑤待患者生命特征穩定后,進行上患肢被動訓練,如Bobath握手、橋式運動、坐位平衡等,20 min/次,2~3次/d。⑥待患者肌力≥3級,進行主動訓練,如坐位平衡、站立訓練、手功能訓練等,40 min/次,1次/d。觀察組在對照組的基礎上采用智能化下肢綜合評估訓練系統進行訓練,使用的訓練設備為REMO型下肢康復機器人,該設備具備中心的評估與訓練、被動機器人踏步運動評估及訓練、對稱性及穩定評估訓練、主被動訓練、下蹲站起評估與訓練、情景互動游戲反饋訓練、任務導向訓練多項功能,采用醫生操作屏和患者屏的雙屏操作系統,可對患者的信息進行新建、保存、刪除、修改、查找等操作,可實時顯示患者雙腳壓力柱形圖、評定各項姿勢圖,能出具病人報告并進行療效分析。具體操作方法為:訓練前,醫護人員依據患者的肢體情況,與機器人綁定,固定好腿部、腳部等部位,隨后正常啟動電源,確定患者的合理站立角度,選擇雙腳踏步或單腳踏步模式、下蹲站起訓練、被動雙側同步或交替機器人踏步訓練、偏癱任務導向訓練以及情景互動游戲模式訓練(接水果、打飛機、打磚塊、彈球、漫步)等訓練模式,訓練過程中可以調節運動參數;20 min/次,2次/d,5 d/w。兩組患者均干預8 w。
1.3 觀察指標
1.3.1運動功能、下肢肌力、平衡功能 ①運動功能:分別于干預前后運用簡式Fugl-Meyer運動量表〔5〕(FMA)進行評估,內容包括關節屈伸運動功能、反射活動及協同運動等方面,分數越高,肢體運動功能越好。②下肢肌力:分別于干預前后,采用徒手肌力檢查法〔6〕評價患者腘繩肌、股四頭肌肌力,以Kendall百分比法評定,評分范圍0~100分,得分與肌力呈正相關。③平衡功能:分別于干預前后,采用Berg平衡量表〔7〕(Berg balance scale,BBS),該量表共14個條目,每個條目0~4分,分數越高,平衡功能越好。
1.3.2日常生活活動能力與步行能力 ①日常生活活動能力:在干預前后采用Barthel指數〔8〕(BI評分)進行評估,該量表共10個條目,總分100分,分數越高,日常生活活動能力越強。②步行能力:分別于干預前后采用步行能力分級〔9〕進行評估,該方法將患者步行表現分為0~5級,不能步行或需要2人以上協助行走的為0級,需1人持續協助方能行走的為1級,需1人間斷幫助行走的為2級,需在1人言語指導或監護下(無須接觸身體)方能行走的為3級,可獨立在平地上步行發熱,任何地方都能完全獨立步行的為5級。
1.3.3生活質量 分別于干預前后采用生活質量綜合評定量表(generic quality of life inventory-74,GQOLI-74)〔10〕進行評估,該量表共4個維度,總分100分,分數越高,生活質量越好。
1.4 統計學方法
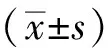
2 結果
2.1 兩組干預前后下肢運動功能、下肢肌力、平衡功能比較
干預后,兩組患者的FMA評分明顯低于干預前(P<0.05),BBS評分、下肢腘繩肌、股四頭肌肌力均高于干預前(均P<0.05),且觀察組FMA評分明顯低于對照組(P<0.05),BBS評分、下肢腘繩肌、股四頭肌肌力均高于對照組(均P<0.05),見表2、表3。
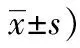
表2 兩組干預前后FMA評分和BBS評分比較(分,
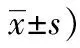
表3 兩組干預前后下肢肌力比較(分,
2.2 兩組患者干預前后日常生活活動能力與步行能力的比較
干預后,兩組患者的BI評分和步行能力分級均高于干預前(均P<0.05),且觀察組患者的BI評分和步行能力分級高于對照組(P<0.05),見表4。
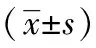
表4 兩組患者干預前后日常生活活動能力與步行能力對比
2.3 兩組患者干預前后GQOLI-74評分比較
干預后,兩組患者GQOLI-74評分均高于干預前(均P<0.05);且觀察組GQOLI-74評分高于對照組(P<0.05),見表5。
3 討論
偏癱是腦卒中患者比較多見的后遺癥,患者發生偏癱后常表現為下肢各關節活動受限、步態不對稱,平衡功能下降以及轉移重心能力不足〔11〕。腦卒中偏癱患者主要因大腦功能受損傷所引起,其下肢運功功能障礙造成的患者轉移、行走、爬樓梯等日常生活能力下降是影響患者重返社會的重要原因。步行是一種對人體運動功能、平衡力、負重能力有一定要求的多肌群和關節的協調性、周期性運動,對患者的下肢平衡力、肌力、運動功能進行康復訓練,有助于步行能力的恢復〔12〕。既往臨床上常采用的良肢位擺放、關節活動訓練等康復訓練能在一定程度上改善患者的運動功能和平衡能力,但過于依靠治療師的手法與經驗,不僅耗費人力與時間,還可能造成異常步態導致訓練效果欠佳。智能化下肢綜合評估訓練系統可彌補常規康復訓練的缺陷,對患者進行任務導向性、系統性、可持續性的訓練,使患者重新獲得行走功能〔13〕,已在腦卒中、腦外傷等所致的下肢運動功能障礙的早期康復訓練中得到較好的應用。
對于下肢運動功能改善方面,本研究結果顯示,干預后,觀察組FMA評分明顯低于對照組,BBS評分、下肢腘繩肌、股四頭肌肌力均高于對照組,表明經智能化下肢綜合評估訓練系統干預后,患者下肢運動功能、肌力和平衡功能均得到明顯提高。對照組采用的良肢位擺放等早期康復護理內容雖能起到促進血液循環,一定程度上提升了患者的運動功能,但此類訓練均屬于單關節單肌群的被動運動,難以做到平衡、負重和邁步三要素的良好配合,導致患者步行能力改善效果不佳。在步態訓練中,肌力的提高能夠明顯增強膝關節平衡能力〔14〕。觀察組采用的訓練設備是利用“穩定性、對稱性反饋技術”對下肢進行主被動綜合評估與訓練的一款下肢康復機器人,主要涵蓋了重心評估、穩定性與對稱性評估系統內容、主被動評估、下蹲站起評估系統內容以及智能反饋訓練系統內容等,通過聯合利用視覺與聽覺反饋進行下肢主動與被動的高頻率重復性訓練,實現增強下肢的運動控制、支撐負重與協調能力等作用,從而改善患者的站立、坐-站(站-坐)轉換以及步行能力。智能化下肢綜合評估訓練系統的康復訓練以神經可塑性原理為基礎為構建的“明確任務的治療或訓練”使神經系統疾病患者可以通過連續不斷地重復訓練是日常活動能力得到訓練和提高。研究表明,成功的下肢運動功能康復有賴于主動訓練,智能化下肢綜合評估訓練系統讓機器人帶動患者進行步行訓練,從而刺激患者下肢肌肉及神經,促進下肢運動功能的逐步恢復,最終增強步行能力〔15〕;同時該設備帶有壓力傳感器,可以實時監測患者的下肢主動用力情況,實現游戲情景互動及任務導向的康復訓練,針對性鍛煉患者的主動運動能力,進而改善患者的下肢運動功能、平衡能力以及肌力。
對于日常活動能力和生活質量的改善方面,干預后,與對照組比較,觀察組患者的BI評分、步行能力分級及生活質量評分均更高,表明患者的日常活動能力、步行能力以及生活質量得到明顯提高。在早期康復護理的基礎上,智能化下肢綜合評估訓練系統訓練模式通過增強的反饋訓練,鍛煉患者下肢肌肉與神經,提高患者下肢運動與協調能力,從而幫助患者恢復步行能力,改善日常生活能力和生活質量〔16〕。同時,智能化下肢綜合評估訓練系統操作便捷,轉移方便,具有較高的臨床適用性。
綜上所述,對腦卒中偏癱患者采用智能化下肢綜合評估訓練系統聯合早期康復護理干預,可有效提升患者下肢肌力,增強下肢運動功能和平衡功能,并提升日常生活能力和生活質量。
利益沖突所有作者均聲明不存在利益沖突

