多維度應對策略在伴非自殺性自傷行為青少年的干預研究*
王玉萍 梁嘉權 潘錦環 王曉妮 廖綺嫻
廣東省佛山市第三人民醫院臨床心理科 528041
非自殺性自傷(Non-suicidal Self-injury behavior,NSSI )是在無自殺目的前提下,直接、故意損傷身體組織的行為,且該行為并不被大眾所認認可。報道顯示,美國青少年NSSI檢出率為13.0%~46.5%[1],我國青少年NSSI檢出率為9.0%~25.0%[2],不同地區、種族、文化、國家間青少年NSSI檢出率有較大的差異。多項流行病學調查[3-4]顯示,NSSI檢出率呈上升趨勢。NSSI被認為是心境障礙的過渡階段,頻繁的NSSI和成年后的認知損害、不良習慣、人格障礙、暴力行為、自殺等密切相關,因此,應重視NSSI的糾正,促進青少年健康成長。多維度應對策略(Multi-dimensional coping strategy,MDCS)是由Leenaars提出[5],是指針對個體存在的問題(生理、行為)時做出的多層次、多維度的努力。NSSI發生的個體因素十分復雜,從控制誘發因素糾正NSSI相對漫長,且需要NSSI青少年高度配合,講述誘發NSSI的因素,治療師從旁糾正認知偏差,給出行為轉變的相關建議。MDCS對于個體NSSI的誘因不做深入的追蹤,側重于指導受試者相關技巧,加強其應對存在問題的能力。本研究通過分組對比,探討了MDCS與常規認知行為療法(CBT)在NSSI青少年的干預效果,現報道如下。
1 資料和方法
1.1 一般資料 本研究經我院倫理學會批準,經伴NSSI行為青少年及其監護人同意,研究類型為前瞻性平行對照研究。納入標準:(1)均符合DSM-V[6]中關于NSSI診斷標準;(2)有良好的認知、理解、語言、書寫能力;(3)年齡11~18周歲。排除標準:(1)伴嚴重焦慮、抑郁、雙向情感障礙、精神分裂、癲癇等精神疾病;(2)伴嚴重心、肝、腎臟器官病變,重大疾病者;(3)伴智力缺陷、殘疾、聾啞者;(4)伴木僵、偏執、多動等無法配合者;(5)拒絕研究內容者。將我院2022年1—8月接收的伴NSSI行為青少年104例作為研究對象,采用隨機數字表法分為對照組與研究組,每組52例。在3個月的研究時間內,對照組脫落2例,退出3例,剔除1例,共46例納入最終分析;研究組脫落1例,退出2例,剔除1例,共48例納入最終分析。對照組患者中男18例,女28例;年齡12~18歲,平均年齡(16.40±2.18)歲;病程6個月~2年,平均病程(1.59±0.41)年;陪伴生活者為父母(含任意一方)41例,其他5例;職業:學生40例,務工4例,無業2例;正在使用精神藥物3例;自傷主要類型:割傷/劃傷皮膚 14例,拽頭發11例,咬傷 7例,掐/撞頭6例,燙傷6例,其他2例。研究組患者中男17例,女31例;年齡11~18歲,平均年齡(16.35±2.21)歲;病程5個月~2年,平均病程(1.55±0.46)年;陪伴生活者為父母40例,其他8例;職業:學生42例,務工3例,無業3例;正在使用精神藥物5例;自傷主要類型:割傷/劃傷皮膚 17例,拽頭發10例,咬傷6例,掐/撞頭5例,燙傷4例,其他6例。兩組伴NSSI青少年基線資料比較無統計學差異(P>0.05),具有可比性。
1.2 方法
1.2.1 對照組實施常規CBT干預,每周1次入心理科門診,由門診心理醫師開展一對一的NSSI行為糾正,共4次,20~30min/次。包含:(1)NSSI行為及認知狀況評估。評測青少年NSSI行為狀況及其對NSS行為的觀點與看法(NSSI行為動機、NSSI行為實施后的獲益),評測中不做任何暗示,客觀記錄。(2)NSSI觀點辯證。圍繞此前的評估結果,耐心與青少年溝通,從NSSI行為動機出發,與青少年辯論是否可以采用其他非NSSI行為進行替代;從NSSI行為實施后獲益,與青少年辯論持續性如何及潛在危害。通過辯論逐步讓青少年對存在的NSSI形成客觀的認識。(3)NSSI行為糾正。指導青少年采用冥想訓練、身體放松訓練、注意力轉移、情緒轉移等方式轉移其對誘發NSSI沖動情緒的控制。(4)代償性行為替代。指導青少年在情緒失控時,主動尋求適宜個體的代償性行為,獲得心理的舒適與滿足,而替換以往的NSSI行為。
1.2.2 研究組采用MDCS糾正NSSI行為,干預形式為團體干預,根據入組順序,研究組在收納6~8名NSSI青少年后即啟動1次團體干預,干預地點為我院心理干預中心,房間寬敞明亮,光線適宜,配備有多媒體投影、音響等干預設施。干預者為臨床心理科的心理治療師1名與護士1名。干預時間持續4周,每周末干預1次,每次團體干預時間約1h,每次干預結束后心理治療師和護士均留在現場,解答相關疑問。(1)生理維度。治療師引導青少年分享NSSI后帶來身體損傷的例子,如身體破損、疤痕。治療師通過多媒體的形式列舉若干有代表性的NSSI后引起身體破損的圖片,引導青少年正視NSSI可能帶來的不可逆性體像破損風險,闡明NSSI行為的生理危害及NSSI行為進展至暴力、自殺行為對他人、財物、身體的危害,強化青少年從生理健康出發,盡可能減少或避免NSSI。其次,治療師鼓勵青少年積極表達身體破損后,可能帶來的生活、學習困擾,如監護人問詢、同學的不解,甚至嘲笑等,引導其思考NSSI對身體損害后,給個體帶來的相關應對壓力。最后治療師鼓勵青少年思考是否有其他替代方法。(2)心理維度。治療師指導青少年采用情緒日記的形式,記錄1周中令其印象深刻的愉悅及悲傷的若干事件,并剖析心理活動過程,引導其正視情緒演變過程,促使其正確認識自我情感,減少模糊的負面情緒誘發自傷沖動意念。其次,治療師指導NSSI青少年掌握冥想訓練、身體放松訓練、音樂療法等調節自我情緒的策略,通過代償行為實現情緒控制。治療師指引青少年寫下若干能愉悅自身的行為(運動、飲食、活動等非NSSI),指引青少年加強日常情緒控制,當遭受負面情緒達到耐受閾值時,指引青少年主動尋找令其愉悅的行為消除負面情緒,實現情緒駕馭。(3)家庭維度。青少年至少在1名監護人陪同下參與。治療師首先引導青少年監護人重視以下幾點:①日常生活中多與青少年開展溝通對話,關注青少年的被理解、被尊重的情感需求;②監護人應營造良好的家庭氛圍,做到不和其他同齡青少年進行優劣對比,避免引起或加重青少年的心靈創傷,引起或加劇親子關系緊張;監護人避免日常生活中的語言冷暴力,讓青少年體驗到家庭的溫暖、關懷。③加強日常溝通與交流,不能以青少年經歷淺薄為由,粗暴地做出相關決定,即使青少年出現非成熟、錯誤的觀點,應耐心地進行開導和解釋,從認知層面上進行平等的溝通,尊重其表達的自由和權力。對NSSI青少年在家庭維度方面,治療師著重溝通以下幾點:①監護人對子女的愛是從始而終,可能在家庭生活中由于監護人的不恰當行為,給青少年帶來了心理創傷經歷,但過去的已無法更改,與過往和解,積極地做好當下,迎接明天,是自我提升及成長的必要經歷,真正的強大往往是從內心強大開始。②指引青少年在家庭生活中,注意溝通和交流,而不是在出現家庭困擾后采取自傷的形式消極應對,在溝通中令自己逐步成長,并學會應對及處理家庭矛盾的策略。③指引青少年回憶以往體驗到家庭溫暖、關心和愛護的小事,從具體的事件中,強化青少年對家庭的認同感,以“愛”與“被愛”的方式增進對監護人的理解。(4)社交維度。參考《社交技能訓練》手冊,設計相關干預主題,包含社交認知教育、社交技能訓練、勇氣鍛煉、社交與NSSI的關聯共4個主題。社交認知教育由治療師介紹社交的含義、社交的必要性、社交的基本目的、社交流程等,增強NSSI青少年對保持社交必要性的認識。社交技能訓練采用情景模擬法貫穿社交基本的禮儀、分享、互動、聆聽、溝通、表情和肢體等交流技能。勇氣鍛煉首先由治療師和護士分享社交經歷、社交獲益、社交體會等,形成良好的分享氛圍,后鼓勵青少年積極分享社交經驗,鍛煉NSSI青少年社交表達的勇氣。社交與NSSI關聯由治療師闡明以下幾點:①社交是獲得社會支持的有效方式,通過社交能讓個人受到他人的肯定、尊重、重視、照顧、理解等,個體在經歷情緒困境下,能通過社交實現替代NSSI。②良好的社交是緩解暴露于情感痛苦的良好中介,可以降低痛苦的體會與經歷,通過社交能減輕壓力、釋放情緒,繼而降低NSSI沖動。
1.3 觀察指標 (1)自傷情況。采用Cloutier研發的渥太華自我傷害調查表(OSI)[7]調查,OSI中文版由上海交通大學漢化,包含自我傷害嘗試與自我傷害嚴重性2個維度,共28個條目,其中自我傷害嘗試總分為27分,自我傷害嚴重性為92分,得分越高代表NSSI行為越嚴重。評價方法:由2名經培訓的心理專科護士結合OSI量表條目與青少年溝通后,逐條目評價,協商后獲取評分。(2)情緒控制。采用多倫多述情障礙量表(TAS)[8]評價,該量表含描述情感能力(6個條目)、識別情緒困難(7個條目)、幻想(5個條目)及外向型思維(8個條目)共4個維度,26個條目,采用Likert 5級評分法評價(1~5分),總分為26~130分,得分越高代表情感障礙越嚴重。評價方法:向青少年發放量表,由其結合條目內容進行逐一作答,對條目認知疑惑時,護士給予必要的解釋說明。(3)家庭功能。采用中國家庭功能量表(CFFS)[9]評價,共包含18個條目,采用Likert 2級評分法(0~1分)評價,總分范圍為0~18分,得分越高代表家庭功能越好。(4)社交功能。采用社交反應量表(SRS)[10]量表評價,共包含65個條目,采用Likert 4級評分法(1~4分)評價,總分為65~325分,得分越高代表社交困境越嚴重。
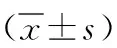
2 結果
2.1 兩組自傷狀況比較 研究組入組3個月的OSI量表中自我傷害嘗試、自我傷害程度維度得分及總分均低于對照組同期,差異有統計學意義(P<0.05)。詳見表1。
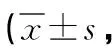
表1 兩組OSI量表評分比較分)
2.2 兩組情緒控制比較 研究組入組3個月的TAS量表中描述情感能力維度、識別情緒困難維度、幻想維度、外向型思維維度及總分均低于對照組同期,差異有統計學意義(P<0.05)。詳見表2。
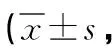
表2 兩組TAS量表評分比較分)
2.3 兩組家庭功能與社交功能評分比較 研究組入組3個月的CFFS評分高于對照組同期,SRS評分低于對照組同期,差異有統計學意義(P<0.05)。詳見表3。
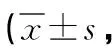
表3 兩組CFFS及SRS評分比較分)
3 討論
Brown等[11]對邊緣型人格障礙患者,進行了增強社會適應能力與情緒調節能力的多維度干預,患者的臨床癥狀顯著減輕。McCauley等[12]對NSSI青少年進行了前瞻性對照研究,對照組開展了常規的個體心理治療,研究組則圍繞生理、心理和社交維度開展了積極的干預,在6個月后,研究組患者的自殺意念率顯著低于對照組,研究組的NSSI行為頻率顯著低于對照組。MDCS是CBT的一種形式,本研究中,圍繞指導NSSI青少年在生理、心理、家庭及社交4個維度的應對策略,以糾正NSSI。本研究結果顯示,研究組入組3個月的OSI量表的自我傷害嘗試、自我傷害程度維度得分及總分均顯著低于對照組,提示與常規干預比較,MDCS能更有效地減輕NSSI青少年的自傷沖動及自傷頻率。原因主要為:常規的CBT療法主要圍繞青少年誘發NSSI的情緒困境所展開,缺乏多維度的考慮,且常規CBT側重誘因的追尋,為干預路徑提供指導。但需明確:追溯誘因的心理干預過程必然引起青少年對情感痛苦的回憶,而回憶與表述的過程可能引起青少年負性心理的強化,這也是心理干預普遍存在的“雙面刃”。MDCS通過宣教身體損傷的危害,指導情緒管理技巧,指導家庭成員的良性溝通、尊重、互相愛護,強化社交訓練等方式,為NSSI青少年提供有效的應對方式,繼而減輕NSSI沖動和傷害程度。
青少年選擇NSSI的意圖多為:操作或改變他人行為、擺脫或緩解心理痛苦、向他人表達情感、壓力釋放、遠離自認為有害的處境等。可以看出情緒困擾是青少年選擇NSSI行為的主要誘因。圍繞NSSI的心理干預是現階段NSSI青少年CBT療法的基石[13]。本研究結果顯示,研究組入組3個月TAS量表的描述情感能力維度、識別情緒困難維度、幻想維度、外向型思維維度及總分均顯著低于對照組同期,表明MDCS與常規干預比較,能有效減輕NSSI青少年的情緒困境、增強情緒控制能力。原因主要和 MDCS的心理維度干預加強了青少年對自我負性情緒識別、情緒控制、情緒駕馭的相關技巧,引導其在經歷情緒困境時通過采用代償性的方式進行緩解和消除;此外MDCS生理維度、家庭維度、社交維度通過指導NSSI患者經歷情緒困境時的代償行為,有助于減輕負面心理。
童年虐待經歷、父母沖突和親子沖突被認為是引起青少年攻擊行為、不良習慣(網絡成癮、熬夜、吸煙等)、睡眠問題及心理問題的典型誘因,不和睦的家庭關系將降低個體的情緒調節功能,增加個體在面對痛苦時采取NSSI的沖動。社交障礙也是NSSI誘因之一,研究認為,社交回避、社交恐懼和社交焦慮均將打擊個體的自信心,引起情緒困境,增加NSSI風險。因此,在對NSSI青少年開展CBT時需重視家庭和社交維度的干預。本研究結果顯示,研究組入組3個月的CFFS評分顯著高于對照組同期,SRS評分顯著低于對照組同期。表明與常規CBT干預比較,MDCS能有效改善NSSI青少年的家庭功能狀況,提升社交能力。
綜上所述,與常規干預比較,圍繞生理、心理、家庭及社交開展的MDCS干預能顯著減輕NSSI青少年的自傷沖動和自傷程度,并帶來情緒控制、家庭功能改善及社交能力提升的良性轉變。

