胰島素泵皮下持續注射對新確診2型糖尿病患者血糖控制水平、胰島β細胞功能及血脂相關指標的影響
劉笑笑,張平,程慧茹,楊曉麗,史志鵬
(鄭州市金水區總醫院 1.消化與內分泌科;2.老年醫學科;3.檢驗科,河南 鄭州 450000)
2 型糖尿病是指由于遺傳和(或)環境因素引起胰島素分泌不足和(或)胰島素抵抗,導致血糖水平增高的一種慢性病。在血糖控制不好的情況下,2 型糖尿病患者的機體出現呈現應激狀態,會出現急性并發癥,如酮癥酸中毒、高滲昏迷狀態、乳酸性酸中毒,不利于患者機體健康。胰島素筆皮下注射常被應用于2 型糖尿病患者的臨床治療,可改善胰島素抵抗,但可能引起注射部位皮膚刺激[1]。專家共識指出,胰島素泵可更好地控制血糖,讓血糖更加平穩的達標[2]。研究表明,胰島素泵可減少2 型糖尿病患者的血糖波動[3]。本研究則探究胰島素泵皮下持續注射對新確診2型糖尿病患者血糖控制水平、胰島β 細胞功能及血脂相關指標的作用機制,現報告如下。
1 資料與方法
1.1 一般資料
選取鄭州市金水區總醫院2019 年6 月至2021年5 月期間107 例新確診2 型糖尿病患者作為研究對象,依據治療方式不同分為胰島素筆組(n=53)和胰島素泵組(n=54)。胰島素筆組男26 例,女27 例;年齡35~68 歲,平均(51.85±9.64)歲;文化程度為高中以下28 例,高中及以上25例。胰島素泵組男23 例,女31 例;年齡37~65歲,平均(50.91±8.83)歲;文化程度為高中以下24 例,高中及以上30 例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入與排除標準
納入標準:①符合2 型糖尿病的相關診斷標準[4];②近期未服用降糖類藥物治療;③患者及其家屬簽署知情同意書。
排除標準:①近期服用過青霉素類、喹諾酮類等影響血糖的藥物;②嚴重肝、腎功能不全;③糖尿病酮癥酸中毒急性期、高滲性昏迷急性期;④存在心理障礙;⑤精神類疾病。
1.3 方法
1.3.1 胰島素筆組 采用胰島素筆2~3 次餐前皮下注射門冬胰島素30[諾和諾德(中國)制藥有限公司,國藥準字S20133006,規格:3 mL∶300單位]治療,初始給藥劑量為0.4~0.6 U/(kg·d)。
1.3.2 胰島素泵組 采用胰島素泵持續皮下輸注門冬胰島素[諾和諾德(中國)制藥有限公司,國藥準字S20217012,規格:3 mL∶300 單位]治療,應用微電腦、儲藥器控制胰島素泵,并與泵用輸液管連接,輸液注射針頭埋于皮下,患者給藥劑量為0.3~0.5 U/(kg·d),基礎使用量為50%~60%,剩余藥量分別于三餐前追加。
兩組患者均進行系統化2 型糖尿病疾病宣教,均持續治療兩周。
1.4 觀察指標
①血糖控制水平:抽取患者清晨空腹肘靜脈血4 mL,取適量血液標本,使用BS800M 全自動生化分析儀(深圳邁瑞醫療器械有限公司),采用葡萄糖氧化酶法測定空腹血糖(FPG)水平,從吃第一口飯開始,待2 h 后抽取肘靜脈血2 mL,測定餐后2 h 血糖(2hPBG)水平;取適量空腹血液標本,采用BS800M 全自動生化分析儀(深圳邁瑞醫療器械有限公司)測定糖化血紅蛋白(HbA1c)水平。②胰島β 細胞功能:抽取患者空腹肘靜脈血2 mL,3 700 r/min 離心12 min,分離血清,DXI800 全自動免疫分析系統(美國貝克曼庫爾特有限公司)測定空腹胰島素(FINS),依據胰島分泌指數(HOMA-β)=20×FINS/(FPG-3.5),計算HOMA-β。③血脂相關指標:于清晨患者空腹狀態下,抽取其肘靜脈血3 mL,2 700 r/min 離心17 min,分離血清,深圳邁瑞醫療器械有限公司生產的BS800M 全自動生化分析儀檢測,測定血清總膽固醇(TC)、甘油三酯(TG)、低密度脂蛋白膽固醇(LDL-C)水平。
1.5 統計學方法
依據SPSS 23.0 統計學軟件行數據分析。計量資料以均數±標準差()表示,比較用t檢驗;計數資料用百分率(%)表示,比較用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組血糖控制水平比較
兩組治療兩周后FPG、2hPBG、HbAlc 水平較治療前降低,胰島素泵組低于胰島素筆組,差異有統計學意義(P<0.05),見表1。
表1 兩組血糖控制水平比較()
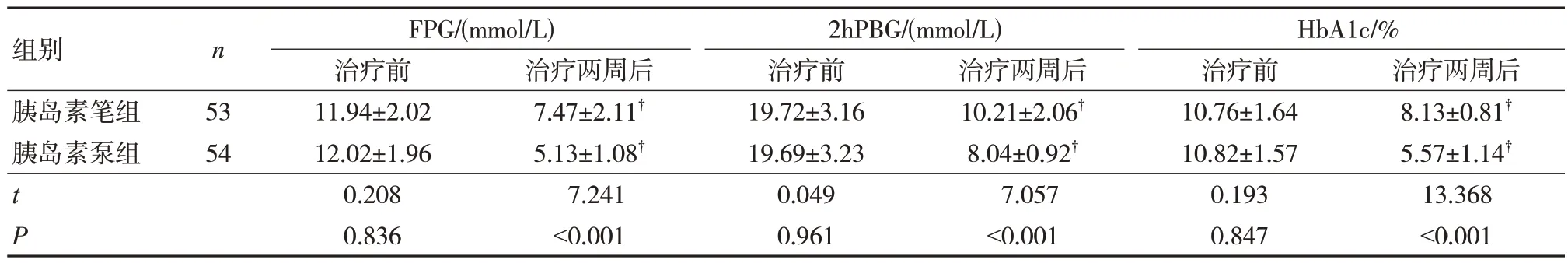
表1 兩組血糖控制水平比較()
注:?與治療前比較,P<0.05。
2.2 兩組胰島β 細胞功能比較
兩組治療兩周后HOMA-β、FINS 水平較治療前升高,胰島素泵組高于胰島素筆組,差異有統計學意義(P<0.05),見表2。
表2 兩組胰島β 細胞功能比較()
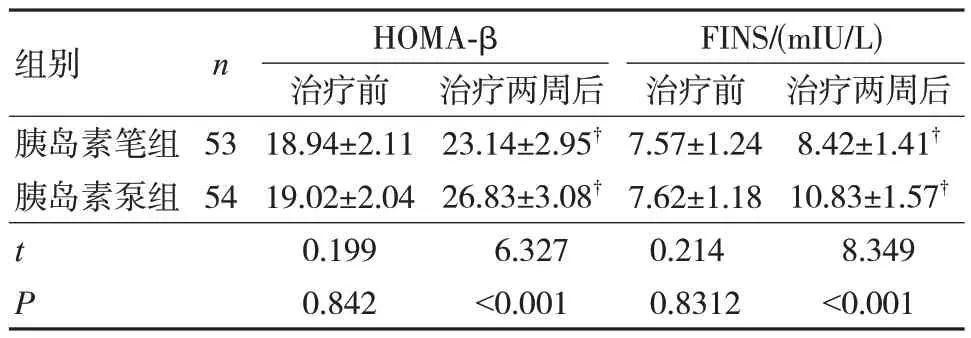
表2 兩組胰島β 細胞功能比較()
注:?與治療前比較,P<0.05。
2.3 兩組血脂相關指標比較
兩組治療兩周后TG、TC、LDL-C 較治療前降低,胰島素泵組低于胰島素筆組(P<0.05),見表3。
表3 兩組血脂相關指標比較(,mmol/L)
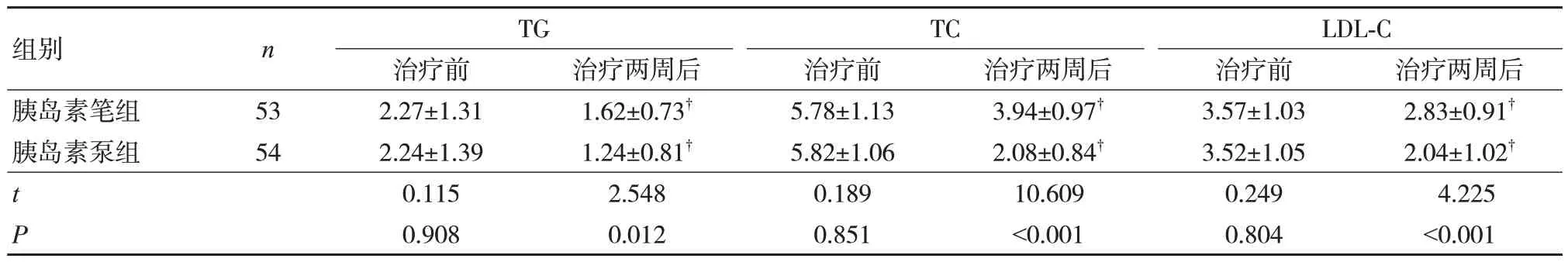
表3 兩組血脂相關指標比較(,mmol/L)
注:?與治療前比較,P<0.05。
3 討論
臨床上,2 型糖尿病癥狀往往不夠典型,患者多于體檢或就診其他疾病的時候發現,如果出現癥狀,可表現為嚴重的口渴、多飲、多尿,另外可出現體重下降、乏力,甚至視物模糊,嚴重者出現神經痛、糖尿病足等周圍神經病變,因此,及時有效地控制異常血糖狀態,減少血糖波動,對患者而言是非常重要的。現臨床針對2 型糖尿病患者常應用胰島素筆皮下注射,可改善糖脂代謝,但可能出現低血糖[5]。相關研究證實,胰島素泵可調節2 型糖尿病患者的異常血糖狀態[6]。
胰島素筆通過提供外源性胰島素,促進葡萄糖在組織細胞內的利用,但胰島素筆需要在注射后一段時間才能發揮作用,不能像胰島素泵一樣實現持續輸注,致使血糖控制水平較不理想[7]。胰島素泵可更好地模擬健康人的胰島素分泌模式,促使脂肪分解得以抑制,利于脂毒性的減輕,便于胰島β 細胞修整,使得胰島素敏感性提高;通過提供連續而精細的胰島素輸注,促進胰島素信號通路的靈敏度,從而提高胰島素敏感性,降低胰島素抵抗,利于對血糖水平進行良好控制[8]。結果發現兩組治療兩周后FPG、2hPBG、HbAlc 水平較治療前降低,胰島素泵組低于胰島素筆組,表明胰島素泵皮下持續注射可調節新確診2 型糖尿病患者血糖控制水平。
由于生活方式不健康、遺傳等原因,2 型糖尿病患者在胰島素受體和信號通路上存在一定程度的抵抗性,導致胰島素不能有效地發揮作用,刺激了胰島β 細胞分泌更多的胰島素,致使胰島β 細胞功能異常。結果顯示兩組治療兩周后HOMA-β、FINS 水平較治療前升高,胰島素泵組高于胰島素筆組,表明胰島素泵皮下持續注射可改善新確診2型糖尿病患者胰島β 細胞功能。胰島素筆可減輕胰島β 細胞的負擔,降低血糖對胰島β 細胞的損傷,促進胰島β 細胞功能的恢復,但胰島素筆的使用需要按照固定的時間和劑量進行注射,并不能根據患者的生活方式和進食情況進行個性化調節,致使胰島β 細胞功能的調節效果不明顯[9]。而胰島素泵可持續地輸注胰島素,保持血糖水平穩定,減輕β 細胞的負擔;通過提供連續而精細的胰島素輸注,促進胰島素信號通路的靈敏度,從而減少胰島素抵抗,增強胰島素的作用;可提供胰島素,促進周圍組織對葡萄糖的利用,減少高血糖對β 細胞的損傷;減少血糖波動,降低體內炎癥反應,保護β 細胞免受炎癥損傷,促進β細胞功能的恢復,利于胰島β 細胞功能的調節[10]。
胰島素筆可以增強胰島素信號通路的敏感性,從而抑制脂肪酸的釋放和合成,促進膽固醇的代謝和利用,降低血脂水平,但由于胰島素筆注射時間和劑量比較固定,當患者發生低血糖時,很難及時調整胰島素的注射量,容易出現過度注射導致低血糖[11]。而胰島素泵的應用可避免多次注射胰島素的不便,并減少對皮膚的刺激,降低皮膚紅腫的發生;且可更加精準地調節胰島素輸注,減少低血糖發生的風險;胰島素泵可提供恒定而精細的胰島素輸注,促進葡萄糖的利用,減少高血糖對TG 合成的刺激,降低TG 水平;并促進脂肪酸的氧化代謝以及膽固醇的代謝和利用,降低游離脂肪酸水平,減少血脂的合成;且可減少胰島素抵抗,增強胰島素的作用,促進脂質代謝的正常化,調節血脂水平[12]。研究顯示兩組治療兩周后TG、TC、LDL-C 較治療前降低,胰島素泵組低于胰島素筆組,表明胰島素泵皮下持續注射可調節血脂相關指標。
綜上所述,胰島素泵皮下持續注射可調節新確診2 型糖尿病患者胰島β 細胞功能,改善血糖控制效果,調控其血脂相關指標,療效優于胰島素筆2~3 次餐前皮下注射治療,對新確診2 型糖尿病患者的血糖管理及臨床預后有良好的指導及借鑒價值。

