系統性紅斑狼瘡患者腸道菌群特征及其與抗Smith抗體、抗dsDNA抗體相關性
梁菽燕, 王 奕, 和瑞婷, 張麗亞, 解 南
山西盈康一生總醫院 風濕免疫科,山西 運城 044000
系統性紅斑狼瘡病因尚不明確,其與自身免疫系統異常激活相關,屬彌漫性結締組織病的一種,患者體內會產生大量自身抗體,使免疫系統攻擊自身組織,進而引起全身多臟器及組織受損[1-2]。系統性紅斑狼瘡臨床癥狀主要表現為全身炎癥反應,還可出現蝶形紅斑、黏膜潰瘍、關節痛及漿膜炎等,嚴重時可累及腎、心血管、血液系統及消化系統,嚴重危害患者身心健康,且無法根治[3]。因此,早期發現及治療對系統性紅斑狼瘡患者的預后具有重要意義。腸道菌群與黏膜免疫密切相關,可影響黏膜免疫中的特定炎癥因子,進而影響免疫系統整體調節[4]。抗Smith抗體和抗dsDNA抗體均在系統性紅斑狼瘡患者血清中被發現,但其與系統性紅斑狼瘡的關系尚不明確[5]。本研究旨在探討系統性紅斑狼瘡患者的腸道菌群特征,以及系統性紅斑狼瘡與抗Smith抗體、抗dsDNA抗體的相關性。現報道如下。
1 資料與方法
1.1 一般資料 將山西盈康一生總醫院自2020年3月至2022年10月收治的59例系統性紅斑狼瘡患者納入觀察組。納入標準:參照《2020中國系統性紅斑狼瘡診療指南》[6],在全身狀況、血液系統、神經系統、皮膚黏膜、漿膜腔、肌肉骨骼、腎、抗磷脂抗體、補體、特異抗體等10個方面至少包含1條臨床分類標準且總分≥10分[7];病程≥1年;年齡18~60歲。排除標準:近1個月使用過抗生素;存在腸道手術史;合并其他免疫系統疾病。另將同期體檢健康人群59例納入健康組。健康組中,男性32例,女性27例;年齡18~55歲,平均年齡(34.61±5.92)歲。觀察組中,男性18例,女性41例;年齡20~58歲,平均年齡(37.44±6.22)歲;處于活動期35例,靜止期24例。兩組患者性別比例、年齡比較,差異無統計學意義(P>0.05),具有可比性。患者及其家屬均簽署知情同意書。本研究經醫院倫理委員會批準。
1.2 治療方法 參照《2020中國系統性紅斑狼瘡診療指南》[6],以羥氯喹、糖皮質激素、免疫抑制劑、生物制劑、其他措施藥物疊加順序進行個體化治療,以期最大程度延緩疾病進展。兩組研究對象采取營養豐富、均衡多樣化飲食,采集新鮮糞便中段內側標本約1 g,放入無菌保存管中,提取DNA,操作嚴格根據試劑盒(日本Takara BIO株式會社)說明書進行。采用熒光定量聚合酶鏈反應(polymerase chain reaction,PCR)對糞便標本中的大腸埃希菌、雙歧桿菌、乳酸桿菌進行定量,若無法立刻進行檢測,應立刻放入-80℃冰箱冷凍保存。引物序列參考文獻[8],由上海生工生物合成,見表1。PCR反應條件:95℃預變性5 min,95℃ 15 s,退火30 s,74℃延伸45 s,共35個循環,72℃復性10 min。兩組研究對象在藥物治療前,采集清晨空腹后靜脈血樣5 ml,分離血清,采用酶聯免疫吸附法測定抗dsDNA抗體,采用免疫印跡法測定抗Smith抗體,所有操作均嚴格根據試劑盒(德國歐蒙實驗室)說明書進行。

表1 腸道菌群引物序列
1.3 觀察指標 比較兩組的腸道菌群數量,以及抗Smith抗體、抗dsDNA抗體陽性率;分析系統性紅斑狼瘡與抗Smith抗體、抗dsDNA抗體的相關性。
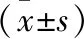
2 結果
2.1 兩組腸道菌群數量比較 觀察組大腸埃希菌菌群數量為(4.35±0.65)×107,高于健康組的(3.98±0.45)×107,差異有統計學意義(P<0.05)。觀察組雙歧桿菌、乳酸桿菌菌群數量分別為(5.82±0.46)×107、(4.25±1.07)×107,均低于健康組的(6.32±0.45)×107、(5.49±0.47)×107,差異有統計學意義(P<0.05)。
2.2 兩組抗Smith抗體、抗dsDNA抗體陽性率比較 觀察組抗Smith抗體、抗dsDNA抗體陽性率分別為35.59%(21/59)、22.03%(13/59),均高于健康組的0(0)、0(0),差異有統計學意義(P<0.05)。
2.3 系統性紅斑狼瘡與抗Smith抗體、抗dsDNA抗體的相關性分析 系統性紅斑狼瘡與抗Smith抗體、抗dsDNA抗體均呈正相關(r值分別為0.373、0.411,P<0.05)。
3 討論
系統性紅斑狼瘡與雌激素含量密切相關,口服雌激素類避孕藥或長期口服雌激素進行激素替代治療者患系統性紅斑狼瘡的風險會增加,妊娠期患者因雌激素分泌量增多,系統性紅斑狼瘡病情也會隨之加重[9-10]。系統性紅斑狼瘡無法徹底治愈,一旦患上需終生服藥治療,藥物治療可減輕并阻止其對臟器造成損害,緩解病情進展[11-12]。隨著醫學發展,系統性紅斑狼瘡預后有了顯著提高,患者10年存活率已超過90%,15年存活率也有80%[13-14]。
腸道菌群是存在于胃腸道內的正常微生物群,與自身免疫性疾病密切相關,也是腸道的生物屏障,參與機體新陳代謝[15]。本研究發現,與健康組相比,觀察組大腸埃希菌數量增多,雙歧桿菌和乳酸桿菌數量減少。大腸埃希菌為腸道菌群中的致病菌之一,當雙歧桿菌和乳酸桿菌減少時,競爭力和抑制作用均降低,導致大腸埃希菌處于生長優勢,造成系統性紅斑狼瘡患者腸道菌群失調,進而引起機體免疫功能受損[16-17]。楊文宏等[18]研究表示,腸道菌群可調控體內炎性因子,雙歧桿菌可影響B細胞、白細胞介素-10及轉化生長因子的轉化分泌,乳酸桿菌則對重組人轉化生長因子、白細胞介素-6具有刺激作用。除此之外,系統性紅斑狼瘡患者腸道菌群特征也受地區、飲食及生活方式影響。Li等[19]研究指出,我國上海與北京的系統性紅斑狼瘡患者腸道菌群特征相同,但與西班牙系統性紅斑狼瘡患者腸道菌群特征相反,證實系統性紅斑狼瘡患者腸道菌群特征與人種、飲食文化相關。
本研究結果顯示:觀察組抗Smith抗體、抗dsDNA抗體陽性率均高于健康組,差異有統計學意義(P<0.05);系統性紅斑狼瘡與抗Smith抗體、抗dsDNA抗體均呈正相關(r分別為0.373、0.411,P<0.05)。抗Smith抗體為抗核抗體的一種,對系統性紅斑狼瘡具有高度特異性,檢測抗Smith抗體時無需考慮系統性紅斑狼瘡是否處于活動期,但僅有30%的系統性紅斑狼瘡患者可檢出抗Smith抗體陽性,因此需要聯合其他檢查進行診斷[20-21]。抗dsDNA抗體為一種抗DNA抗體,與狼瘡性腎炎發病機制密切相關,隨著疾病活動程度改變,其與抗Smith抗體聯合檢查有助于提高系統性紅斑狼瘡的診斷率[22]。
綜上所述,與正常人群比較,系統性紅斑狼瘡患者的大腸埃希菌增多,雙歧桿菌和乳酸桿菌減少。系統性紅斑狼瘡與抗Smith抗體、抗dsDNA抗體呈正相關,可通過檢測抗Smith抗體、抗dsDNA抗體來診斷系統性紅斑狼瘡。糞便樣本中雜質較多,可能潛在生物或化學反應等影響因素干擾檢測結果,且檢測結果可能受糞便新鮮程度的影響,因此,應科學對待本研究的科學性和客觀性。

