風濕免疫病患者結核分枝桿菌潛伏感染率及相關影響因素的多中心橫斷面研究
張麗帆 馬亞楠 鄒小青,4 張月秋 張奉春 曾小峰 趙巖 劉升云 左曉霞 吳華香 武麗君 李鴻斌0 張志毅 陳盛2 朱平3 張繆佳4 齊文成 劉毅 劉花香 侍效春,3 劉曉清 中國風濕免疫病人群活動性結核病的流行病學調查和治療效果及預后研究課題組
世界衛生組織發布的《2022年全球結核病報告》顯示:據估算,全球2021年新發結核病患者1060萬例,有140萬例因結核病死亡[1]。感染結核分枝桿菌(Mycobacteriumtuberculosis,MTB)后約90%處于無臨床癥狀的結核分枝桿菌潛伏感染(latent tuberculosis infection,LTBI)狀態。其中,5%~10%的感染者可能進展為活動性結核病,成為新的傳染源。我國有近3億LTBI者[2]。針對我國目前龐大的LTBI人群難以全面預防的現狀,鎖定結核病發病高風險人群并及早干預是切實可行的預防策略。風濕免疫病患者結核病發病風險是普通人群的4~26倍[3-4]。針對其進行LTBI的篩查和預防性干預將會有效降低活動性結核病的發病率、病亡率和傳播風險,減少醫療成本支出,具有重大的衛生健康和社會效益。
目前,LTBI的診斷無金標準,常用的兩類檢測方法是結核菌素皮膚試驗(tuberculin skin test,TST)與γ-干擾素釋放試驗(interferon gamma release assay,IGRA)。與傳統的TST相比,IGRA是風濕免疫病人群中識別LTBI的更好的選擇[5],其中,基于酶聯免疫斑點試驗(enzyme-linked immunospot assay, ELISPOT)的結核感染T細胞斑點試驗(T-SPOT.TB)陽性率更高[6]。目前,對于風濕免疫病患者中結核分枝桿菌潛伏感染率的研究主要是回顧性研究[7]。而對于整體風濕免疫病缺乏多中心、大樣本、全病種的流行病學數據研究結果。本研究是基于我國三級綜合醫院的多中心橫斷面研究,采用T-SPOT.TB作為LTBI的篩查方法,調查了風濕免疫病患者中結核分枝桿菌潛伏感染率,分析影響T-SPOT.TB結果的相關因素,為進一步規范我國MTB感染高風險患者的預防與管理提供依據。
對象和方法
一、研究對象遴選
1.研究對象:研究對象來自于“中國風濕免疫病人群活動性結核病的流行病學調查和治療效果及預后研究(Epidemiological Study and Therapeutic Evaluation of Rheumatic Patients with Tuberculosis,ETHERTB)(2014ZX10003003)”。納入自2014年9月至2016年3月我國東、中、西部13家三級甲等綜合醫院接診的風濕免疫病患者作為研究對象,共計3715例。ETHERTB是一項采用分層多階段整群抽樣策略,在全國范圍進行的一項基于三級醫院的多中心研究[8]。本研究經中國醫學科學院北京協和醫院等13家醫院倫理委員會審查并批準實施,所有研究對象均簽署知情同意書。
2.納入和排除標準:(1)納入標準:①年齡15歲以上;②確診為風濕免疫病,包括系統性紅斑狼瘡、類風濕關節炎、干燥綜合征、系統性硬化、混合性結締組織病、多發性肌炎、皮肌炎、大動脈炎、巨細胞動脈炎、結節性多動脈炎、肉芽腫性多血管炎、顯微鏡下多血管炎、嗜酸性肉芽腫性多血管炎、白塞綜合征、強直性脊柱炎、銀屑病關節炎。(2)排除標準:①妊娠者;②診斷為活動性結核病者。
二、資料收集
收集研究對象的基本信息,包括性別,年齡,地區,體質量指數(body mass index,BMI),病程,吸煙史,基礎疾病,結核病患者密切接觸史,結核病既往史,以及糖皮質激素、免疫抑制劑及生物制劑的使用情況,實驗室化驗結果,風濕免疫病診斷結果等,作為相關因素分析的變量。
三、T-SPOT.TB檢測
使用T-SPOT.TB試劑盒(英國Oxford Immunotec公司),依照說明書進行操作。使用ELISPOT讀板儀(Ispot Reader Specturm,德國AID公司)計數斑點。任一抗原孔斑點數與空白對照孔斑點數差值≥6,且≥2倍空白對照斑點數,判定為陽性;空白對照孔斑點數>10或陽性對照孔斑點數<20判定為結果不確定。各分中心統一培訓操作。
四、統計學處理
采用SPSS 26.0軟件進行統計學分析。采用Kolmogorov-Smirnov檢驗變量是否符合正態分布,偏態分布的計量資料以“中位數(四分位數)[M(Q1,Q3)]”描述。計數資料以“百分率/構成比(%)”描述,組間差異的比較采用χ2檢驗或Fisher精確概率法。使用單因素分析和多因素logistic回歸模型分析T-SPOT.TB檢測結果的影響因素。以P<0.05為差異有統計學意義。
結 果
一、T-SPOT.TB陽性率
3715例研究對象T-SPOT.TB檢測陽性者有672例(18.1%,95%CI:16.9%~19.3%)。各病種研究對象T-SPOT.TB陽性率范圍為8.9%~44.4%,不同病種之間T-SPOT.TB陽性率差異有統計學意義。男性T-SPOT.TB陽性率明顯高于女性;T-SPOT.TB陽性率隨年齡增加呈增高趨勢(表1)。
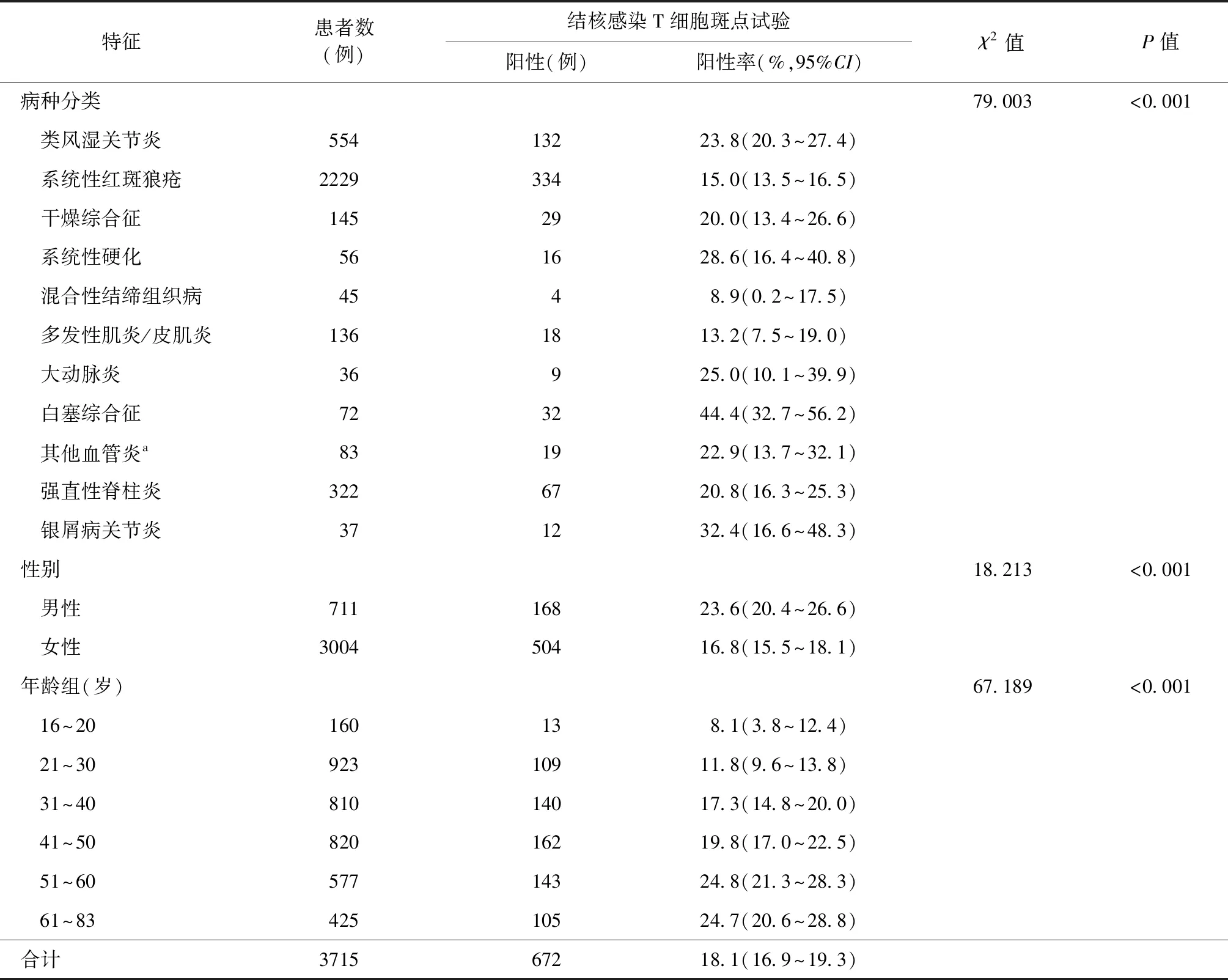
表1 不同特征研究對象結核感染T細胞斑點試驗陽性情況的比較
二、T-SPOT.TB結果影響因素分析
1.單因素分析:男性、年齡>40歲、吸煙(≥21支/d)、有結核病既往史、血小板升高、使用甲氨蝶呤,以及罹患白塞綜合征與T-SPOT.TB檢測陽性結果相關。使用中到大劑量激素、他克莫司、生物制劑,白細胞及淋巴細胞計數偏低,中度以上貧血,低蛋白血癥,以及罹患系統性紅斑狼瘡、混合性結締組織病、多發性肌炎/皮肌炎與T-SPOT.TB檢測陰性結果相關(表2)。

表2 風濕免疫病患者結核感染T細胞斑點試驗影響因素的單因素分析
2.多因素分析:多因素logistic回歸分析變量賦值情況見表3。結果顯示,年齡≥41歲、吸煙、有結核病既往史,罹患白塞綜合征是T-SPOT.TB檢測陽性結果的獨立相關因素;使用大劑量激素或生物制劑、淋巴細胞計數偏低、低蛋白血癥,以及罹患多發性肌炎/皮肌炎、系統性紅斑狼瘡是T-SPOT.TB檢測陰性結果的獨立相關因素(表4)。

表3 多因素logistic回歸分析變量賦值情況

表4 風濕免疫病患者結核感染T細胞斑點試驗檢測陽性影響因素的多因素logistic回歸分析
討 論
風濕免疫病患者是結核病發生的高風險人群,既往關于風濕免疫病患者中罹患活動性結核病的數據多有報道[9-10],但是針對LTBI的研究少見,且主要為回顧性研究[11-12]。本研究為針對風濕免疫病人群LTBI情況的多中心、橫斷面、全病種、大樣本研究,以T-SPOT.TB檢測陽性為LTBI的診斷標準,對我國風濕免疫病患者的結核分枝桿菌潛伏感染率及T-SPOT.TB檢測結果的相關影響因素進行了初步探究,為風濕免疫病患者LTBI的管理提供了一定的證據支持。
Gao等[13]前期應用IGRA進行結核分枝桿菌潛伏感染率的流行病學調查,估算我國15周歲及以上人群結核分枝桿菌潛伏感染率為20.3%(95%CI:15.6%~25.1%);同年齡段內男性人群結核分枝桿菌潛伏感染率高于女性,且潛伏感染率隨年齡增長呈升高趨勢。本研究以T-SPOT.TB檢測陽性為LTBI診斷標準,獲得我國風濕免疫病患者結核分枝桿菌潛伏感染率為18.1%(95%CI:16.9%~19.3%);同樣,潛伏感染率男性患者總體高于女性,且隨年齡增長呈增高趨勢,與Gao等在普通人群中的研究結果一致。
風濕免疫病總體異質性大,不同病種間T-SPOT.TB檢測陽性率存在明顯差異。本研究中,白塞綜合征患者T-SPOT.TB檢測陽性率為44.4%,明顯偏高。白塞綜合征是一種多系統受累的炎癥性疾病,患者的全身炎癥反應可通過高水平的促炎細胞因子促進T細胞免疫反應[14]。臨床中經常觀察到白塞綜合征患者同時合并MTB感染,并且白塞綜合征相關癥狀可在抗結核藥物治療后得到緩解[15]。研究表明,白塞綜合征和結核病在發病機制上有密切關聯,兩者可能有共同的遺傳背景。一方面,MTB可能通過分子模擬作為白塞綜合征的觸發因素。另一方面,白塞綜合征患者本身可能產生細胞介導的免疫缺陷,從而增加個體對MTB的易感性[16]。以上因素共同作用,可能會增加白塞綜合征患者發生MTB感染的風險。既往回顧性研究表明,白塞綜合征患者中T-SPOT.TB檢測陽性率明顯高于普通人群,與本研究一致[17]。
本研究中,系統性紅斑狼瘡患者T-SPOT.TB檢測陽性率偏低(15.0%)。系統性紅斑狼瘡是以T細胞免疫反應異常為特征的慢性自身免疫性疾病,發病過程中伴隨過多的自身抗原暴露。這可能導致 T 細胞衰竭,從而導致γ-干擾素分泌水平降低[18]。筆者推測,由于系統性紅斑狼瘡患者T細胞功能受損導致γ-干擾素的產生受到抑制,可能導致T-SPOT.TB檢測出現假陰性結果。這有待進一步基礎實驗驗證。值得注意的是,系統性紅斑狼瘡患者活動性結核病的患病率明顯高于普通人群[8],即使臨床上對于LTBI的檢測呈陰性,考慮到可能存在的假陰性結果,仍應對患者結核病發病風險給予密切關注。
本研究進一步分析了可能影響T-SPOT.TB檢測結果的相關因素,發現大劑量糖皮質激素的使用、應用生物制劑、淋巴細胞數量減少、低蛋白血癥的風濕免疫病患者更容易出現T-SPOT.TB檢測陰性的結果。
糖皮質激素可以通過多種機制抑制細胞免疫反應,導致T細胞免疫應答比例降低[19]。Calabrese等[20]在對慢性炎癥性疾病患者的研究中發現,糖皮質激素的使用與IGRA的反應降低明顯相關,可增加服用糖皮質激素患者出現假陰性結果的風險。Bélard等[21]研究發現,每天大于10 mg的糖皮質激素攝入即可抑制T細胞功能,且存在一定程度的劑量效應關系。風濕免疫病患者疾病本身及激素、免疫抑制的使用均會導致淋巴細胞減少。眾多研究表明,淋巴細胞計數減少與QuantiFERON?-TB Gold檢測假陰性結果明顯相關[22-24]。雖然T-SPOT.TB檢測經過細胞計數標化,降低了淋巴細胞計數對結果的影響,但本研究顯示,在外周血淋巴細胞計數<0.5×109/L時,仍可能導致其出現陰性結果。除此之外,低蛋白血癥往往伴隨免疫受損狀態,可能導致T細胞的比例和絕對數量減少,同時還會導致其產生γ-干擾素的功能缺陷,從而影響T-SPOT.TB檢測的結果,導致假陰性的可能[25-26]。因此,臨床中應用大劑量激素或存在淋巴細胞計數減少及低蛋白血癥的風濕免疫病患者出現T-SPOT.TB檢測結果陰性時應警惕假陰性可能。此類患者在進行LTBI篩查時,可考慮多種篩查方法的聯合應用,以更加個體化評估MTB感染的風險。
近年來,生物制劑的應用給風濕免疫病患者的治療帶來了重大變革,但其相應的感染風險也逐漸受到人們的重視,尤其是腫瘤壞死因子α拮抗劑使用導致的結核病發病風險。鑒于此,世界衛生組織推薦在使用腫瘤壞死因子α拮抗劑治療之前篩查LTBI并給予預防。但對已經接受生物制劑治療的患者,IGRA的結果可能會受到影響[27-28]。一項薈萃分析表明,免疫抑制治療可能會影響IGRA的陽性率(OR=0.66,95%CI:0.53~0.83),尤其是在接受腫瘤壞死因子α拮抗劑治療的患者中(OR=0.50,95%CI:0.29~0.88)[29]。本研究結果表明,使用生物制劑是T-SPOT.TB檢測陰性結果的獨立相關因素,與此研究結果一致。
另外,本研究發現,在風濕免疫病患者中,吸煙者T-SPOT.TB檢測陽性率明顯高于不吸煙者,表明吸煙可能與LTBI相關。吸煙與各種疾病的發病率和死亡率的高風險相關[30]。吸煙率高的國家其LTBI及活動性結核病的負擔也相應較重[31]。大量流行病學證據和薈萃分析表明,吸煙是LTBI、活動性結核病發生及相關死亡的獨立危險因素,且結核病患病風險往往隨著每天吸煙劑量和吸煙時間的增加而增加[32-36]。Shang 等[37]對這一現象背后的機制進行探索發現,香煙中的兩個主要成分尼古丁和丙烯醛可抑制外周血單核細胞及巨噬細胞產生白細胞介素-1b(IL-1b)、IL-2、IL-6、IL-12、IL-18、腫瘤壞死因子α和γ-干擾素,從而降低宿主抵抗結核病的防御能力。因此,加強風濕免疫病患者戒煙宣教,可能對MTB感染的預防管理有一定積極的作用。
本研究存在一定的局限性。首先,本研究基于前期的分層多階段整群抽樣調查,僅部分風濕免疫病患者接受T-SPOT.TB檢測,可能出現選擇偏倚。其次,在接受T-SPOT.TB檢測的患者中,系統性紅斑狼瘡患者占70%,可能對T-SPOT.TB檢測結果相關影響因素的分析存在一定影響。第三,生物制劑的發展日新月異,后續有多種新的生物制劑獲批應用于臨床,本研究中未能涵蓋,其對MTB感染及結核病發病的影響尚待進一步研究。
綜上,風濕免疫病患者總體T-SPOT.TB檢測陽性率為18.1%,不同風濕免疫病病種間T-SPOT.TB檢測陽性率差異明顯。當風濕免疫病患者使用大劑量糖皮質激素、生物制劑,存在低淋巴細胞血癥、低蛋白血癥,以及罹患系統性紅斑狼瘡時,更易出現T-SPOT.TB檢測陰性結果。在目前主要依靠免疫學診斷方法篩查LTBI的情況下,臨床中風濕免疫病患者進行LTBI狀態評估時,應關注可能存在的假陰性問題,根據患者病種、免疫狀態、藥物使用情況等進行個體化MTB感染風險評估和分層管理。
利益沖突所有作者均聲明不存在利益沖突
作者貢獻張麗帆:醞釀和設計實驗、實施研究、采集數據、分析/解釋數據、起草文章、對文章的知識性內容作批評性審閱、統計分析、指導;馬亞楠:實施研究、采集數據、分析/解釋數據、起草文章、統計分析;鄒小青:采集數據、分析/解釋數據、起草文章、統計分析;張月秋:實施研究、起草文章、指導、行政/技術/材料支持、指導、支持性貢獻;張奉春、曾小峰和趙巖:醞釀和設計實驗、實施研究、對文章的知識性內容作批評性審閱、指導、支持性貢獻;劉升云、左曉霞、吳華香、武麗君、李鴻斌、張志毅、陳盛、朱平、張繆佳、齊文成、劉毅和劉花香:醞釀和設計實驗、實施研究、采集數據、對文章的知識性內容作批評性審閱、行政/技術/材料支持;侍效春:醞釀和設計實驗、實施研究、分析/解釋數據、對文章的知識性內容作批評性審閱、指導、支持性貢獻;劉曉清:醞釀和設計實驗、實施研究、分析/解釋數據、對文章的知識性內容作批評性審閱、獲取研究經費、行政/技術/材料支持、指導、支持性貢獻

