超聲引導下腰方肌阻滯在婦科腹腔鏡手術多模式術后鎮痛中的應用*
童鵬才,吳沛琴,徐小凱,洪 婷
江西省樂平市婦幼保健院:1.麻醉科;2.超聲科,江西景德鎮 333300
腹腔鏡手術是微創術式,具有出血少、疼痛輕、恢復快等優勢,逐漸取代了傳統術式,也被廣泛用于婦科手術中。與傳統手術相比,盡管婦科腹腔鏡手術疼痛有所減輕,但受手術操作、氣腹刺激等因素影響,患者術后仍會出現不同程度疼痛感,若疼痛較重會導致患者害怕咳嗽、下床活動,引起一系列并發癥,不利于恢復[1-2]。因此,對婦科腹腔鏡手術患者實施有效鎮痛措施至關重要。以往多依靠靜脈鎮痛方式減輕患者術后疼痛感,但阿片類藥物用量多,不良反應明顯,且鎮痛效果不佳[3]。隨著超聲可視化發展,腹橫肌平面阻滯(TAPB)、腰方肌阻滯(QLB)成為腹部手術后多模式鎮痛的重要措施,其能夠緩解患者術后疼痛感,減少阿片類藥物的應用[4]。其中QLB是新型神經阻滯技術,局部麻醉藥物擴散位置與神經軸突更近,不僅有TAPB的效果,還可減輕內臟痛,但其具體應用價值還需進一步探究[5]。本研究旨在探究超聲引導下QLB應用于婦科腹腔鏡手術術后鎮痛中的價值,現報道如下。
1 資料與方法
1.1一般資料 選取2020年10月至2023年3月本院收治的84例婦科腹腔鏡手術患者為研究對象,根據隨機數字表法分為對照組、觀察組,每組42例。對照組年齡31~63歲,平均(46.65±5.19)歲;體質量指數18.2~26.6 kg/m2,平均(21.32±1.52)kg/m2。觀察組年齡30~65歲,平均(47.17±5.35)歲;體質量指數18.0~26.1 kg/m2,平均(21.86±1.44)kg/m2。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可對比性。納入標準:(1)疾病診斷符合《婦產科學》[6]中有關標準,在本院進行婦科腹腔鏡手術治療;(2)麻醉分級為Ⅰ、Ⅱ級;(3)均為成年患者,年齡≥18周歲;(4)符合術后鎮痛適應證;(5)患者精神正常,無認知障礙。排除標準:(1)過敏體質,或對本次應用藥物有過敏史;(2)存在慢性疼痛;(3)長期應用鎮痛藥物治療;(4)穿刺部位有感染;(5)伴心、肝、肺等臟器功能不全;(6)中轉開腹。本研究經醫學倫理委員會審批(審批號:JXSKY202331245),所有患者均簽署有關同意書。
1.2方法 患者術前均常規禁食、禁飲,接受肝腎功能、血常規等檢查。入手術室后,連接心電圖監測血壓、心率等生命體征,并開放靜脈通路。對照組、觀察組分別在超聲引導下TAPB、QLB復合靜脈麻醉手術。
1.2.1觀察組 超聲引導下QLB:協助患者擺放體位,取仰臥位,常規消毒、鋪巾,使用索諾聲M7超聲預掃查,探頭頻率為2~5 MHz。于探頭上套無菌保護套,置于髂嵴與肋緣之間,垂直于腋中線,辨別典型三層腹肌結構,移動探頭至腋后線,直至清晰顯示腰方肌、豎脊肌,標記腰方肌后側及豎脊肌前外側緣,在超聲引導下,采用平面內技術穿刺,針尖方向為腹側穿向背側,到達注藥位置后,回抽無血、無氣。先注入2 mL生理鹽水,確認針尖位置后,注入0.375%羅哌卡因(石家莊四藥,國藥準字H20203107,規格:10 mL∶100 mg)20 mL;采用同樣方法進行對側阻滯。
1.2.2對照組 超聲引導下TAPB:超聲儀器同觀察組,探頭頻率為6~13 MHz,將探頭置于臍水平腋中線處,可見典型三層腹肌結構,標記腹內斜肌、腹橫肌組成的筋膜間隙,作為藥物注射位置;常規消毒,在超聲引導下,采用平面內技術穿刺,針尖從內側穿向外側,達到注藥位置后,回抽無血、無氣。先注入2 mL生理鹽水,確認針尖位置后,注入0.375%羅哌卡因20 mL,采用同樣方法進行對側阻滯。
1.2.3兩組阻滯后操作內容 阻滯后20 min利用針刺法判定阻滯效果,然后進行全身麻醉誘導。依次注射咪達唑侖(江蘇恩華藥業,國藥準字H20223230,規格:118 mL∶236 mg)0.05 mg/kg、舒芬太尼(江蘇恩華藥業,國藥準字H20203651,規格:2 mL∶100 μg)0.3 μg/kg、丙泊酚(江蘇盈科生物制藥,國藥準字H20223914,規格:20 mL∶0.2 g)1.5 mg/kg、羅庫溴銨(浙江華海藥業,國藥準字H20183264,規格:5 mL∶50 mg)0.5 mg/kg進行麻醉誘導,氣管插管成功后進行機械通氣。術中持續泵入6~10 mg/(kg·h)丙泊酚,追加5~10 μg舒芬太尼麻醉維持,并間斷追加羅庫溴銨。術中根據患者心率、血壓等給予麻黃堿、阿托品等藥物干預。術畢時停止藥物注射,將患者送至恢復室觀察,給予靜脈自控鎮痛措施。
1.3評價指標 (1)鎮痛效果:于術后2、6、12、24、48 h時,利用視覺模擬(VAS)[7]評分進行判斷,共0~10分,得分越高,疼痛越劇烈,其中0~3分、4~6分、7~10分分別表示輕度、中度、重度疼痛。(2)鎮痛泵及鎮痛藥物應用情況:記錄兩組術后48 h鎮痛泵首次按壓時間、按壓次數、舒芬太尼總用量情況。(3)不良反應發生情況:比較術后嗜睡、低血壓、惡心嘔吐、皮膚瘙癢、呼吸抑制等不良反應發生率。
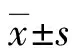
2 結 果
2.1兩組手術時間比較 對照組、觀察組手術時間分別為(78.65±6.94)、(79.54±7.25)min,兩組手術時間比較,差異無統計學意義(t=0.575,P=0.567)。
2.2兩組鎮痛效果比較 經正態性、方差齊性檢驗,兩組患者VAS評分符合正態分布、方差齊(P>0.05);滿足Mauchly′s 球形假設檢驗,不需進行Greenhouse-Geisser法校正。分析兩組患者術后不同時間VAS評分結果顯示,存在時間效應(P<0.05),提示兩組術后VAS評分隨時間改變;兩組患者VAS評分存在組間效應(P<0.05),表明兩組患者VAS評分存在差異;兩組VAS評分無時間與組間的交互效應(P>0.05),不需進行單獨效應檢驗。見表1。
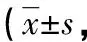
表1 兩組術后VAS評分的重復測量方差分析結果分)
2.3兩組鎮痛泵及鎮痛藥物應用情況比較 與對照組比較,觀察組術后48 h鎮痛泵首次按壓時間更長,按壓次數更少,舒芬太尼總用量更少,差異均有統計學意義(P<0.05)。見表2。

表2 兩組鎮痛泵及鎮痛藥物應用情況比較
2.4兩組不良反應發生率比較 與對照組比較,觀察組不良反應發生率更低,差異有統計學意義(P<0.05)。見表3。

表3 兩組不良反應發生率比較[n(%)]
3 討 論
婦科腹腔鏡手術雖然切口小、并發癥少,但仍有部分患者出現強烈的體表痛、內臟痛,其中體表痛與腹壁創傷有關,內臟痛主要因手術操作、氣腹刺激等導致[8]。急性疼痛還會導致機體出現應激反應,患者表現為免疫抑制,住院時間延長[9]。因此,對婦科腹腔鏡手術患者實施有效鎮痛十分必要。以往多通過阿片類藥物靜脈自控鎮痛方式止痛,但需較大藥物用量,可能會導致惡心嘔吐、呼吸抑制等不良反應,效果有限[10-11]。
近年來,超聲引導下區域神經阻滯逐漸被用于腹部手術的術后鎮痛中,該技術能夠減輕機體圍術期應激反應,減輕術后疼痛感,降低呼吸抑制風險[12-13]。TAPB是以往用于婦科腹腔鏡術后鎮痛中的常見神經阻滯技術,該技術操作簡單,能夠緩解術后腹部劇烈疼痛感,減少阿片類藥物用量,有效阻滯前側腹壁皮膚肌肉感覺,但對內臟痛應用效果不佳[14-15]。QLB屬于新興的神經阻滯技術,局部麻醉藥物在胸腰筋膜平面擴散、到達椎旁區域被認為是主要機制,其中胸腰筋膜能夠調節自主神經,QLB中局部麻醉藥物可向椎旁擴散,能夠有效抑制內臟痛[16-17]。
本研究重復測量方差分析結果顯示,兩組患者VAS評分存在時間效應、組間效應(P<0.05),兩組術后VAS評分隨時間改變,且兩組患者VAS評分存在差異。本研究結果還顯示,觀察組鎮痛泵首次按壓時間更長,按壓次數更少,舒芬太尼總用量更少,不良反應發生率更低。分析原因:后路QLB過程中,局部麻醉藥物能夠沿著胸腰筋膜擴散直至胸椎旁間隙,可阻斷部分交感神經,擴大阻滯范圍,可達T6—L1,能夠調節機體自主神經功能,調節與疼痛有關的感受器,進而延長鎮痛時間;且QLB的局部麻醉藥物作用點靠近后正中線,藥液容易擴散至椎旁區域、胸腰筋膜,提高對內臟痛的止痛效果,且局部麻醉藥物入血速度慢,能夠延長作用時間,減少藥物用量,降低不良反應發生率[18-19]。在超聲引導下穿刺,能夠清晰顯示臟器及組織結構,減少穿刺損傷導致的并發癥。不同節段神經在腹橫肌平面有廣泛分支,TAPB阻滯過程中,會出現局部麻醉藥物擴散慢現象,進而導致阻滯遲緩或不完全阻滯,阿片類藥物用量增加,導致不良反應較多[20-21]。
綜上所述,超聲引導下QLB應用于婦科腹腔鏡手術中,能夠提高術后鎮痛效果,延長鎮痛作用時間,減少舒芬太尼藥物用量,降低不良反應發生率。

