循證理念指導下集成創新護理服務在NICU極低體重早產兒護理中的應用
崔岢豐,朱宏瑞,魏 寧,張宏博
(鄭州大學附屬兒童醫院 河南省兒童醫院 鄭州兒童醫院 河南鄭州450000)
目前,我國早產兒占新生兒比例為7.8%,其中包含8.0%的極低體重早產兒[1]。極低體重早產兒是指出生體質量為1000~1500 g,且胎齡<37周的早產兒,該類早產兒由于胎齡小、神經系統發育不完善等原因,需要在新生兒重癥監護病房(NICU)監測,通常住院時間較持久,在出院后40%的早產兒會隨著年齡的增加而出現神經系統發育問題,造成心理和認知障礙[2]。有研究顯示,由于極低體重早產兒父母缺乏專業指導,出院后缺乏對該類早產兒照顧經驗,長時間處于焦慮等負性情緒中,在出院3個月后30%的早產兒會再次入院[3]。受循證醫學啟發,循證護理理念逐漸發展,其核心是根據所獲得的可信證據,慎重準確地應用于患者護理決策中,結合患者意愿針對性進行護理,從而提高臨床護理水平,達到干預效果[4]。集成創新護理服務是結合醫院多學科的知識,對多個創新要素進行選擇、集成和優化,綜合改善護理質量的一種護理模式[5]。2021年12月1日~2022年5月1日,我們對283例極低出生體重早產兒實施循證理念指導下集成創新護理服務,以期為該類早產兒采取恰當干預提供依據。現報告如下。
1 資料與方法
1.1 臨床資料 選取2021年5月1日~2022年5月1日NICU收治的566例極低出生體重早產兒為研究對象。納入標準:①出生體重<1500 g,且胎齡<37周;②出生后14 d內入住NICU[6];③父母具有基本閱讀理解能力;④父母自愿參與本研究并簽署知情同意書。排除標準:①先天性心臟病;②合并遺傳代謝病;③住院期間接受外科手術治療;④住院期間放棄治療。將2021年5月1日~11月30日收治的283例極低體重早產兒作為對照組,男152例(53.71%)、女131例(46.29%),胎齡(32.31±1.53)周;體質量(1365.26±56.31)g;5 min阿普加評分(8.95±0.86)分;產婦年齡(28.15±2.64)歲;產婦孕次:<2次117例(41.34%),≥2次166例(58.66%);產婦生產方式:順產191例(67.49%),剖宮產92例(32.51%)。將2021年12月1日~2022年5月1日收治的283例患兒作為觀察組,男145例(51.24%)、女138例(48.76%),胎齡(32.07±1.82)周;體質量(1354.72±73.42)g;5 min阿普加評分(9.01±0.78)分;產婦年齡(27.76±2.92)歲;產婦孕次:<2次124例(43.82%),≥2次159例(56.18%);產婦生產方式:順產180例(63.60%),剖宮產103例(36.40%)。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會批準。
1.2 方法
1.2.1 對照組 實施常規護理模式。由護理人員負責患兒護理工作,包括呼吸支持、給藥及喂養等護理,家屬每周進行1次探視,并組織其學習相應育兒知識,進行早產兒看護培訓并關注醫院公眾號,分享早產兒疾病知識,直至患兒出院。
1.2.2 觀察組 實施循證理念指導下集成創新護理服務,具體內容如下。①組建循證理念指導下集成創新護理服務小組:由護士長擔任組長,小組成員由3名高年資護師及若干名護士組成。由組長負責成員循證理念指導下集成創新護理服務相關培訓,并負責患兒護理管理,為護理過程中出現的問題提供應急方案。3名高年資護師負責指導護士進行早產兒基本護理、早產兒喂養及危重癥識別等;護士負責管理早產兒及家屬信息,對早產兒家長進行衛生、喂養及看護等培訓;小組成員進行循證理念指導下集成創新護理服務培訓,并順利通過考核后進行相應干預。②提出極低出生體重早產兒護理中常見問題:缺乏家人參與;早產兒喂養依靠護理人員經驗,缺乏標準化方案;干預期間易出現低體溫等并發癥,對患兒預后產生不利影響。③收集查詢相關資料:護士從電子病歷系統掌握患兒基本信息,包括患兒性別、出生體重、出生方式等,并收集家長相關信息;使用“極低出生體重早產兒”“循證護理”“早產兒喂養”“家庭參與”等關鍵詞查閱相應文獻,閱讀相關資料和書籍,經組長及3名高年資護師進行篩選,指導相應護理工作,制訂具體護理方案。④落實相應護理舉措:a.在NICU患兒病情穩定期間,對家長進行相應喂養及看護培訓,包括給予患兒喂養、采取袋鼠式抱姿、大小便護理等,家長及時觀察患兒情況,若患兒有任何異常及時告知醫護人員;b.根據不同患兒出生體重等基本情況盡早開始腸內喂養,設置開始喂養奶量及喂養速度,首選母乳奶制品,再根據患兒病情進行相應營養支持,添加適量母乳強化劑進行腸內營養支持;c.早產兒采用轉運暖箱,控制溫度為35~36 ℃,包裹患兒并鋪設加熱毯于轉運暖箱內,將患兒接觸物品放入暖箱中如血壓袖帶、聽診頭、紙尿褲等,及時監測患兒體溫,采取相應保暖措施對物品進行預加熱,以免體溫出現波動。⑤出院指導:在患兒出院時對家長進行出院指導,并于出院3個月后每個月返院隨訪1次。
1.3 觀察指標 ①喂養情況及住院時間:包括患兒開始腸內喂養時間、完全經口喂養時間、喂養不耐受發生率、母乳喂養率及住院時間,其中完全經口喂養時間指入院后至患兒完全經口喂奶量達120 ml/(kg·d)完全無須管飼等營養支持;喂養不耐受是指患兒腸內食物無法消化,出現腹脹、嘔吐等情況,或鼻飼下胃殘余物高于入量的1/2[7]。②家長緊張焦慮情況:采取NICU父母緊張焦慮評分量表(PSS)[8]評估兩組家長干預前后緊張焦慮情況,包括自我感受、環境因素、病情與治療情況及親情與責任4個部分,共35個條目,每條采用Likert 5級評分法,按1~5分依次表示“無緊張焦慮感”到“特別緊張焦慮”,量表填寫需由父母雙方共同協商完成。③體溫變化和低體溫發生率:記錄兩組患兒體溫變化及低體溫發生情況。

2 結果
2.1 兩組患兒喂養情況及住院時間比較 見表1。

表1 兩組患兒喂養情況及住院時間比較
2.2 兩組家長干預前后PSS評分比較 見表2。
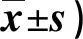
表2 兩組家長干預前后PSS評分比較(分,
2.3 兩組患兒體溫變化和低體溫發生率比較 見表3。

表3 兩組患兒體溫變化和低體溫發生率比較
3 討論
隨著圍生期管理技術的增強和早產兒救治技術的提升,早產兒存活率大大提升[9]。由于早產兒抵抗力低下,尤其是極低體重早產兒,各器官發育尚不完善且體質量較低,更易導致多種健康問題,若不盡早進行護理干預,會嚴重威脅患兒健康[10]。同時,極低體重早產兒在NICU中往往采用封閉式管理,家屬對患兒探視要求較高、頻率較低,導致家長產生焦慮、抑郁等負性情緒,不僅對患兒生長發育十分不利,還會影響產婦產后恢復[11]。循證理念通過可整合的最佳證據,針對患兒及父母情況,結合臨床醫護人員的經驗與技能,制訂科學有效的干預措施,以期得到更好的干預結果[12]。
本研究結果顯示,觀察組開始腸內喂養時間、完全經口喂養時間、住院時間均短于對照組(P<0.01),喂養不耐受發生率低于對照組(P<0.01),母乳喂養率高于對照組(P<0.01),表明循證理念指導下集成創新護理服務,可以縮短NICU極低體重早產兒腸內喂養時間和住院時間,改善患兒喂養不耐受發生情況,提高母乳喂養率,與王琳等[13]研究結果相似。可能是循證理念指導下集成創新護理服務,根據循證護理理念結合以往研究,對早產兒盡早進行腸內喂養與胃腸道發育有關,基于此制訂科學且標準化喂養方案,縮短腸內喂養時間,在營養上首先考慮母乳,母乳營養充足且含有多種免疫因子,有利于患兒正常發育,改善患兒喂養耐受情況,降低喂養不耐受發生率[14];同時在護理過程中增加家屬參與,便于產婦進行母乳喂養,且促進母嬰之間情感交流,有利于患兒生長發育,促進早日出院。
本研究結果顯示,干預后,兩組家長PSS評分低于干預前(P<0.05),且觀察組低于對照組(P<0.05),說明循證理念指導下集成創新護理服務能降低NICU患兒家長緊張焦慮。分析可能是循證理念指導下集成創新護理服務增加家長參與感,讓家長參與到患兒非醫學看護中,使其盡早開始學習喂養及育兒知識,幫助其進入母親或父親角色,學會采取恰當的體位,增加喂養知識,增加家屬與患兒的接觸時間。
本研究結果顯示,進入轉運暖箱前,觀察組患兒體溫高于對照組(P<0.05),觀察組低體溫發生率低于對照組(P<0.05),表明循證理念指導下集成創新護理服務可改善NICU極低體重早產兒的體溫變化,降低低體溫發生率。特別是極低體重早產兒體溫調節功能未發育完善,在出生后易丟失熱量,導致低體溫,如果不采取有效措施進行保暖,患兒體溫下降明顯,可能是由于循證理念指導下集成創新護理服務關注患兒體溫變化,對患兒采取多種保暖措施如戴帽子、加熱毯、暖箱等,縮短患兒暴露時間和體溫恢復時間,降低患兒低體溫發生風險,減少因低體溫而引起的多種并發癥。
綜上所述,在NICU極低體重早產兒護理中應用循證理念指導下集成創新護理服務,可改善患兒喂養情況,提高母乳喂養率,緩解家長緊張、焦慮等情緒,從而降低患兒喂養不耐受和低體溫發生率。

