經肛全直腸系膜切除術治療直腸癌的效果及對胃腸功能的影響
楊方武 羅煒 陳欽偉 楊峰
【摘要】 目的:探究經肛全直腸系膜切除術(taTME)治療直腸癌的效果。方法:選擇2021年4月—2023年4月在棗莊市立醫院治療的直腸癌患者94例,應用隨機數字表法將其分為對照組[予以全直腸系膜切除術(TME)]及觀察組(予以taTME),各47例。對比兩組術中臨床指標、術后臨床指標、炎癥因子[腫瘤壞死因子-α(TNF-α)、白細胞介素-6(IL-6)、C反應蛋白(CRP)]、胃腸功能[胃動素(MOT)、胃泌素(GAS)、堿性成纖維細胞生長因子(BFGF)]、肛門功能[肛管最大收縮壓(AMSP)、肛管靜息壓(ARP)、直腸最大耐受量(RMTV)]、并發癥發生率。結果:觀察組手術時間長于對照組,術中出血量少于對照組,差異均有統計學意義(P<0.05);兩組淋巴結清掃數量比較,差異無統計學意義(P>0.05)。觀察組排氣時間、進食時間、排便時間、腸鳴音恢復時間均早于對照組,差異均有統計學意義(P<0.05)。術前,兩組炎癥因子水平比較,差異均無統計學意義(P>0.05);術后,兩組TNF-α、IL-6、CRP均升高,但觀察組均低于對照組,差異均有統計學意義(P<0.05)。術前,兩組胃腸功能指標比較,差異無統計學意義(P>0.05);術后,兩組MOT、GAS、BFGF均降低,觀察組均高于對照組,差異均有統計學意義(P<0.05)。術前,兩組肛門功能指標比較,差異無統計學意義(P>0.05);術后,兩組AMSP、ARP、RMTV均降低,觀察組均高于對照組,差異均有統計學意義(P<0.05)。觀察組并發癥發生率低于對照組,差異有統計學意義(P<0.05)。結論:直腸癌患者選擇taTME治療,能夠減輕炎癥反應,對肛門功能、胃腸功能的影響較小,且可降低并發癥發生率。
【關鍵詞】 經肛全直腸系膜切除術 直腸癌 胃腸功能
Effect of Transanal Total Mesorectal Excision on Rectal Cancer and Its Influence on Gastrointestinal Function/YANG Fangwu, LUO Wei, CHEN Qinwei, YANG Feng. //Medical Innovation of China, 2024, 21(11): 0-061
[Abstract] Objective: To investigate the effect of transanal total mesorectal excision (taTME) on rectal cancer. Method: A total of 94 patients with rectal cancer treated in Zaozhuang Municipal Hospital from April 2021 to April 2023 were selected and divided into control group [given total mesorectal excision (TME)] and observation group (given taTME) according to random number table method, with 47 cases in each group. Intraoperative clinical indexes, postoperative clinical indexes, inflammatory factors [tumor necrosis factor-α (TNF-α), interleukin-6 (IL-6), C reactive protein (CRP)], gastrointestinal function [motilin (MOT), gastrin (GAS), basic fibroblast growth factor (BFGF)], anal function [anal maximum squeeze pressure (AMSP), anal resting pressure (ARP), rectal maximal tolerate volume (RMTV)] and the incidence of complications were compared between the two groups. Result: The operation time of the observation group was longer than that of the control group, and the intraoperative bleeding volume was less than that of the control group, the differences were statistically significant (P<0.05). There was no significant difference in the number of lymph node dissection between the two groups (P>0.05). The time of exhaust, eating, bowel and bowel sound recovery in observation group were earlier than those in control group, the differences were statistically significant (P<0.05). Before operation, there were no significant differences in the levels of inflammatory factors between the two groups (P>0.05); after operation, TNF-α, IL-6 and CRP were decreased in both groups, and those in the observation group were lower than those in the control group, the differences were statistically significant (P<0.05). Before operation, there were no significant differences in gastrointestinal function indexes between the two groups (P>0.05); after operation, MOT, GAS and BFGF were decreased in both groups, and those in the observation group were higher than those in the control group, the differences were statistically significant (P<0.05). Before operation, there were no significant differences in anal function indexes between the two groups (P>0.05); after operation, AMSP, ARP and RMTV were decreased in both groups, but those in the observation group were higher than those in the control group, the differences were statistically significant (P<0.05). The incidence of complications in the observation group was lower than that in the control group, the difference was statistically significant (P<0.05). Conclusion: Patients with rectal cancer choose laparoscopy combined with taTME can reduce inflammatory reaction, have little influence on anal function and gastrointestinal function, and reduce the incidence of complications.
[Key words] Transanal total mesorectal excision Rectal cancer Gastrointestinal function
First-author's address: Department of Gastrointestinal and Anorectal Surgery, Zaozhuang Municipal Hospital, Zaozhuang 277100, China
doi:10.3969/j.issn.1674-4985.2024.11.013
作為常見消化系統惡性腫瘤—直腸癌,其具有較高發病率,數據顯示,直腸癌發病率呈遞增式發展[1-2]。當前,直腸癌發病機制尚不明確,治療主要以手術及化療為主,旨在控制病情發展、延長患者生命期限。其中手術治療以全直腸系膜切除術(TME)為主,但因直腸解剖位置復雜,周圍組織較多,TME在骨盆狹小患者中難度較大[3-4]。經肛全直腸系膜切除術(taTME)在TME基礎上,改變入路方式,符合自然孔道理念,且采用“自下而上”的分離路徑,使癌腫下切緣更精準,也能保留患者肛門。本文旨在探究腹腔鏡聯合taTME治療直腸癌的效果,以期為直腸癌提供最佳治療方案,見下文。
1 資料與方法
1.1 一般資料
選擇2021年4月—2023年4月在棗莊市立醫院治療的直腸癌患者94例。納入標準:(1)認知正常;(2)確診為直腸癌[5];(3)入組前未接受化療;(4)未出現轉移。排除標準:(1)凝血功能不全;(2)免疫系統疾病;(3)盆、腹腔粘連。應用隨機數字表法將患者分為對照組及觀察組,各47例。本研究在本院醫學倫理委員會批準下實施,患者及家屬均知情同意。
1.2 方法
1.2.1 對照組 對照組接受TEM治療。選擇截石位,常規全麻、氣腹處理,氣腹壓力保持在13~
15 mmHg,在臍上0.5 cm處進行穿刺,置入10 mm Trocar做觀察孔,第一操作孔取左側髂前上棘內上方2 cm處。在腹腔鏡下查看腹腔情況,游離右側乙狀結腸腸系膜,將其打開,直至腸系膜下方血管根部,清掃淋巴結,對腸系膜血管進行游離,期間保護輸尿管。對直腸后間隙進行銳性分離,暴露肛提肌,在Denonvilliers筋膜間隙游離直腸,在病灶下2~5 cm處,應用Endo-GIA將腸管切斷,清除腸管周圍組織,暴露直腸,在病灶上部10 cm位置將腸管切斷,縫合后置入吻合器,再縫合,從肛門將吻合器置入,進行吻合。
1.2.2 觀察組 觀察組接受taTME治療。首先進行腹腔鏡手術,隨后進行經肛手術治療。在患者臍部上方置入10 mm Trocar作為觀察孔,建立氣腹,壓力保持在13~15 mmHg,經上段直腸系膜置入穿入牽引帶,依據TME原則對腸系膜進行游離,后方至骶4~5錐體水平,前部至切開腹膜的反折水平。經肛門:消毒會陰部,采用碘水清潔腸腔,并進行擴肛,置入單孔腹腔鏡,注入CO2,壓力在10 mmHg,在齒狀線上方0.3 cm部位進行縫合處理,隨后關閉腸腔,對直腸系膜予以游離,注意陰道或前列腺保護,取出腫瘤后,實施吻合處理,再經肛門還納入盆腔內部,建立氣腹,將乙狀結腸-直腸進行吻合,隨后將乙狀結腸斷端拖出,直至肛緣,實施全層-間斷縫合吻合結腸-直腸。
1.3 觀察指標
1.3.1 術中臨床指標 記錄兩組手術時間、術中出血量、淋巴結清掃數量。
1.3.2 術后臨床指標 記錄兩組排氣時間、進食時間、排便時間、腸鳴音恢復時間。
1.3.3 炎癥因子 在術前、術后3 d采集靜脈血
3 mL,使用酶聯免疫吸附試驗(ELISA)測定兩組腫瘤壞死因子-α(TNF-α)、白細胞介素-6(IL-6)、C反應蛋白(CRP)。
1.3.4 胃腸功能 在術前、術后3 d采集靜脈血
3 mL,使用ELISA測定兩組胃動素(MOT)、胃泌素(GAS)、堿性成纖維細胞生長因子(BFGF)。
1.3.5 肛門功能 在術前、術后3個月使用肛腸測壓儀檢測兩組肛管最大收縮壓(AMSP)、肛管靜息壓(ARP)、直腸最大耐受量(RMTV)。
1.3.6 并發癥 記錄兩組并發癥(吻合口瘺、腸梗阻、尿潴留)發生情況。
1.4 統計學處理
用SPSS 26.0軟件處理數據。以率(%)表示計數資料,用字2檢驗;以(x±s)表示計量資料,組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組基線資料比較
觀察組男28例,女19例;年齡51~73歲,平均(64.59±2.68)歲;腫瘤分期:Ⅰ期21例,Ⅱ期
15例,Ⅲ期11例;腫瘤直徑1.26~3.81 cm,平均(2.58±0.57)cm。對照組男27例,女20例;年齡51~74歲,平均(64.66±2.71)歲;腫瘤分期:Ⅰ期20例,Ⅱ期14例,Ⅲ期13例;腫瘤直徑1.29~3.84 cm,平均(2.61±0.59)cm。兩組基線資料比較,差異均無統計學意義(P>0.05),具有可比性。
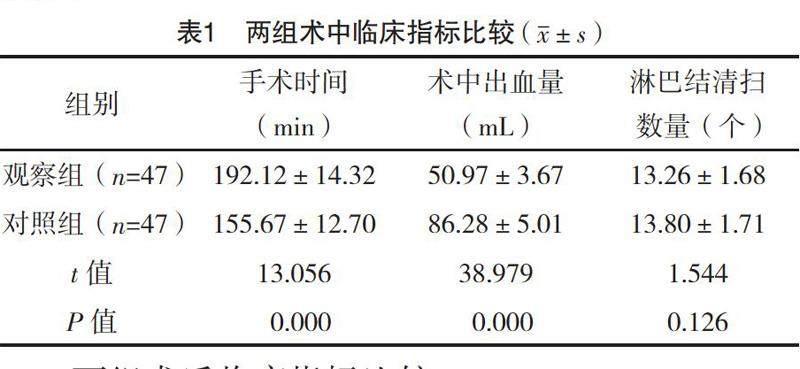
2.2 兩組術中臨床指標比較
觀察組手術時間長于對照組,術中出血量少于對照組,差異均有統計學意義(P<0.05);兩組淋巴結清掃數量比較,差異無統計學意義(P>0.05)。見表1。
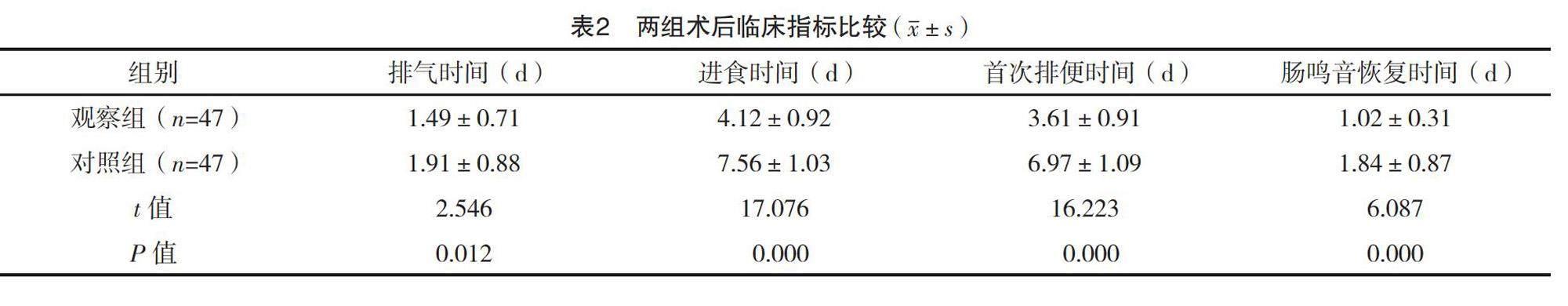
2.3 兩組術后臨床指標比較
觀察組排氣時間、進食時間、首次排便時間、腸鳴音恢復時間均早于對照組,差異均有統計學意義(P<0.05),見表2。
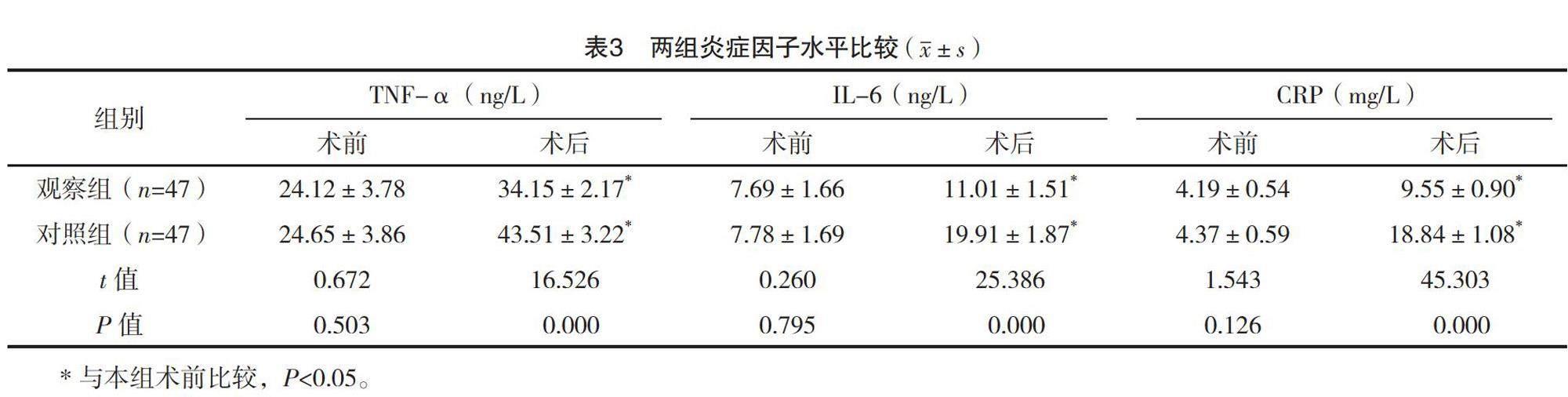
2.4 兩組炎癥因子水平比較
術前,兩組炎癥因子水平比較,差異均無統計學意義(P>0.05);術后,兩組TNF-α、IL-6、CRP均升高,但觀察組均低于對照組,差異均有統計學意義(P<0.05)。見表3。
2.5 兩組胃腸功能比較
術前,兩組胃腸功能指標比較,差異無統計學意義(P>0.05);術后,兩組MOT、GAS、BFGF均降低,但觀察組均高于對照組,差異均有統計學意義(P<0.05)。見表4。
2.6 兩組肛門功能比較
術前,兩組肛門功能指標比較,差異均無統計學意義(P>0.05);術后,兩組AMSP、ARP、RMTV均降低,但觀察組均高于對照組,差異均有統計學意義(P<0.05)。見表5。
2.7 兩組并發癥發生率比較
觀察組并發癥發生率低于對照組,差異有統計學意義(字2=7.231,P=0.007),見表6。
3 討論
直腸癌是發于齒狀線至直腸乙狀結腸交界處的癌,在臨床中較為多見,是常見消化系統惡性腫瘤[6-7]。臨床治療直腸癌的技術已經較為成熟,但因直腸癌遠處轉移發生率較高,導致直腸癌預后不樂觀[8]。同時,由于直腸解剖部位較為特殊,常規開腹手術在手術期間極易損傷周圍組織器官,臨床認為其是影響直腸癌治療效果的關鍵因素[9-10]。TME于20世紀在英國被提出,應用在直腸癌治療中取得較好效果,可降低術后復發率[11]。TME兼備了內鏡、腹腔鏡和顯微技術,術中視野清晰,能夠清晰查看腫瘤和周圍組織情況,能夠降低對周圍組織的損傷[12-13],但對于肥胖或骨盆較小患者,進行TME的難度較大,且臨床研究顯示,TME容易對肛門產生影響,致使患者發生肛門功能障礙[14]。taTME與TME最大不同點在于入路方式不同,該種手術經肛門入路操作。本文結果顯示,觀察組術中出血量少于對照組,排氣時間、進食時間、首次排便時間、腸鳴音恢復時間均早于對照組,提示taTME可促進直腸癌患者康復。
臨床研究顯示,人體進行任何手術時,會導致外源性應激損傷,且有研究指出,創傷程度會影響機體免疫功能[15]。因此,臨床常采用炎癥因子作為評價應激反應程度的關鍵指標。taTME屬于微創術式,可減輕機體的應激反應程度[16]。CRP是常見炎癥因子指標,在機體受到創傷后,其水平明顯升高,被臨床作為評價損傷敏感性的指標。IL-6是在機體發生應激反應后,介導炎癥反應的細胞因子,TNF-α參與機體炎癥、免疫反應[17-18]。本文結果顯示,觀察組術后TNF-α、IL-6、CRP均低于對照組,提示腹腔鏡聯合taTME可減輕應激反應,進而降低炎癥反應。
胃腸激素通過胰腺細胞和內分泌細胞分泌,分布在胃腸道管壁中,可調節消化道器官功能[19-20]。胃腸激素包括MOT、GAS,其中MOT可促進胃腸運動功能,GAS可刺激胃酸分泌。BFGF可增強胃腸功能,促進消化酶的分解。本文結果顯示,觀察組術后MOT、GAS、BFGF均高于對照組,提示腹腔鏡聯合taTME能夠降低對胃腸功能的影響,改善預后。分析原因在于:TME對機體產生的刺激較大,增加兒茶酚釋放,抑制GAS、MOT分泌,影響胃腸功能,而taTME對機體影響較小,減輕對機體的應激刺激,故而對胃腸功能影響較小,促進胃腸功能恢復[21-22]。同時本文結果顯示,兩組術后AMSP、ARP、RMTV均降低,但觀察組均高于對照組;觀察組并發癥發生率低于對照組,提示taTME對肛門功能影響較小,安全性較高。分析可能與taTME對自主神經影響較小有關,且該種術式能夠保護肛門括約肌,減輕對直腸的刺激,有效促進肛門功能的恢復。
綜上所述,直腸癌患者選擇taTME治療,能夠減輕炎癥反應,對肛門功能、胃腸功能影響較小,且可降低并發癥發生率。
參考文獻
[1]李林兵.腹腔鏡全直腸系膜切除術對低位直腸癌患者胃腸動力恢復及肛門功能的影響[J].中國藥物與臨床,2021,21(2):275-276.
[2]陳騰高,李麗軍,盧益芳,等.腹腔鏡全直腸系膜切除術對低位直腸癌患者血清GAS、BFGF、MOT水平及生活質量的影響[J].中國醫藥導報,2018,15(11):108-111.
[3]左蘆根,葛思堂,王迅,等.腹腔鏡直腸癌保肛根治術后低位前切除綜合征的轉歸及其影響因素分析[J].中華胃腸外科雜志,2019,22(6):573-578.
[4]吳青松,陳文局,鄭映斌.經肛門聯合腹腔鏡根治性全直腸系膜切除術治療直腸癌的可行性和安全性[J].廣西醫科大學學報,2019,36(8):1284-1287.
[5]李志彬,李闖,丁戰偉.直腸癌經肛門與腹腔鏡全直腸系膜切除術治療的可行性和安全性比較[J].中華生物醫學工程雜志,2019,25(5):641-645.
[6] JIANG C,CAI Y,TANG Y,et al.Multiple pancreas metastases from rectal cancer treated with extended resection: a case report[J].Asian Journal of Surgery,2022,45(6):1329-1330.
[7]胡凱鋒.腹腔鏡下微創手術在結直腸癌患者中應用效果及對胃腸功能影響的研究[J].山西醫藥雜志,2019,48(16):2016-2018.
[8]平小娟,張希,招瑞霞.快速康復外科理念對減孔腹腔鏡結直腸癌切除術患者術后早期康復效果的影響觀察[J].山西醫藥雜志,2020,49(16):2246-2249.
[9]張大朝,陳遠光,胡明,等.腹腔鏡輔助經肛全直腸系膜切除術治療直腸癌的長期療效觀察[J].中華胃腸外科雜志,2019,22(3):262-266.
[10]李智永,尚卿,杜太平.經肛拖出式全腹腔鏡直腸前切除術與腹腔鏡直腸前切除術治療中低位直腸癌療效比較[J].新鄉醫學院學報,2019,36(4):376-378.
[11]陳傳奇,韓冬,趙志浩,等.腹腔鏡下右半結腸根治性切除術對結腸癌患者胃腸功能、復發轉移及生存情況的影響[J].癌癥進展,2023,21(2):218-220,224.
[12] HAAPAMKI M M,MATTHIESSEN P,RUTEGRD M,et al.
Defunctioning stomas may reduce chances of a stoma-free outcome after anterior resection for rectal cancer[J].Colorectal Disease,2021,23(11):2859-2869.
[13]高源澤,呂超,黃越海.經肛拖出式腹腔鏡直腸癌前切除術對低位直腸癌患者胃腸動力改變及預后的影響[J].國際外科學雜志,2021,48(8):547-553.
[14]焦宏博,張敏,劉瑤,等.腹腔鏡輔助經肛門全直腸系膜切除術(Ta-TME術)治療低位直腸癌的臨床效果及并發癥觀察[J].貴州醫藥,2021,45(12):1873-1874.
[15]楊丹,李麗,邵麗.腹腔鏡下系統保留盆腔自主神經的直腸癌根治術的近期療效及對患者術后排尿、胃腸功能影響[J].實用癌癥雜志,2020,35(5):819-824.
[16] VOGEL I,VAUGHAN-SHAW P G,GASH K,et al.Improving the time to ileostomy closure following an anterior resection for rectal cancer in the UK[J].Colorectal Disease,2022,24(1):120-127.
[17]吳勝偉,吳曉翔,王志偉.保留盆腔自主神經的腹腔鏡全直腸系膜切除術對女性直腸癌患者術后復發及排尿和性生活質量的影響[J].新鄉醫學院學報,2022,39(6):519-522.
[18]陳崗,張俊霞,鄧立琴,等.充氣加溫毯對腹腔鏡結直腸癌根治性切除術老年患者術后恢復質量和認知恢復的影響[J].中華老年醫學雜志,2021,40(10):1299-1303.
[19]陳小保,梅天明,魏俊,等.腹腔鏡下低位前切除術中保留左結腸動脈對直腸癌患者療效及預后的影響[J].河北醫學,2023,29(2):302-306.
[20]寇耀,楊寧波,張劉平,等.腹腔鏡輔助Miles術與Dixon術治療老年低位直腸癌患者的療效及不良反應[J].癌癥進展,2019,17(23):2803-2806.
[21]杜嫣妘,李冰,賀東黎,等.內鏡下全層切除術聯合新輔助放化療治療局部進展期低位直腸癌1例(含視頻)[J].中華消化內鏡雜志,2023,40(2):146-148.
[22] LU Z,CHEN H,ZHANG M,et al.Safety and survival outcomes of transanal natural orifice specimen extraction using prolapsing technique for patients with middle-to low-rectal cancer[J].Chinese Journal of Cancer Research,2020,32(5):124-134.
(收稿日期:2023-09-06) (本文編輯:陳韻)

