復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量的影響因素及護(hù)理對策
謝桂麗 巴南南 杜幸幸
1鄭州大學(xué)第一附屬醫(yī)院眼一科,鄭州 450000;2鄭州大學(xué)第一附屬醫(yī)院大血管外科/腔內(nèi)血管外科,鄭州 450000
復(fù)雜性視網(wǎng)膜脫離是指伴增殖性玻璃體視網(wǎng)膜病變的孔源性視網(wǎng)膜脫離、眼球外傷所致的視網(wǎng)膜脫離或糖尿病視網(wǎng)膜病變合并牽拉性視網(wǎng)膜脫離等,若不及時(shí)進(jìn)行治療,可導(dǎo)致眼球萎縮甚至視力喪失〔1-2〕。目前,玻璃體切割術(shù)是視網(wǎng)膜脫離的主要治療手段,同時(shí)可聯(lián)合硅油填充術(shù)等避免多次手術(shù)對患者眼內(nèi)結(jié)構(gòu)的創(chuàng)傷,以最大限度恢復(fù)患眼視功能〔3-4〕。但出于對視力損害、手術(shù)失敗等的擔(dān)憂,患者存在較大心理壓力〔5〕。同時(shí),患者術(shù)后需長期保持俯臥位休息,但長時(shí)間保持俯臥位會導(dǎo)致頭暈、胸悶、頸肩部酸脹、腰背部疼痛、失眠等不適癥狀,還可增加眼壓升高、眼瞼水腫及視網(wǎng)膜再脫離等并發(fā)癥的發(fā)生風(fēng)險(xiǎn)〔6-7〕。此外,即使患者術(shù)后視網(wǎng)膜解剖復(fù)位成功,視功能仍會受到一定損傷,導(dǎo)致患者術(shù)后生存質(zhì)量嚴(yán)重下降〔8〕。本研究選取行玻璃體切割術(shù)的復(fù)雜性視網(wǎng)膜脫離患者為研究對象,對其術(shù)后視功能相關(guān)生存質(zhì)量的影響因素進(jìn)行調(diào)查,探討相應(yīng)護(hù)理對策。
1 對象與方法
1.1 研究對象
采用便利抽樣法選取2018年3月至2019年4月期間鄭州大學(xué)第一附屬醫(yī)院收治的復(fù)雜性視網(wǎng)膜脫離患者90例作為研究對象。納入標(biāo)準(zhǔn):①年齡≥18歲;②經(jīng)間接檢眼鏡及B型超聲檢查確診為復(fù)雜性視網(wǎng)膜脫離,行玻璃體切割術(shù);③溝通意愿良好,具備一定語言交流能力;④自愿參與本次研究,并簽署知情同意書。排除標(biāo)準(zhǔn):①伴有嚴(yán)重心、肝、腎等臟器功能障礙或凝血功能障礙的患者;②伴有精神障礙或認(rèn)知功能障礙的患者;③伴有其他眼部疾病的患者。
1.2 方法
1.2.1基本資料調(diào)查 查閱相關(guān)文獻(xiàn)內(nèi)容自行設(shè)計(jì)基本資料調(diào)查問卷收集患者的基本資料,包含性別、年齡、婚姻狀況、文化程度、職業(yè)、平均月收入、視網(wǎng)膜脫離類型、是否累及黃斑區(qū)、是否高度近視、手術(shù)等待時(shí)間、手術(shù)方式、術(shù)后俯臥位時(shí)間及有無增生性視網(wǎng)膜玻璃體病變(PVR)等。
1.2.2視功能相關(guān)生存質(zhì)量量表(NEI-VFQ-25)〔9〕該量表包含12個維度,分別為整體健康狀況、總體視力、眼球痛感、近距離活動、遠(yuǎn)距離活動、社會功能、精神心理健康、依賴程度、社會角色限制、色覺、周邊視力及駕駛/騎行維度,共25個條目,各條目按照回答分別計(jì)100分、75分、50分、25分及0分,各維度得分為相應(yīng)條目得分之和,得分越高表明該維度情況越好,量表總分越高表明視功能相關(guān)生存質(zhì)量越高。
1.2.3貝克抑郁自評量表(BDI-II-C)〔10〕該量表由21組陳述句組成,每組包含4個選項(xiàng),采用0~3級評分標(biāo)準(zhǔn),由受試者根據(jù)近2 w的實(shí)際感覺,選擇最符合情況的選項(xiàng),總分范圍0~63分,得分越高表明抑郁程度越嚴(yán)重,其中0~13分為無抑郁,14~19分為輕度抑郁,20~28分為中度抑郁,≥29分為重度抑郁。
1.3 統(tǒng)計(jì)學(xué)方法
選用SPSS 22.0統(tǒng)計(jì)軟件進(jìn)行數(shù)據(jù)分析,計(jì)數(shù)資料行獨(dú)立樣本χ2檢驗(yàn)。對影響復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量的相關(guān)因素進(jìn)行單因素分析,對單因素分析中(P<0.05)的相關(guān)影響因素進(jìn)行多元線性回歸分析,檢驗(yàn)水準(zhǔn)α=0.05。
2 結(jié)果
2.1 復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量現(xiàn)狀
本研究調(diào)查結(jié)果顯示,90例視復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量總分平均(69.51±10.72)分,其中整體健康狀況維度平均(74.51±15.84)分、總體視力維度平均(51.23±17.69)分、眼球痛感維度平均(63.76±13.27)分、近距離活動維度平均(65.98±16.49)分、遠(yuǎn)距離活動平均(61.25±16.75)分、社會功能維度平均(81.34±16.58)分、精神心理健康維度平均(77.52±13.77)分、依賴程度維度平均(50.37±12.41)分、社會角色限制維度平均(53.24±16.63)分、色覺維度平均(77.93±15.86)分、周邊視力維度平均平均(66.58±15.14)分、駕駛/騎行維度平均(62.34±15.87)分,見表1。
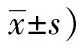
表1 視網(wǎng)膜脫離玻璃體切割術(shù)患者術(shù)后舒適度現(xiàn)狀(分,
2.2 復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量的單因素分析
對復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量的單因素分析結(jié)果顯示,性別、年齡、文化程度、職業(yè)、視網(wǎng)膜脫離類型、累及黃斑、合并玻璃體積血、高度近視、手術(shù)等待時(shí)間、術(shù)后俯臥位時(shí)間、PVR及抑郁狀態(tài)是影響復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量的相關(guān)因素(P<0.05),見表2。

表2 復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量的單因素分析(分,
2.3 復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量的多元線性回歸分析
將影響復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量的相關(guān)因素放入多元線性回歸方程,分析結(jié)果顯示:累及黃斑區(qū)、術(shù)后俯臥位時(shí)間、PVR及抑郁狀態(tài)是影響復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量的獨(dú)立因素(P<0.05),見表3。

表3 復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量的多因素分析
3 討論
3.1 復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量現(xiàn)狀
生活質(zhì)量又稱為生存質(zhì)量,主要是指患者對個體生活和環(huán)境的自我主觀評價(jià),又或是患者對自身疾病和相關(guān)治療給自身心理、軀體、社會地位等方面帶來的影響所產(chǎn)生的主觀體驗(yàn)和認(rèn)知。健康的生存質(zhì)量是評價(jià)癥狀性疾病患者治療結(jié)局的重要指標(biāo)之一,通過調(diào)查生活質(zhì)量,可以充分掌握疾病對患者帶來的軀體不適以及對生活帶來的影響,從而為疾病的治療和護(hù)理進(jìn)行及時(shí)調(diào)整和指導(dǎo)。本研究調(diào)查結(jié)果顯示,90例復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量總分平均(69.51±10.72)分,其中依賴程度維度平均(50.37±12.41)分、社會角色限制維度平均(53.24±16.63)分、總體視力維度平均(51.23±17.69)分等維度得分最低,可見患者術(shù)后生存質(zhì)量仍有待提高。分析其原因可能為:復(fù)雜性視網(wǎng)膜脫離患者由于術(shù)前受到疾病癥狀、治療周期的困擾,而存在巨大的心理壓力,進(jìn)而引發(fā)情緒和情感障礙。加上術(shù)后回歸家庭或社會后的生活中患者部分軀體活動功能與視力將受到限制,導(dǎo)致生活與社會職能降低,致使患者生活滿意度和生活質(zhì)量明顯下降。有學(xué)者指出,復(fù)雜性視網(wǎng)膜脫離患者術(shù)后生活質(zhì)量除受到疾病自身特點(diǎn)與手術(shù)限制以外,患者的社會、心理活動、文化等客觀因素均會對其生活質(zhì)量產(chǎn)生直接或間接的影響〔11〕。可見,臨床應(yīng)對復(fù)雜性視網(wǎng)膜脫離患者術(shù)后生活質(zhì)量進(jìn)行動態(tài)性評估,并及時(shí)分析其相關(guān)影響因素,做到正確處理、持續(xù)護(hù)理、延續(xù)性隨訪工作,來改善患者的生活質(zhì)量,提高患者術(shù)后滿意度。
3.2 復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量相關(guān)因素分析
①累及黃斑區(qū):本研究結(jié)果顯示,累及黃斑區(qū)的復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量更低。考慮原因可能為:黃斑區(qū)是視力最敏感的區(qū)域,任何累及黃斑區(qū)的病變都會引起中心視力的下降,黃斑區(qū)視網(wǎng)膜脫離患者解剖復(fù)位率往往低于未累及黃斑區(qū)的患者,同時(shí)黃斑區(qū)視網(wǎng)膜脫離患者多有眼外傷、高度近視等病史,術(shù)后也容易長期存在低視力、色覺異常及視物變形等問題,因而導(dǎo)致患者術(shù)后視功能相關(guān)生存質(zhì)量相對較低〔12〕。②術(shù)后俯臥位時(shí)間:本研究結(jié)果顯示,術(shù)后俯臥位越長的復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量越高。考慮原因可能為:視網(wǎng)膜脫離患者術(shù)后需長期保持俯臥位,使裂孔處于最高位,從而使脫離的視網(wǎng)膜達(dá)到解剖復(fù)位,患者若術(shù)后保持體位時(shí)間不足或不配合,會直接影響手術(shù)效果,甚至增加角膜變性、繼發(fā)性青光眼及視網(wǎng)膜再次脫離等的發(fā)生率〔13-14〕;但長期保持俯臥位會引起、肌肉酸痛、胸悶、呼吸不暢、失眠等不適癥狀,會給患者帶來較大身心負(fù)擔(dān),影響其生存質(zhì)量。③ PVR:本研究結(jié)果顯示,未出現(xiàn)PVR的復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量更高。考慮原因可能為:增生性視網(wǎng)膜玻璃體病變是指孔源性視網(wǎng)膜脫離復(fù)位術(shù)后視網(wǎng)膜表面和玻璃體后面廣泛纖維增殖膜收縮、牽拉而引起的再次視網(wǎng)膜脫離,是常見術(shù)后并發(fā)癥之一,其會嚴(yán)重影響患者術(shù)后視力恢復(fù),從而影響患者術(shù)后視功能相關(guān)生存質(zhì)量〔15〕。④抑郁狀態(tài):本研究結(jié)果顯示,抑郁狀態(tài)越嚴(yán)重的復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量越低。考慮原因可能為:一方面,復(fù)雜性視網(wǎng)膜脫離患者視功能嚴(yán)重受損,對工作及日常生活造成嚴(yán)重影響,來院就診時(shí)被告知其是迅速進(jìn)展的致盲性疾病,患者出于對疾病的恐懼〔16〕,容易出現(xiàn)抑郁情緒,隨著病程的延長,抑郁程度逐漸加重,對患者的生存質(zhì)量造成不利影響;另一方面,患者對疾病與治療缺乏認(rèn)知,術(shù)后長期保持臥床或治療效果達(dá)不到預(yù)期時(shí),容易出現(xiàn)焦慮、恐慌等負(fù)性情緒,進(jìn)一步導(dǎo)致或加重其抑郁程度,因而其術(shù)后視功能相關(guān)生存質(zhì)量更低〔17〕。
3.3 護(hù)理對策
根據(jù)以上研究結(jié)果,制定以下護(hù)理對策:①患者入院后通過視頻、PPT、宣傳手冊等形式詳細(xì)講解復(fù)雜型視網(wǎng)膜脫離及手術(shù)相關(guān)知識,使患者及其家屬對疾病與治療形成正確認(rèn)知與預(yù)期,告知患者手術(shù)的目的是使脫離的視網(wǎng)膜復(fù)位,而不是使視力恢復(fù)至比患病前更好的水平,引導(dǎo)患者調(diào)整好心態(tài)。②術(shù)前及時(shí)評估患者心理狀況,引導(dǎo)患者表達(dá)自身真實(shí)感受,識別患者存在的心理問題,積極采取心理干預(yù)措施,并取得患者家屬的支持與配合,告知家屬患者可能出現(xiàn)的情緒波動及應(yīng)對技巧。③強(qiáng)調(diào)嚴(yán)格遵醫(yī)囑保持特殊體位的目的與重要性,術(shù)前指導(dǎo)患者進(jìn)行體位聯(lián)系,確保患者掌握正確姿勢,并采取俯臥位、低頭作為、夜間向健側(cè)眼側(cè)臥臉朝下等體位交替執(zhí)行,輔以頭墊、軟枕及靠墊等緩解不同受壓部位的壓力,并指導(dǎo)家屬定時(shí)對患者肩、頸、背部等肌肉進(jìn)行按摩與熱敷,以緩解肌肉緊張及酸痛感。④積極與患者保持有效溝通交流,鼓勵患者傾訴內(nèi)心不安與苦悶,通過拍背、撫肩等動作拉近與患者之間的距離,并加強(qiáng)對患者視覺、聽覺及觸覺的刺激。⑤密切觀察患者術(shù)后疼痛、眼部不適及負(fù)性情緒等癥狀,通過音樂療法、深呼吸訓(xùn)練及肌肉放松訓(xùn)練等方式引導(dǎo)患者調(diào)整身心狀態(tài),對于睡眠質(zhì)量下降、失眠等患者,通過睡前熱水泡腳、按摩、飲用熱牛奶及播放輕音樂等方式輔助入睡。⑥根據(jù)患者情況不同進(jìn)行分級管理,對視功能需求較高、不適癥狀與并發(fā)癥較為嚴(yán)重的患者予以重點(diǎn)關(guān)注,并根據(jù)患者實(shí)際情況制定個體化干預(yù)方案。⑦取得患者家屬的支持與配合,指導(dǎo)家屬鼓勵、幫助及督促患者嚴(yán)格執(zhí)行醫(yī)囑,如多與患者溝通、督促患者保持俯臥位休息、幫助患者進(jìn)行按摩與轉(zhuǎn)換體位及通過肢體撫觸安撫患者等。⑧患者出院后定期通過電話、微信等形式進(jìn)行隨訪,了解患者視功能恢復(fù)情況,對患者的配合、努力及時(shí)加以肯定與贊賞,對患者存在的錯誤認(rèn)知與行為及時(shí)予以糾正,并了解患者對自身恢復(fù)恢復(fù)情況的認(rèn)知,強(qiáng)調(diào)手術(shù)并不能改善視力水平,以免患者因自身期望值未滿足而出現(xiàn)心理問題。
綜上所述,累及黃斑區(qū)、術(shù)后俯臥位時(shí)間、PVR及抑郁狀態(tài)是影響復(fù)雜性視網(wǎng)膜脫離患者術(shù)后視功能相關(guān)生存質(zhì)量的獨(dú)立因素;提示醫(yī)護(hù)人員應(yīng)針對以上危險(xiǎn)因素,制定相應(yīng)護(hù)理對策,以提升患者術(shù)后視功能相關(guān)生存質(zhì)量。
利益沖突所有作者均聲明不存在利益沖突
- 國際護(hù)理學(xué)雜志的其它文章
- 基于勝任力的手術(shù)室低年資護(hù)士臨床培訓(xùn)模式構(gòu)建及實(shí)施效果
- 規(guī)范培訓(xùn)對提升低年資助產(chǎn)士護(hù)理水平及應(yīng)急能力的效果
- 基于結(jié)構(gòu)-過程-結(jié)果理論的系統(tǒng)化質(zhì)量管理在口腔科護(hù)理帶教中的應(yīng)用
- 急性心肌梗死介入術(shù)治療后再發(fā)的危險(xiǎn)因素及護(hù)理預(yù)防措施
- 神經(jīng)外科手術(shù)患者術(shù)中獲得性壓力性損傷原因分析及對策
- 九宮格思維模型在介入手術(shù)室護(hù)理質(zhì)量中的應(yīng)用效果

