說話瓣膜并賦能呼吸康復訓練在氣管切開患者拔管中的應用分析
陳輝
【摘要】 目的 研究說話瓣膜并賦能呼吸訓練在氣管切開患者拔管中的應用價值。方法 將2020年3月—2022年5月贛州市南康區第一人民醫院收治的94例行氣管切開術患者納入研究,隨機分為對照組和觀察組,各47例。對照組患者在達到試堵管指征后進行呼吸訓練,至達到拔管指征并拔管,觀察組在對照組治療基礎上加用說話瓣膜干預,比較2組患者干預前和干預15 d后半定量咳嗽強度評分(semiquantitative cough strength score,SCSS)、吞咽功能評分和臨床肺部感染評分(clinical pulmonary
infection score,CPIS),以及拔管后3 d的呼吸困難、血氧飽和度、重新置管情況并記錄并發癥發生率。結果 干預前,2組患者SCSS評分、吞咽功能評分和CPIS評分比較,差異無統計學意義(P>0.05);干預15 d后,觀察組SCSS評分和吞咽評分顯著高于對照組(P<0.05),CPIS評分顯著低于對照組(P<0.05)。觀察組患者呼吸困難發生例數顯著少于對照組(P<0.05),氣切套管帶管時間顯著短于對照組(P<0.05),血氧飽和度顯著高于對照組(P<0.05),2組患者重新置管比例比較,差異無統計學意義(P>0.05)。2組患者干預期間并發癥的發生率比較,差異無統計學意義(P>0.05)。結論 說話瓣膜并賦能呼吸康復訓練能有效改善氣管切開患者SCSS、吞咽功能和CPIS評分,縮短氣切套管帶管時間,減少呼吸困難的情況發生,提高患者拔管后的血氧飽和度水平,且干預過程安全,值得臨床借鑒。
【關鍵詞】 氣管切開;拔管;說話瓣膜;賦能呼吸康復訓練
文章編號:1672-1721(2024)15-0023-03? ? ?文獻標志碼:A? ? ?中國圖書分類號:R473.5
氣管切開術是重癥醫學科常用的開通氣管術式,患者多由于原發病導致呼吸困難甚至呼吸衰竭,需要呼吸機支持治療。患者氣管切開后,病原菌容易從切口入侵呼吸道,導致肺部感染、分泌物增加等,造成患者延遲拔管或重新置管,增加了患者住院時間和經濟負擔,也可能導致患者出現一系列呼吸機相關并發癥,嚴重時可致死亡[1]。說話瓣膜是近年來研發出的一種單向語音閥,可在患者呼氣時引導氣流通過聲帶向上移動,一定程度上幫助氣管切開患者恢復語音功能,同時具有減少分泌物、改善呼吸功能等作用[2]。賦能呼吸康復訓練能提高患者呼吸相關肌肉的功能,從而改善呼吸功能并減少氣管內分泌物。本研究將說話瓣膜聯合賦能呼吸康復訓練應用于氣管切開試堵管患者中,探究該方式在幫助患者拔管中的應用效果,報告如下。
1 資料與方法
1.1 一般資料
將2020年3月—2022年5月贛州市南康區第一人民醫院重癥醫學科收治的94例氣管切開術患者納入研究,按隨機數字表法分為對照組和觀察組,各47例。對照組男性23例,女性24例;年齡29~55歲,平均(44.31±8.95)歲;格拉斯哥昏迷量表評分(Glasgow coma score,GCS)8~11分,平均(10.02±1.04)分。觀察組男性25例,女性22例;年齡31~58歲,平均(43.76±8.22)歲;GCS評分8~12分,平均(10.12±1.24)分。2組患者一般資料對比,差異無統計學意義(P>0.05),具可比性。本研究經醫院醫學倫理委員會審批,患者及其家屬知情并簽署知情同意書。
納入標準:因病情需要于贛州市南康區第一人民醫院重癥醫學科行氣管切開患者,且使用套管為可沖洗氣切套管;年齡>20歲;無語言功能障礙;意識清晰,能有效配合治療。
排除標準:肺功能受損嚴重患者;肺部存有中度及以上不可逆性病變的患者;既往吞咽功能不全患者;伴
有精神疾病的患者。
1.2 方法
2組患者氣管切開后均采用常規對癥治療,包括營養支持、霧化吸入、藥物治療等,患者達到試堵管指征后,對照組采用賦能呼吸康復訓練干預,觀察組在對照組治療的基礎上加用說話瓣膜干預,2組均干預至達到拔管指征,對照組先堵管再拔管,觀察組達到拔管指征后直接拔管,具體操作及評估指征如下。
試堵管指征。(1)患者呼吸功能恢復良好,且意識恢復;(2)能自主呼吸,血氧飽和度超過90%;(3)若患者存在肺部感染,需感染情況得到穩定控制;(4)吞咽功能部分恢復,洼田飲水試驗結果在4級以上。
拔管指征。(1)患者呼吸肌功能恢復、吞咽反射恢復、咳嗽反射恢復;(2)意識清晰,原發病得到有效控制,且能穩定自主呼吸;(3)肺功能有效改善,動脈血氧分
壓(arterial partial pressure of oxygen,PaO2)>60 mmHg
(1 mmHg=0.133 kPa),二氧化碳分壓(partial pressure of carbon dioxide,PaCO2)<50 mmHg;(4)影像學檢查肺部無感染,且臨床無明顯上呼吸道感染癥狀;(5)喉頭無水腫,且套管遠端無肉芽增生及瘢痕組織導致的氣管狹窄。
賦能呼吸康復訓練。(1)腹式呼吸。患者取仰臥位,吸氣時保持胸部不動,最大程度向外擴張腹部,呼氣時腹部內收,向脊柱方向收緊,15 s/次,10 min/d。(2)縮唇呼吸。先用鼻子吸氣,后嘴唇保持縮緊并緩慢吐氣,呼氣與吸氣時間比約為4∶1,10 min/d。(3)三球呼吸訓練器訓練。患者取坐位,咬住訓練器吸嘴,用力吸氣后從嘴巴吐氣,將訓練器中小球吹起,10 min/d。
說話瓣膜干預。患者取半臥位,依次清除氣切套管內、口腔內和聲門下分泌物,緩慢完全地放出氣囊內氣體,確保患者呼吸道暢通。使用Passy-Muir說話瓣膜(美國Passy-Muir公司)時,由操作者左手固定患者氣切套管,右手將說話瓣膜置入套管入口處,順時針輕輕旋轉,置入完畢后囑患者發聲,操作者感知聲門上氣流大小,并確認患者是否舒適。首次佩戴時間為30 min以內,次日起逐漸增加佩戴時間,一周后如果患者無特殊不適則可以在睡眠時間外長時間佩戴,且佩戴前2 h停止鼻飼或進食,使用過程中要密切關注患者呼吸、脈搏等指標,優先保證患者呼吸通暢。
1.3 觀察指標
1.3.1 干預前后SCSS、吞咽功能和CPIS評分
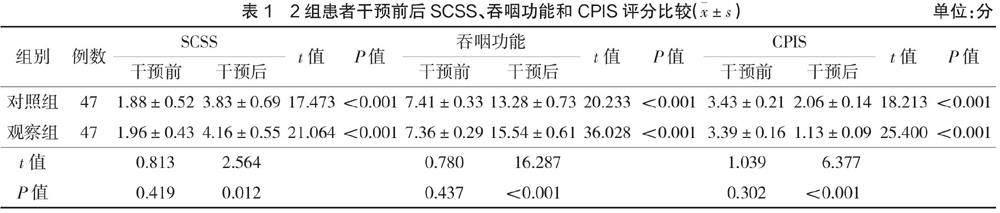
于干預前和干預15 d后比較2組患者的SCSS、吞咽功能和CPIS評分,其中SCSS評分為0~5分,分值越高表示患者咳嗽反射越強。吞咽功能評分包括吞咽(0~1分)、嘔吐反射(2~6分)和運動功能(5~10分)3項內容,最高17分,分值越高表示患者的吞咽功能越好。CPIS評分為0~12分,分值越高表示患者肺部感染越嚴重。
1.3.2 拔管后3 d內相關指標
于干預后1~3 d記錄并比較2組患者呼吸困難情況、血氧飽和度情況、重新置管情況,記錄患者氣切套管帶管總時間。
1.3.3 并發癥發生率
記錄2組患者出院前并發癥發生率,包括縱隔氣腫、氣食管瘺、肺部感染和切口感染。
1.4 統計學方法
采用SPSS 24.0統計學軟件分析數據,計量資料以x±s表示,行t檢驗,計數資料以百分比表示,行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 2組患者干預前后功能評分對比
干預前,2組患者SCSS、吞咽功能和CPIS評分比較,差異無統計學意義(P>0.05);干預15 d后,2組患者SCSS評分和吞咽評分均顯著高于干預前,且觀察組評分高于對照組(P<0.05);2組患者CPIS評分均顯著低于干預前,且觀察組低于對照組(P<0.05),見表1。
2.2 2組患者帶管時間和拔管后3 d內血氧飽和度對比
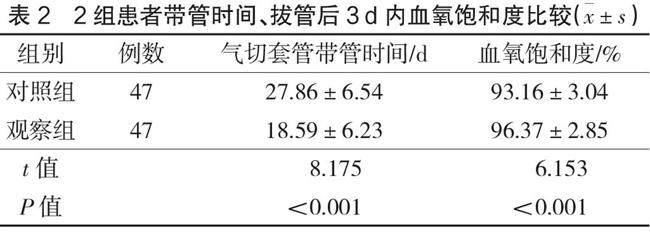
觀察組氣切套管帶管時間顯著短于對照組(P<0.05),且拔管3 d內,觀察組血氧飽和度顯著高于對照組(P<0.05),見表2。
2.3 2組患者拔管后3 d內呼吸困難和重新置管情況對比
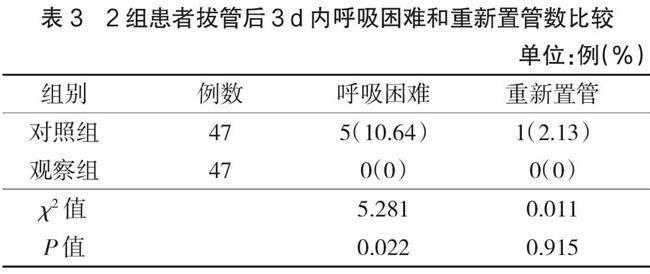
拔管3 d內,觀察組呼吸困難患者所占比例顯著低于對照組(P<0.05),2組重新置管比例比較,差異無統計學意義(P>0.05),見表3。
2.4 2組患者并發癥發生率對比
2組患者干預期間并發癥發生率比較,差異無統計學意義(P>0.05),見表4。
3 討論
重癥監護室中機械通氣是常用治療手段之一,對于病情嚴重需長時間機械通氣患者,氣管切開具有顯著優勢,可減少喉部病變,降低鎮靜要求,減小鼻竇炎發生風險,降低口腔清潔難度、護理難度和撤除呼吸機的難度,提高患者舒適度等[3]。氣管切開術也存在相應弊端,患者在撤除呼吸機后需要拔管,但由于患者氣管切開時間長,聲門功能受損嚴重,患者咳嗽能力和吞咽能力下降明顯,難以排出呼吸道內分泌物,為病原菌繁殖創造了環境,導致患者發生肺炎的概率大大提高,增加了患者死亡的風險[4]。因此,提高患者咳嗽能力、吞咽能力和減小肺部感染風險對氣切拔管患者具有重要作用。
本次研究發現,觀察組患者SCSS評分和吞咽評分均顯著高于對照組,CPIS評分顯著低于對照組(P<0.05),提示說話瓣膜并賦能呼吸康復訓練能有效改善患者的咳嗽能力和吞咽能力,減少肺部感染癥狀。分析原因,氣管切開患者由于氣流不經過上呼吸道,患者上呼吸道內感受器無法感知分泌物,咳嗽反射反饋調節能力下降甚至喪失[5]。2組患者均采用賦能呼吸康復訓練,該訓練可改善患者胸廓活動能力、肺順應性和肺通氣,減少肺殘氣量,使血氣交換更充分,維持呼吸酸堿環境穩定,從而改善患者的肺功能,提升咳嗽強度和血氧飽和度,減少呼吸道分泌物,增強分泌物的排出能力,減小肺部感染機會[6]。觀察組加用說話瓣膜,其功能是改變氣流的移動方向,患者吸氣時瓣膜打開,氣流經氣管插管進入呼吸道內;呼氣時瓣膜關閉,氣流改道經口鼻呼出,氣流中攜帶的分泌物刺激上呼吸道內感受器,重新引發患者咳嗽咳痰,減少了呼吸道內分泌物,可改善患者咳嗽功能,減小肺部感染風險。患者在氣管切開后由于咽腔壓力降低導致食管括約肌負壓降低,吞咽功能減弱。而說話瓣膜改變了患者呼氣時氣流方向,改變了聲門下氣壓,喉部閉合功能重建,提高了咽腔壓力,從而改善患者的吞咽功能。由于吞咽系統與呼吸系統共享部分解剖結構,在保護氣管方面具有協同作用,故吞咽功能改善有利于患者排出分泌物,改善氣管功能。在說話瓣膜并賦能呼吸康復訓練聯合干預下,患者咳嗽能力、吞咽能力和肺部感染情況明顯好轉。
本研究中觀察組患者呼吸困難發生例數和氣切套管帶管時間顯著低于對照組,血氧飽和度顯著高于對照組(P<0.05),但2組重新置管比例比較,差異無統計學意義(P>0.05)。由此提示,說話瓣膜并賦能呼吸康復訓練干預模式能有效縮短患者帶管時間,改善患者拔管后呼吸功能。分析原因,說話瓣膜干預后患者咳嗽能力、吞咽能力和肺部感染情況得到有效改善,患者更快達到拔管指征。患者氣管在適應氣流方向后,突然堵管改由口鼻進行呼吸,反而使患者不適應,出現呼吸困難癥狀,而應用說話瓣膜的患者已經逐步適應氣流經口鼻呼出,拔管后呼吸功能相對穩定[7]。
本次研究中2組患者干預期間并發癥的發生率比較,差異無統計學意義(P>0.05),提示說話瓣膜干預并不會增加患者氣管切開切口、肺部感染等風險。分析原因,患者佩戴說話瓣膜時,逐漸增加佩戴時間,使患者逐步適應,且過程中護理干預及時有效,保護患者呼吸功能穩定,對患者機體無明顯損傷[8]。
綜上所述,說話瓣膜并賦能呼吸康復訓練能有效改善患者SCSS、吞咽功能和CPIS評分,縮短氣切套管帶管時間,減少呼吸困難的情況,提高拔管后血氧飽和度水平,且干預過程安全,值得臨床借鑒。
參考文獻
[1] 周君桂,鄧水娟,李苑媚,等.重癥康復病房患者氣管切開狀態下呼吸訓練效果觀察[J].中國康復醫學雜志,2022,37(7):918-923.
[2] 戴益杰,邱芳暉,顧南媛,等.說話瓣膜聯合呼吸功能訓練對氣管切開患者心肺功能及拔管時間的影響[J].現代實用醫學,2022,34(10):1318-1320.
[3] 鄒玉嬋,吳釗泓,陳杏清,等.針刺配合呼吸訓練對卒中后氣管切開患者呼吸功能的影響[J].中國康復醫學雜志,2019,34(12):1470-1473.
[4] 李敏,楊芳杰,高健,等.說話瓣膜聯合高流量加溫加濕氧療在困難脫機氣管切開患者治療過程中的應用[J].中國煤炭工業醫學雜志,2021,24(2):163-166.
[5] 周惠嫦,衛小梅,張盤德,等.說話瓣膜聯合吞咽基礎訓練對重型顱腦損傷氣管切開昏迷患者吞咽功能的影響[J].中華物理醫學與康復雜志,2020,42(10):877-881.
[6] 翁薇娜,邵亞娣,樊文錦,等.說話瓣膜結合賦能呼吸訓練的拔管法在氣管切開患者中的應用研究[J].護士進修雜志,2021,36(7):636-640.
[7] 王愛英,張茜,張世禹,等.說話瓣膜在腦損傷氣管切開患者康復中的臨床應用及研究進展[J].中國醫學創新,2022,19(19):170-173.
[8] 馮鵬,何理理,范迎迎,等.氣管切開使用吞咽說話瓣膜患者的護理體會[J].中日友好醫院學報,2020,34(5):320.
(編輯:郭曉添)

