頭頸CT血管造影及NIHSS評分與急性缺血性腦卒中患者側支循環及預后的關系
鐘事宏 羅泳惠 郭盛
【摘要】 目的:探究頭頸CT血管造影(CTA)聯合美國國立衛生研究院卒中量表(NIHSS)評分與急性缺血性腦卒中(AIS)患者側支循環及預后的關系。方法:回顧性分析2019年3月—2023年7月于瑞金市中醫院診治的82例AIS患者的臨床資料,治療前均行數字減影血管造影(DSA)、CTA檢查及NIHSS評分評估。以DSA檢查結果將患者分為兩組:側支循環良好組與側支循環不良組,對比兩組CTA側支循環評分[外側裂+腦凸面側支評分系統(Maas評分)、大腦中動脈區域側支評分系統(Tan評分)]及NIHSS評分;接受靜脈溶栓治療后,依據改良Rankin量表(mRS)評分結果將患者分為預后不良組和預后良好組。分析預后不良的影響因素及CTA側支循環評分聯合NIHSS評分對預后的預測價值。結果:DSA檢查結果,82例AIS患者中側支循環良好組42例,側支循環不良組40例。側支循環不良組患者Maas評分、Tan評分均明顯低于側支循環良好組,NIHSS評分均明顯高于側支循環良好組(P<0.05)。溶栓治療后,82例AIS患者中預后不良22例,預后良好60例。單因素分析發現,預后不良組和預后良好組Maas、Tan評分及NIHSS評分比較,差異均有統計學意義(P<0.05)。多因素分析顯示Maas評分、Tan評分、NIHSS評分均為AIS患者預后不良的獨立影響因素(P<0.05)。繪制受試者操作特征(ROC)曲線分析顯示,CTA檢查(Maas評分、Tan評分)聯合NIHSS評分預測AIS患者預后的AUC(0.915)顯著高于Tan、NIHSS評分(P<0.05)。結論:頭頸CT血管造影聯合NIHSS評分能對AIS患者側支循環及預后進行有效評估,二者聯合可提高溶栓治療后預后的預測效能,可為AIS患者側支循環評估及預后預測提供可靠信息。
【關鍵詞】 頭頸CT血管造影 NIHSS評分 急性缺血性腦卒中 側支循環 預后
The Relationship of Head and Neck CT Angiography and NIHSS Score with Collateral Circulation and Prognosis of Acute Ischemic Stroke Patients/ZHONG Shihong, LUO Yonghui, GUO Sheng. //Medical Innovation of China, 2024, 21(14): 138-142
[Abstract] Objective: To investigate the relationship of head and neck CT angiography (CTA) combined with the national institutes of health stroke scale (NIHSS) score and collateral circulation and prognosis of acute ischemic stroke (AIS) patients. Method: Clinical data of 82 patients with AIS who were treated in Ruijin Hospital of Traditional Chinese Medicine from March 2019 to July 2023 were retrospectively analyzed, all patients received digital subtraction angiography (DSA), CTA and NIHSS score before treatment. Based on DSA results, the patients were grouped into good collateral circulation group and poor collateral circulation group. CTA collateral circulation scores [sylvian fissure + convex surface collateral system score (Maas score) and the collateral system score of the middle cerebral artery (Tan score)], and the NIHSS score between two groups were compared. After intravenous thrombolysis, the patients were divided into a poor prognosis group and a good prognosis group based on the modified Rankin scale (mRS) score. The influencing factors of poor prognosis and the prognostic value of CTA collateral circulation score combined with NIHSS score were analyzed. Result: The DSA examination results showed that among 82 AIS patients, there were 42 cases in the good collateral circulation group and 40 cases in the poor collateral circulation group. The Maas and Tan scores of the patients in the poor collateral circulation group were significantly lower than those in the good collateral circulation group, and the NIHSS score was significantly higher than that in the good collateral circulation group (P<0.05). After thrombolytic therapy, there were 22 patients with poor prognosis and 60 patients with good prognosis in the 82 AIS patients. Univariate analysis found that there were statistically significant differences in Maas, Tan, and NIHSS scores between the poor prognosis group and the good prognosis group (P<0.05). Multivariate analysis showed that Maas score, Tan score, and NIHSS score were all independent influencing factors for poor prognosis in AIS patients (P<0.05). The analysis of the receiver operating characteristic (ROC) curve showed that the AUC (0.915) of CTA examination (Maas score, Tan score) combined with NIHSS score in predicting the prognosis of AIS patients was significantly higher than that of Tan and NIHSS scores (P<0.05). Conclusion: The combination of head and neck CT angiography and NIHSS score can effectively evaluate the collateral circulation and prognosis of AIS patients. The combination of the two can improve the predictive efficacy of thrombolytic therapy for prognosis, and provide reliable information for collateral circulation evaluation and prognosis prediction of AIS patients.
[Key words] Head and neck CT angiography NIHSS score Acute ischemic stroke Collateral circulation Prognosis
First-author's address: Imaging Department, Ruijin Hospital of Traditional Chinese Medicine, Ruijin 342500, China
doi:10.3969/j.issn.1674-4985.2024.14.033
急性缺血性腦卒中(acute ischemic stroke,AIS)是臨床上常見的腦血管疾病,多發于老年人、生活習慣不良人群中[1-2]。由于其致殘率及病死率較高,故早期對疾病進行診斷、干預極為重要。近年研究發現,通過提升梗死范圍內腦血流量的穩定性、改善血管再灌注損傷,有助于后期神經功能的恢復[3-4]。CT血管造影(CT angiography,CTA)能在無創的情況下,清楚顯示側支循環的建立情況,臨床上常用于腦血管病的診斷和治療,目前常通過CTA側支循環評分法[外側裂+腦凸面側支評分系統(Maas評分)與大腦中動脈區域側支評分系統(Tan評分)]來評估側支循環情況[5]。美國國立衛生研究院卒中量表(national institutes of health stroke scale,NIHSS)是用于評估卒中患者神經功能缺損程度的指標,其可對側支血管是否閉塞做出預測,故可作為卒中患者側支循環及預后的重要指標[6]。本研究將頭頸CTA及NIHSS評分與AIS患者側支循環及預后的關系,為診斷與評估治療效果提供理論基礎。
1 資料與方法
1.1 一般資料
回顧性分析2019年3月—2023年7月于瑞金市中醫院診治及獲得隨訪的82例AIS患者的臨床資料,其中男45例,女37例;年齡51~78歲,平均(64.73±10.38)歲。納入標準:(1)符合文獻[7]《中國急性缺血性腦卒中診治指南2018》中的相關要求;(2)首次發病;(3)發病至入院時間≤6 h,治療前行DSA、CTA檢查,均接受溶栓治療;(4)年齡≤80歲;(5)臨床資料、隨訪資料完整。排除標準:(1)顱內腫瘤;(2)顱腦動脈畸形;(3)腎功能不全;(4)1個月內服用過激素及其他免疫抑制劑;(5)伴有肝、腎等其他臟器疾病。本研究經瑞金市中醫院醫學倫理委員會批準。
1.2 方法
1.2.1 CTA檢查 患者入院當日檢查,使用Philips 256 CTA檢查儀,參數:120 kV,300 mA,層厚0.85 mm,層間距0.45 mm,探測器寬度130 mm×0.630 mm,視窗220 mm,掃描主動脈弓至顱頂區域。根據CTA原始圖像,對病變側支血管的旺盛情況進行評分,即為Maas評分[8]。評分依據:5分為病變側支血管旺盛;4分為病變側支血管多于正常側;3分為病變側支血管與正常側旺盛程度相同;2分為病變側支血管旺盛程度少于正常側;1分為病變側支血管血管缺如。1、2分表示側支循環不良,3~5分表示側支循環良好。根據大腦中動脈供血區軟腦膜血管的充盈數進行評分,即為Tan評分[9]。Tan評分總分為0~3分,3分:側支填充達100%;2分:側支填充達50%~99%;1分:側支填充度低于50%,但不為0;無側支供血時,記為0分;0、1分表示側支循環不良,2、3分表示側支循環良好。
1.2.2 DSA檢查 患者入院當日檢查,儀器為德國Siemens公司ARTIS 1500數字減影血管造影機;患者取仰臥位,禁止吞咽、勿動,股動脈穿刺點常規消毒鋪巾,利多卡因局麻,使用Seldinger法將5F動脈鞘置入,在導絲導引下以4/5F診斷導管進行選擇性造影,取正、側、斜位等多角度攝影;造影完成后,拔出導管鞘,穿刺點壓迫20 min,腹股溝加壓包扎24 h,患者穿刺側狹窄制動8 h。DSA檢查拍攝X線圖像經數字化及減影處理[10]。大腦中動脈M1/M2段、基底動脈、頸內動脈或椎動脈顱內段(V4)存在血管閉塞為側支循環不良,未見血管閉塞或血管閉塞存在于大腦前動脈或大腦后動脈、大腦中動脈M3/M4段為側支循環良好。
1.3 觀察指標與評價標準
(1)NIHSS評分。患者入院當日使用NIHSS評估側支循環神經缺失程度,該量表總分為0~42分,包括11個評估項目,如意識問題,遵從指令的能力,面部肌力等。分值越高說明患者腦梗死病情越嚴重[11]。(2)改良Rankin量表(modified Rankin scale,mRS)評分。通過靜脈溶栓治療后,根據mRS評分結果作為預后評價標準,預后良好:0~2分,預后不良:3~6分[12]。
1.4 統計學處理
統計學軟件為SPSS 24.0。計量資料以(x±s)表示,采用t檢驗;計數資料表示為率(%),采用字2檢驗;使用logistic回歸進行多因素回歸分析;繪制受試者操作特征(ROC)曲線,評價頭頸CTA聯合NIHSS評分評估AIS患者預后的價值研究,計算并比較AUC等,AUC比較采用Z檢驗。將P<0.05為差異有統計學意義。
2 結果
2.1 DSA檢查與CTA檢查、NIHSS評分與腦血管側支循環的關系
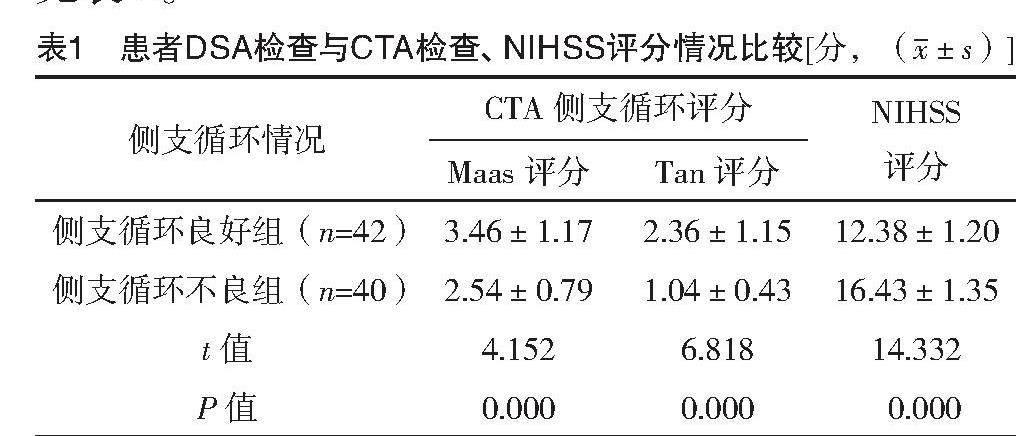
DSA檢查顯示,治療前82例患者中側支循環良好42例,側支循環不良40例;側支循環不良組Maas評分、Tan評分均明顯低于側支循環良好組,NIHSS評分明顯高于側支循環良好組(P<0.05)。見表1。
2.2 AIS患者預后的單因素分析
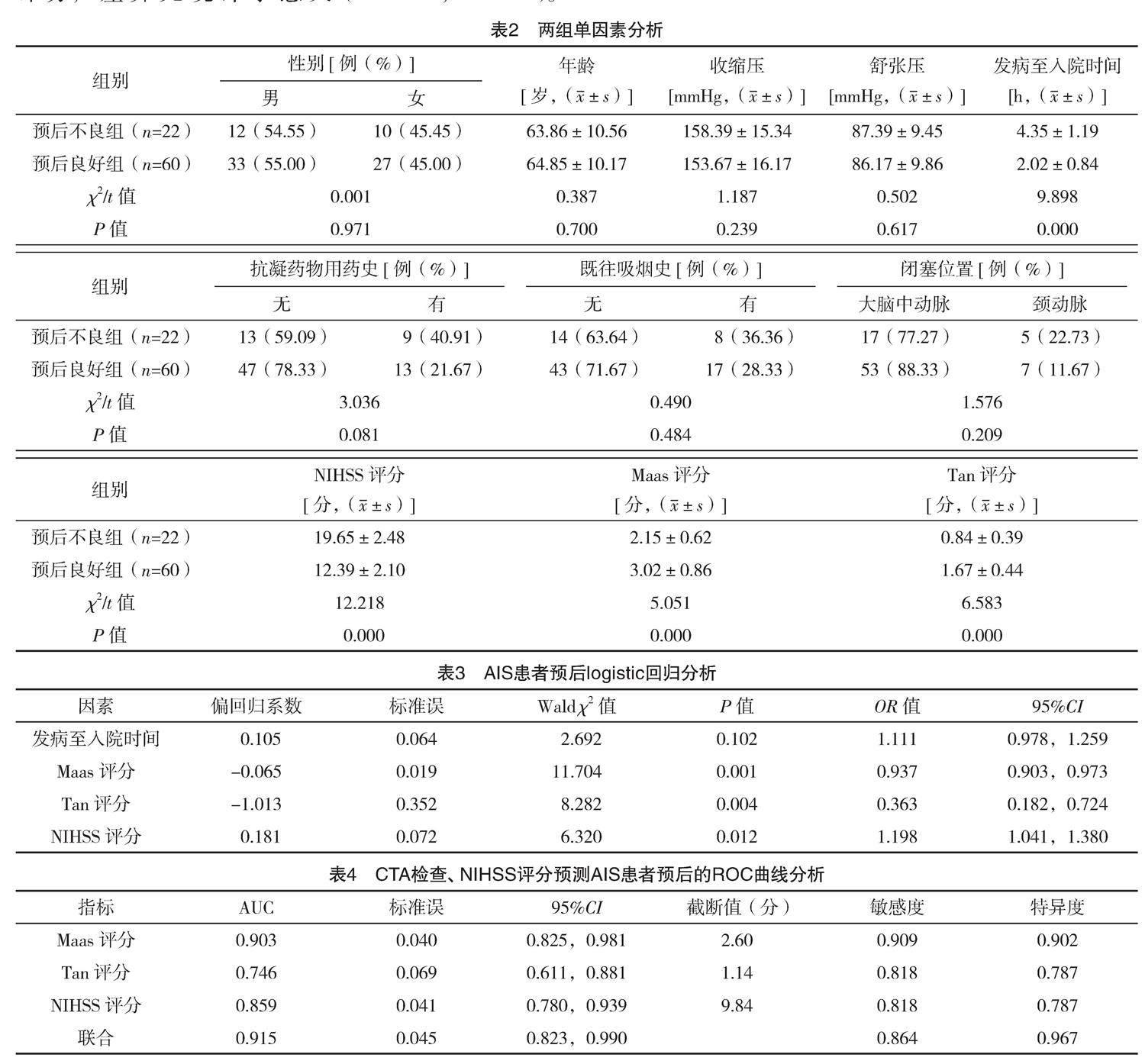
溶栓治療后,82例AIS患者中預后不良22例,預后良好60例。單因素分析顯示,兩組發病至入院時間、Maas、Tan評分及NIHSS評分比較,差異均有統計學意義(P<0.05),見表2。
2.3 預后的多因素分析
發病至入院時間、CTA檢查(Maas評分、Tan評分)、NIHSS評分為預測AIS患者預后不良的獨立影響因素(P<0.05),見表3。
2.4 CTA檢查、NIHSS評分預測AIS患者預后價值分析
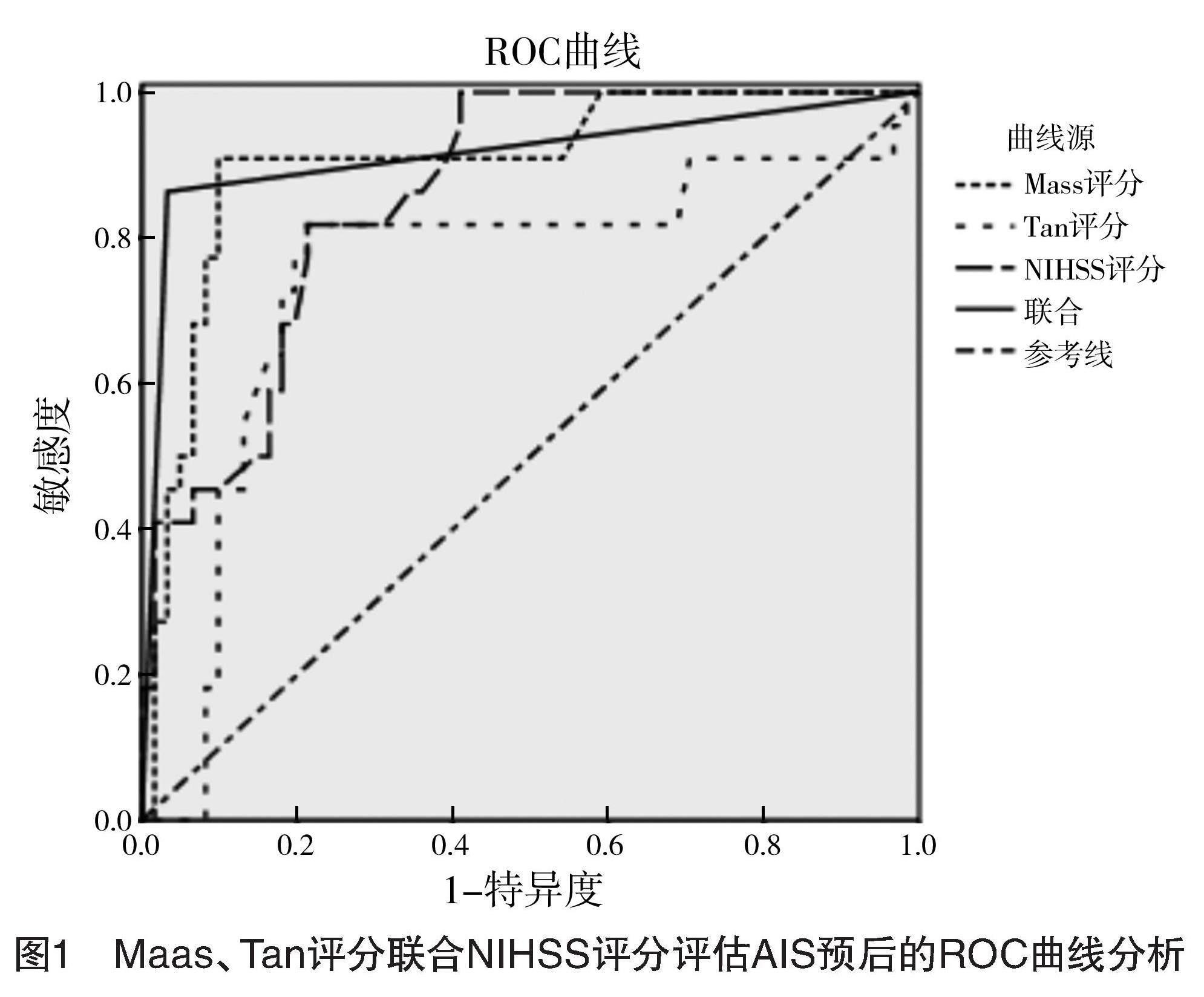
ROC曲線分析顯示Maas、Tan、NIHSS評分預測AIS患者不良預后的AUC分別為0.903、0.746、0.859,敏感度分別為0.909、0.818、0.818,特異度分別是0.902、0.787和0.787,三項評分聯合預測不良預后的AUC為0.915,顯著高于Tan、NIHSS評分(Z=3.362,3.059,P<0.05),略高于Maas評分,差異無統計學意義(Z=1.330,P>0.05)。
見表4、圖1。
3 討論
研究表明,每年死于心血管疾病的患者中,70%以上為缺血性腦血管病[13]。研究表明,側支循環堵塞情況,往往決定了腦卒中患者病情嚴重情況及預后[14]。以往常用磁共振彌散加權成像方式確定患者梗死體積,但由于其易受干擾、檢測時間長等缺點,難以被廣泛應用[15]。現臨床上多使用CTA方式觀察及呈現三維立體顱內外血管系統,其可利用無創影像學檢查技術顯示動脈粥樣硬化斑塊和鈣化程度,為血管狹窄程度做出評估。NIHSS評分可評估神經功能,評估患者病情嚴重程度和側支循環情況,繼而可預測預后。本研究發現,CTA檢查顯示不同側支循環情況的Maas評分、Tan評分、NIHSS評分比較,差異均有統計學意義(P<0.05),說明CTA聯合NIHSS評分對AIS患者側支循環有很好的評估作用,這與劉松等[16]及聶慧等[17]研究結果相似。分析原因在于Maas評分為常見的評價病變側支循環血管是否良好的重要指標,可反映發生病變的大腦半球側支循環血管旺盛情況;Tan評分是用于評估腦梗死區域側支血管供血情況,NIHSS評分是通過對患者的意識水平、視野等進行評價,可提示患者神經功能缺損程度,而神經功能缺損程度與患者血管堵塞程度密切相關。同時,對患者預后進行分析,單因素及多因素分析證實CTA檢查(Maas評分、Tan評分)、NIHSS評分均為預測AIS患者預后的獨立影響因素,可用于臨床制訂或調整干預方案。王微等[18]、張英等[19]及趙勇等[20]研究均表明NIHSS評分對急性缺血性腦卒中患者的血管閉塞情況有很好的預測作用。本研究進一步行ROC曲線分析顯示,Maas、Tan、NIHSS三項評分聯合預測預后不良的AUC顯著高于Tan、NIHSS評分(P<0.05);說明三項評分聯合可有效提高AIS患者預后預測效能,建議臨床上對CTA側支循環評分與NIHSS評分予以密切關注,以幫助臨床醫生判斷病情,及時介入治療,改善預后。
綜上所述,頭頸CTA與NIHSS評分可有效評估AIS患者側支循環情況,二者聯合預測預后價值較高。
參考文獻
[1]阮成偉,梁琰,李展展,等.多模態CT掃描成像技術對老年急性缺血性腦卒中患者側支循環及預后的評估價值[J].中國CT和MRI雜志,2023,21(1):29-31.
[2]胡佑幫,毛峰.腦CT灌注成像聯合血清miR-210水平在急性缺血性腦卒中側支循環狀態評估和預后預測中的價值[J].放射學實踐,2023,38(5):553-558.
[3]張繼偉,李亮,齊寶柱,等.腦血管側支循環建立程度預測大腦中動脈狹窄患者支架置入術后轉歸的價值[J].中華老年心腦血管病雜志,2022,24(2):124-127.
[4]余克威,張琦琪,謝鴻宇,等.豐富環境干預對缺血再灌注腦損傷后大鼠神經功能改善的血腦屏障機制研究[J].中國康復醫學雜志,2022,37(5):581-586.
[5]張蓮,王珅,龔媛媛,等.計算機斷層掃描血管造影側支循環評分對大腦中動脈閉塞致急性腦梗死患者早期神經功能惡化的預測價值[J].血管與腔內血管外科雜志,2022,8(10):1259-1264.
[6]徐聲波,吳平路,余暉,等.AIS患者CTRP1、MMP-9水平與頸動脈硬化斑塊穩定性及神經功能缺損程度的關系[J].腦與神經疾病雜志,2021,29(8):492-496.
[7]中華醫學會神經病學分會,中華醫學會神經病學分會腦血管病學組.中國急性缺血性腦卒中診治指南2018[J].中華神經科雜志,2018,51(9):666-682.
[8]任思佳,嚴高武.基于CT腦血管造影的Maas評分與急性缺血性腦卒中患者介入治療效果的相關性[J].南昌大學學報(醫學版),2022,62(3):38-41,52.
[9] TAN I Y,DEMCHUK A M,HOPYAN J,et al.CT angiography clot burden score and collateral score: correlation with clinical and radiologic outcomes in acute middle cerebral artery infarct[J].AJNR Am J Neuroradiol,2009,30(3):525-531.
[10]周思超.顱腦CT血管成像對急性缺血性腦卒中患者診斷及預后判斷的價值[J].中國CT和MRI雜志,2022,20(1):28-31.
[11]劉偉,雷雨.氯氮平聯合無抽搐電休克對精神障礙患者NIHSS評分和生活質量的影響[J].中國老年學雜志,2021,41(14):3013-3016.
[12] WANG M,RAJAN S S,JACOB A P,et al. Retrospective collection of 90-day modified Rankin scale is accurate[J].Clin Trials,2020,17(6):637-643.
[13]王友杰,張忠俊,程清濤.三維MRI血管成像與DSA對腦血管疾病患者動脈粥樣硬化狹窄程度的評估價值比較[J].中國CT和MRI雜志,2022,20(8):38-40.
[14]李宏建.24h隨訪非增強CT掃描和彌散加權成像對大血管閉塞所致急性缺血性卒中梗死模式和體積的詳細分析[J].國際腦血管病雜志,2021,29(7):502.
[15]徐海峰,陳克敏,張永利,等.磁共振彌散加權成像聯合灌注加權成像預測腫瘤樣腦梗死最終梗死體積的價值[J].實用臨床醫藥雜志,2021,25(11):4-7,38.
[16]劉松,代歡歡,許琛,等.不同CT血管造影側支循環評分對老年急性腦梗死患者再發腦梗死的預測價值[J].中華老年心腦血管病雜志,2020,22(5):506-509.
[17]聶慧,禹玲.老年急性缺血性腦卒中靜脈溶栓患者NIHSS評分與不良預后的相關性研究[J].老年醫學與保健,2021,27(5):955-958.
[18]王微,方傳勤,曹磊,等.中性粒細胞/淋巴細胞比值、NIHSS評分和側支循環Tan評分聯合預測前循環大血管閉塞性卒中患者靜脈溶栓轉歸[J].國際腦血管病雜志,2022,30(2):88-93.
[19]張英,汪樺,陸豐,等.兩種CT血管造影側支循環評分對大腦中動脈閉塞性腦卒中患者預后的評價價值研究[J].中國全科醫學,2018,21(24):2937-2942.
[20]趙勇,湯其強,許啟伍,等.NIHSS評分聯合DSA檢查對急性缺血性卒中患者側支循環及靜脈溶栓治療預后的評估價值[J].臨床神經病學雜志,2018,31(5):332-336.
(收稿日期:2023-10-12) (本文編輯:白雅茹)

