胸段脊膜瘤顯微外科手術療效分析及手術體會
鄧勇 陳錚立 郗玉珍 葉世泰 何劉權 程淦云 王樹超
【摘要】 目的 探討胸段脊膜瘤患者的手術療效及相關體會。方法 回顧性分析2017年1月—2023年11月于聯勤保障部隊第903醫院行顯微手術治療的34例患者的臨床資料,分別統計出患者年齡、腫瘤最大橫截面、腫瘤是否鈣化、二次手術與否、有無進行術后康復等基線資料,同時采用胸段日本骨科協會(JOA)評分評估患者術前、術后出院時及末次隨訪脊髓神經功能狀態;采用辛普森分級評估患者脊膜瘤切除程度并統計分析術后患者功能評分與上述因素關系。結果 相關性分析得出術后末次隨訪JOA與術后康復、二次手術、術前JOA相關(P<0.05),與年齡、腫瘤最大橫截面、腫瘤鈣化與否、辛普森分級無關(P>0.05),進一步使用線性回歸分析得出患者術后神經功能改善與術前神經功能狀態、二次手術、是否進行術后康復相關(P<0.05)。結論 現代顯微神經外科技術能顯著改善胸段脊膜瘤患者臨床癥狀,術前脊髓神經功能狀態是預后的決定性因素;同時術中完整切除腫瘤,結合后期脊髓功能康復可以使胸段脊膜瘤得到較好的預后。
【關鍵詞】 胸段脊膜瘤;神經腫瘤學;脊柱脊髓;顯微手術
【中圖分類號】 R739.42? 【文獻標志碼】 A? 【文章編號】 1672-7770(2024)03-0298-06
脊膜瘤是一種發生于椎管內的良性腫瘤,多起源于內皮細胞或纖維細胞,其發病率僅次于神經源性腫瘤,約占椎管內腫瘤的25%[13],脊膜瘤大部分位于胸段,其次位于頸段和腰段[45]。主要發生于40~70歲的女性,女性/男性約為5.8。脊膜瘤對放化療不敏感,通常需要手術完整切除腫瘤。預后滿意,復發率低。胸椎管較頸椎及腰椎而言,比較狹小,兩側有肋骨相連,手術可操作空間狹窄,術中暴露困難,手術切除難度大,故而如何完全切除胸段脊膜瘤,最大程度減少手術相關的神經功能障礙,值得總結和改進。本研究回顧性分析2017年1月—2023年11月聯勤保障部隊第903醫院收治的34例胸段脊膜瘤手術患者,旨在探討胸段脊膜瘤患者的手術療效及相關體會。現報告如下。
1 資料與方法
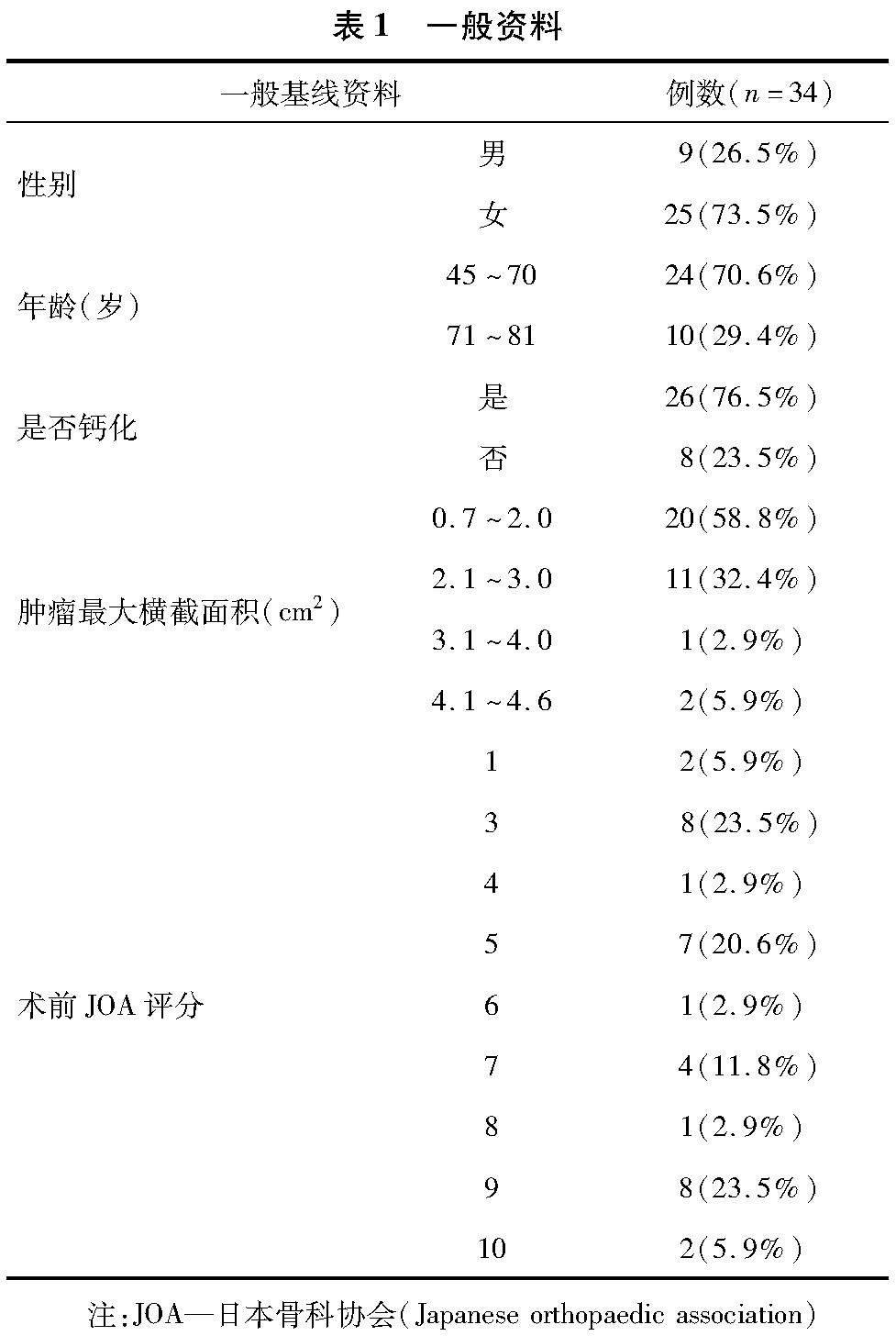
1.1 一般資料 共納入34例患者,其中男9例,女25例;年齡45~81歲,平均(64.15±8.91)歲,其中70以上者占30%。見表1。納入標準:(1)經手術切除病理證實為胸段脊膜瘤;(2)有完整的術前影像及病史、手術記錄及術前、術后脊髓功能評分;(3)所有入組病例隨訪時間超過6個月。排除標準:(1)患者在本次椎管腫瘤手術同時合并有其他神經源性腫瘤;(2)患者既往有胸椎手術病史,如椎間盤突出減壓植骨內固定術、胸椎神經鞘瘤切除術等;(3)患者有嚴重心腦血管疾病,無法耐受手術及全身麻醉。本研究完全符合《赫爾辛基宣言》原則,患方在充分知情同意下自愿行手術治療并簽字。
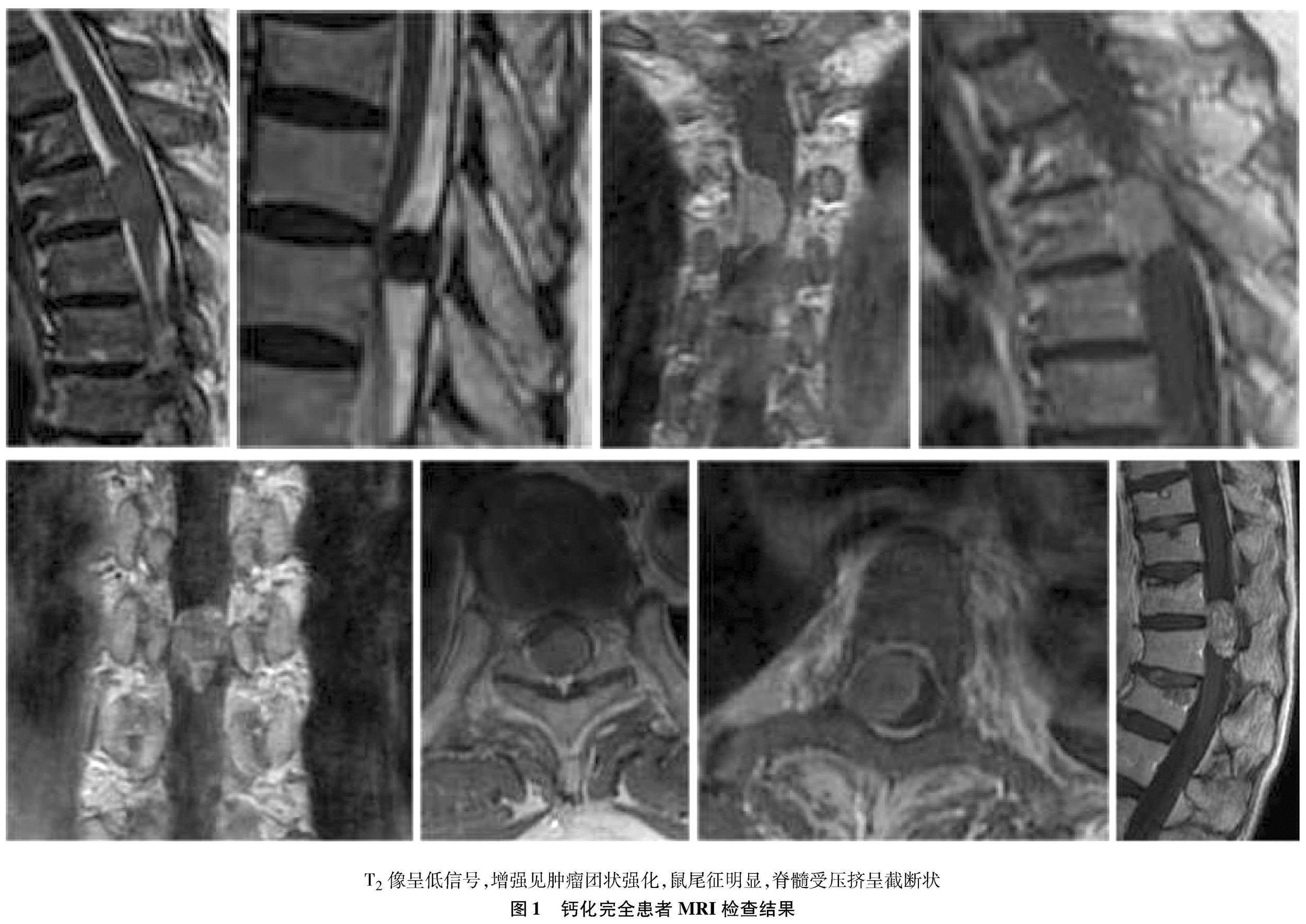
1.2 影像學資料 所有病例均行胸椎核磁共振成像(magnetic resonance imaging,MRI)平掃+增強,同時行胸椎全段計算機斷層掃描(computer tomography,CT)檢查[67]。MRI的T1像呈等信號或略低信號30例,T2像呈等信號或略低信號31例,均無囊性變,增強掃描34例呈明顯均勻強化,23例出現“硬膜尾征”;4例鈣化完全的病例T2像為低信號,增強時呈環形或團狀強化(圖1),胸椎CT可見鈣化高密度影(圖2)。6例位于硬膜內背側或背外側,鈣化部分與硬脊膜緊密,5例位于硬膜內腹側,余例位于椎管兩側面。
1.3 手術方法 全麻成功后,根據術前MRI定位,依次切開皮膚,皮膚筋膜,脊上韌帶,顯露腫瘤相對應的棘突;C形臂透視定位后,棘突剪咬除棘突,椎板咬骨鉗或銑刀移除椎板[89],暴露硬脊膜,切開硬脊膜,探查腫瘤所在部位,明確其基底部及上下極,鈣化質硬部分使用椎板咬骨鉗或磨鉆予以仔細小心分割后分塊切除。腫瘤基底部完全切除后,使用雙極電凝予以燒灼,滅活殘存腫瘤組織,嚴密縫合硬脊膜,缺損處以人工硬腦膜及生物蛋白膠以“三明治法”進行修補。
1.4 脊髓功能評分 采用改良胸椎JOA評分[10],即頸椎JOA評分減去上肢運動、感覺評分,總計11分,評估患者術前、術后出院時及末次隨訪脊髓神經功能狀態。見表2。
1.5 統計學分析 使用SPSS 26.0軟件對數據進行統計分析。定量數據以均數±標準差(x-±s)表示,首先對術后末次隨訪JOA進行相關性分析,分別以年齡、腫瘤最大橫截面、腫瘤是否鈣化、是否二次手術、有無進行術后康復、術前JOA對照相關;進一步對(術后末次隨訪JOA-術前JOA)作為因變量,術前JOA、是否二次手術,有無進行術后康復作為自變量,做多因素線性回歸分析,以P<0.05認為差異有統計學意義。
2 結 果
2.1 腫瘤切除和術后情況分析 34例患者腫瘤均完全切除,術中切除后,切除的鈣化脊膜瘤質硬,難以用手術刀切開(圖3);術后病理使用蘇木精伊紅(hematoxylin eosin,HE)染色,顯示為腦膜瘤伴鈣化,同心砂礫體遍布在腫瘤細胞中(圖4);復查影像學檢查提示椎管內腫瘤切除完全,脊柱結構穩定(圖5)。手術耗時80~300 min,平均175.5 min。術中出血量100~1 700 mL,平均479.4 mL。術后住院時間8~37 d,平均18.8 d。病理診斷為椎管內脊膜瘤伴或不伴鈣化。
2.2 術后隨訪情況分析 34例患者均獲隨訪,隨訪6~96個月,所有患者的疼痛和神經癥狀和體征均明顯改善,其中1例術后患者肢體神經功能障礙,術后復查MRI示,術區脊髓水腫明顯,考慮腫瘤減壓后脊髓水腫,出院時復查脊髓功能基本恢復至術前。1例患者出現術后復發,行二次手術治療后腫瘤切除完全。所有患者未出現切口腦脊液漏,切口不愈合等手術相關并發癥。其余患者隨訪期內未見腫瘤復發,無明顯脊柱畸形。
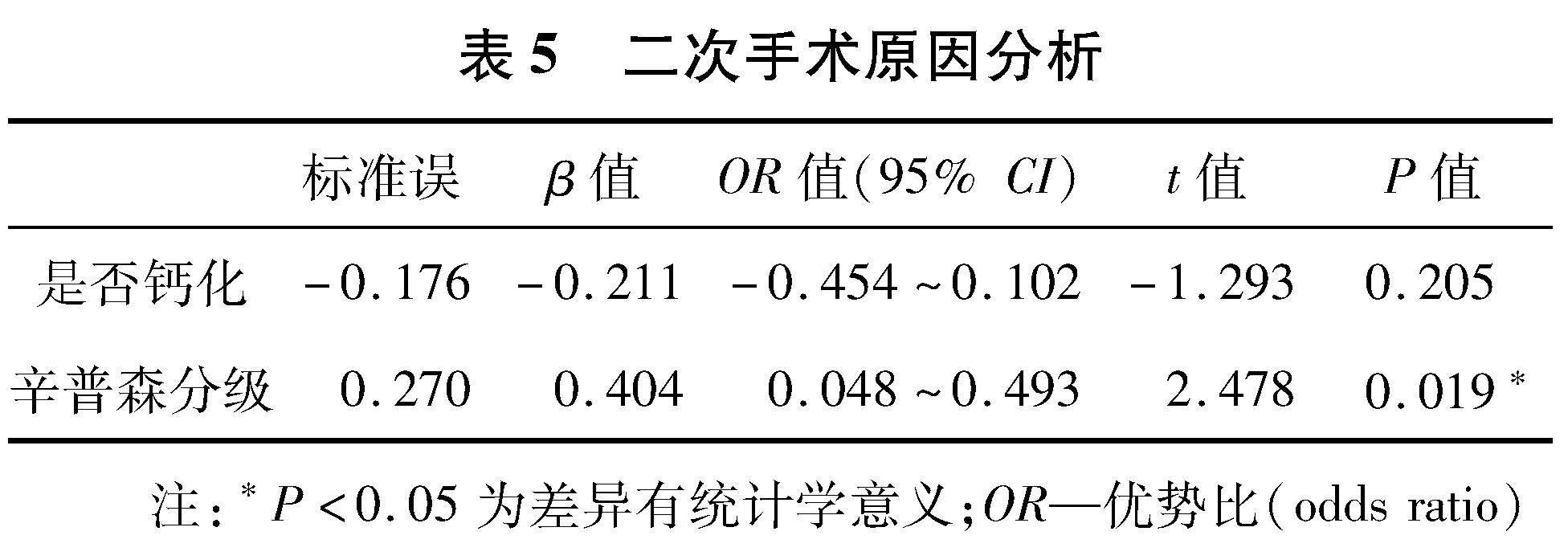
2.3 數據分析 所有患者經過手術治療,術后神經功能評分較術前均有不同程度提高,提示脊膜瘤患者手術治療效果顯著。對患者術后JOA進行相關性分析得出,術前JOA評分、是否進行術后康復及是否進行二次手術等因素與之相關(P值分別為0.010、0.029、0.029,表3);線性回歸分析得出術后JOA與是否進行術后康復、是否進行二次手術及術前JOA評分相關(表4)具有統計學意義;再次對是否進行二次手術患者原因分析中(表5),發現其與第一次手術辛普森分級相關,即腫瘤殘留可能會造成患者術后復發,進而出現二次手術可能,而與腫瘤是否鈣化無關。
3 討 論
脊膜瘤是一種較為少見的脊柱腫瘤,占所有脊柱腫瘤的比例較低,脊膜瘤最常見于胸椎,而在頸椎和腰椎部位相對較少見。患者的年齡分布較廣,但通常在成年人中較為常見,大多數患者在40~60歲之間發病,本研究中患者年齡在45~81歲。在男女之間的發病率有明顯的性別差異[11],男性和女性都有可能患病,本研究患者男女比例9∶25。胸段椎管直徑相對較小,脊髓血供相對較少,腫瘤機械性壓迫脊髓容易出現脊髓缺血,導致難以逆轉的神經功能損害。由于脊膜瘤通常表現為良性,手術是治療脊膜瘤的主要方法,它在完全切除后有良好的臨床預后。然而,脊膜瘤可能與周圍神經血管組織粘連,這種臨床表現使得手術具有挑戰性,可能導致糟糕的手術結果,如神經功能障礙加重,圍手術期并發癥更多,最常見的為腦脊液漏[1213]。
胸段脊膜瘤是蛛網膜外病變,蛛網膜是一種天然屏障,提供分離間隙,然而蛛網膜可能發生纖維化或鈣化,該間隙消失,術中難以辨別,故而脊膜瘤發生鈣化會導致完全切除可能變得困難。需要考慮的是,在鈣化的脊膜瘤中,手術策略可能與經典的脊膜瘤不同,由于腫瘤整體質地較硬,無法實現腫瘤減容[14]。在軟腦膜和腫瘤表面之間進行細致的顯微手術解剖,可以提供整體的腫瘤切除。術中應用體感和運動誘發電位的神經生理學監測,對于降低腫瘤切除過程中神經組織損傷的風險非常有用。
本研究結果顯示,患者術前神經功能狀態決定患者術后神經功能恢復程度,術中盡可能全切腫瘤,嚴密止血,避免短期內腫瘤復發行二次手術,而術后早期進行專業的脊髓功能康復,對患者的整體脊髓功能恢復起到至關重要作用。本組中,腫瘤是否鈣化對患者術后神經功能無顯著影響,這與Ruggeri等[15]的報道不同,該研究表明單因素分析顯示鈣化的程度會影響預后;這可能與病例數相對較少有關[16],同時也可能與主刀醫生手術技巧相關。本研究如果能聯合多家脊柱脊髓中心醫院,腫瘤鈣化可能成為影響患者術后脊髓功能的獨立危險因素。
脊膜瘤切除常規以先離斷腫瘤基地面,減少腫瘤出血,然后盡快行瘤內減壓,完整切除腫瘤。對于鈣化性胸段脊膜瘤的切除方法,尤其腫瘤背側已完全鈣化的患者,本研究總結出如下幾種手術方式:(1)磨鉆磨除鈣化質硬腫瘤,在充分暴露腫瘤基礎上,在腫瘤背側使用磨鉆將鈣化堅硬腫塊從正中磨斷,有空間從瘤內減壓,直到完全切除腫瘤;(2)顯微椎板咬骨鉗咬除鈣化腫瘤,在切開硬脊膜時,碰到堅硬鈣化腫塊時,先使用窄頭椎板咬骨鉗獲取一定空間后,從腫瘤正中或邊緣逐步分離鈣化部分與硬脊膜,從而達到腫瘤的完全切除;(3)超聲骨刀多用于硬組織的切除,包括骨和鈣化的軟組織,應注意避免損傷神經血管。由于其價格較高,有待于普及使用。該切除手術暴露困難,胸椎管的椎管狹窄,手術空間較狹小[1719],尤其椎管兩側有關節突關節遮擋,因脊柱穩定性問題不能進一步切除換取手術空間,顯露腫瘤時會有一定程度挑戰,此時應盡力尋找腫瘤邊界,沿邊界逐步切除腫瘤。
椎管內脊膜瘤通常與周圍的脊髓、神經根以及血管等結構密切相鄰,椎板切除范圍要大,腫瘤上下極要暴露[20]。因此,術前、術中精確定位要準。本研究采用術前MRI檢查定位,術中切開筋膜暴露棘突后C臂機再次定位,本組病例骨窗位置無一偏差。
胸椎管內脊膜瘤可能導致脊髓受到機械性壓迫,手術過程中要謹慎處理,顯微鏡下操作要輕柔,盡量減少對脊髓的牽拉。以避免進一步損傷脊髓。特別是當瘤體與脊髓粘連或浸潤時,手術切除會更加復雜和具有挑戰性。手術過程中,附近的血管可能會受到破壞,增加術中出血的風險。神經外科醫生需要小心處理血管,控制出血,確保視野清晰。
在完整切除腫瘤及臟層硬脊膜后,必須保留外側硬脊膜,進行嚴密縫合[21],生物蛋白膠水、吸收性明膠海綿或小片人工硬膜覆蓋硬脊膜缺損處,嚴密縫合椎旁肌肉群和棘上韌帶,可有效防止腦脊液漏。
胸椎管內脊膜瘤手術切除后,仍存在復發的風險,本組1例復發患者為非鈣化性脊膜瘤,可能與未能完全切除腫瘤基底相關。因此,術后的隨訪非常重要,可以及時發現和處理復發情況,包括二次手術或立體定向放射治療。本研究患者仍在跟蹤隨訪中。
4 結 論
胸椎管內脊膜瘤手術仍是治療首選,其難點在于術前精準確定病灶位置,明確腫瘤范圍及周圍重要組織,術前評估脊髓功能評分,充分告知手術風險,使用多種方法切除脊膜瘤,力爭做到完全切除腫瘤,減少術后復發的風險。對于胸段脊膜瘤術后康復同樣重要,脊髓功能嚴重障礙者,常規的做法是在術后1周左右行專業脊髓功能康復,本研究的數據表明脊髓康復效果顯著,脊髓恢復時間可以相對延長,最典型病例是脊髓截癱患者在正規康復2年后完全恢復正常,而顱腦損傷患者一般在半年康復期左右達到瓶頸,后期康復收益甚微。這些難點需要經驗豐富的神經外科醫生謹慎應對,并結合術前評估和影像學檢查,制定出最佳的手術策略。
利益沖突:所有作者均聲明不存在利益沖突。
[參 ?考 ??文 ??獻]
[1] Cao Y,Jiang YN,Liu CY,et al.Epidemiology and survival of patients with spinal meningiomas:a SEER analysis[J].Eur J Surg Oncol,2021,47(9):23402345.
[2] Setzer M,Vatter H,Marquardt G,et al.Management of spinal meningiomas:surgical results and a review of the literature[J].Neurosurg Focus,2007,23(4):E14.
[3] 金鉑,陳燕超,黃志高,等.高齡脊膜瘤患者的手術療效分析[J].中華神經外科雜志,2023,39(3):244248.
Jin B,Chen YC,Huang ZG,et al.Analysis of surgical outcomes of elderly patients with meningiomas[J].Chin J Neurosurg,2023,39(3):244248.
[4] Schaller B.Spinal meningioma:relationship between histological subtypes and surgical outcome?[J].J Neurooncol,2005,75(2):157161.
[5] Solero CL,Fornari M,Giombini S,et al.Spinal meningiomas:review of 174 operated cases[J].Neurosurgery,1989,25(2):153160.
[6] Lee JW,Lee IS,Choi KU,et al.CT and MRI findings of calcified spinal meningiomas:correlation with pathological findings[J].Skeletal Radiol,2010,39(4):345352.
[7] Deen HG,Fenton DS.Discovery of thoracic meningioma with cord compression on a screening “total body” computed topography scan[J].Spine J,2004,4(6):706708.
[8] Tian NF,Xu HZ,Wang XY,et al.Large completely calcified spinal meningioma[J].Spine J,2013,13(10):1408.
[9] 孫樞文,李育平,王曉東,等.椎管內腫瘤不同手術方式的療效觀察[J].中華顯微外科雜志,2019,42(2):183186.
Sun SW,Li YP,Wang XD,et al.Observation on the curative effect of different surgical methods for intraspinal tumors[J].Chin J Microsurg,2019,42(2):183186.
[10]Li YW,Wang HJ,Cui W,et al.Treatment of benign tumors in thoracic spinal canal by modified replanting posterior ligament complex applying piezoelectric osteotomy[J].Chin J Reparative Reconstr Surg,2019,33(8):991995.
[11]崔明超,武漢,劉太璞,等.鈣化型脊膜瘤的臨床特點及治療進展[J].中國脊柱脊髓雜志,2019,29(5):465470.
Cui MC,Wu H,Liu TP,et al.The clinical features and treatments progress of calcified spinal meningioma[J].Chin J Spine Spinal Cord,2019,29(5):465470.
[12]Alafaci C,Grasso G,Granata F,et al.Ossified spinal meningiomas:Clinical and surgical features[J].Clin Neurol Neurosurg,2016,142:9397.
[13]Freidberg SR.Removal of an ossified ventral thoracic meningioma.Case report[J].J Neurosurg,1972,37(6):728730.
[14]Hohenberger C,Gugg C,Schmidt NO,et al.Functional outcome after surgical treatment of spinal meningioma[J].J Clin Neurosci,2020,77:6266.
[15]Ruggeri AG,Fazzolari B,Colistra D,et al.Calcified spinal meningiomas[J].World Neurosurg,2017,102:406412.
[16]Alafaci C,Grasso G,Granata F,et al.Ossified spinal meningiomas:Clinical and surgical features[J].Clin Neurol Neurosurg,2016,142:9397.
[17]Visco ZR,Liu DD,Leary OP,et al.A transpedicular approach to complex ventrally situated thoracic intradural extramedullary tumors:technique,indications,and multiinstitutional case series[J].Neurosurg Focus,2021,50(5):E19.
[18]Voulgaris S,Alexiou GA,Mihos E,et al.Posterior approach to ventrally located spinal meningiomas[J].Eur Spine J,2010,19(7):11951199.
[19]Gambardella G,Gervasio O,Zaccone C.“Approaches and surgical results in the treatment of ventral thoracic meningiomas.Review of our experience with a postero-lateral combined transpedicular-transarticular approach.”[J].Acta Neurochir,2003,145(5):385392;discussion392.
[20]Raco A,Pesce A,Toccaceli G,et al.Factors leading to a poor functional outcome in spinal meningioma surgery:remarks on 173 cases[J].Neurosurgery,2017,80(4):602609.
[21]Saiwai H,Okada S,Hayashida M,et al.Long-term outcomes of spinal meningioma resection with outer layer of dura preservation technique[J].J Clin Neurosci,2021,83:6870.