缺血性卒中超急性期患者血鎂水平與卒中相關感染的相關性

[摘要]目的探討缺血性卒中(ischemicstroke,IS)超急性期患者血鎂水平與卒中相關感染(strokeassociatedinfection,SAI)間的關聯性。方法選取2022年1月至2023年1月安徽醫科大學附屬安慶第一人民醫院神經內科IS超急性期患者108例作為研究對象,收集患者的臨床資料,如性別、年齡、高血壓、糖尿病、房顫、本次急診血管內治療等病史,記錄入院時美國國立衛生研究院卒中量表(NationalInstitutesofHealthstrokescale,NIHSS)評分及確診IS發病6h內的血鎂水平及發病24h內其他實驗室指標,根據入院后是否發生感染,將患者分為SAI組(n=37)和非SAI組(n=71),比較兩組患者臨床資料和實驗室指標的差異。多因素Logistic回歸分析IS患者并發SAI的獨立影響因素,Pearson法分析血鎂與其他影響因素之間的相關性。采用受試者操作特征(receiveroperatingcharacteristic,ROC)曲線分析血鎂對IS患者發生SAI的預測價值。結果SAI組患者通常年齡較大,心房顫動比例、接受血管內治療的可能性、NIHSS評分、空腹血糖值高于非SAI組(P<0.05),而血鎂、淋巴細胞計數和血小板計數低于非SAI組(P<0.05)。108例患者共19例出現低鎂血癥,多因素逐步Logistic回歸分析顯示血鎂、年齡、NIHSS評分均為超急性期IS患者發生SAI的獨立影響因素。Pearson分析顯示超急性期IS患者血鎂水平與NIHSS評分呈負相關(r=–0.233,P=0.015),而與年齡無相關性(P>0.05)。ROC曲線分析顯示血鎂預測患者發生SAI的曲線下面積為0.674(95%CI:0.567~0.781,P=0.003),最佳截斷值0.80mmol/L,敏感度48.6%,特異性78.9%。結論超急性期IS患者合并低鎂血癥發生SAI的風險較高,血鎂水平在一定程度上可作為超急性期IS患者發生SAI的預測指標。
[關鍵詞]血鎂;超急性期;缺血性卒中;卒中相關感染
[中圖分類號]R743.3[文獻標識碼]A[DOI]10.3969/j.issn.1673-9701.2024.32.011
Relationshipbetweenserummagnesiumlevelsandstroke-associatedinfectionsinpatientswithischemicstrokeinthehyperacutephase
ZHURending,ZHANGLiangbing
DepartmentofNeurology,AnqingFirstPeople’sHospitalofAnhuiMedicalUniversity,Anqing246000,Anhui,China
[Abstract]ObjectiveToinvestigatethepotentialassociationbetweenserummagnesiumlevelsandstroke-associatedinfections(SAI)inpatientswithhyperacuteischemicstroke(IS).MethodsAtotalof108patientswithhyperacuteISintheNeurologyDepartmentofAnqingFirstPeople’sHospitalofAnhuiMedicalUniversityfromJanuary2022toJanuary2023wereselected.Clinicaldatasuchasgender,age,historyofhypertension,diabetes,atrialfibrillation,andemergencyendovasculartreatmentduringthisadmissionwerecollected.TheNationalInstitutesofHealthstrokescale(NIHSS)scoreatadmission,serummagnesiumlevelswithin6hoursofISonset,andotherlaboratoryindicatorswithin24hoursofonsetwererecorded.PatientsweredividedintoSAIgroup(n=37)andnon-SAIgroup(n=71)basedonwhethertheydevelopedaninfectionafteradmission.Differencesinclinicaldataandlaboratoryindicatorsbetweentwogroupswerecompared.MultivariatelogisticregressionanalysiswasconductedtoidentifytheindependentfactorsinfluencingtheoccurrenceofSAIinISpatients,andthecorrelationbetweenserummagnesiumandotherinfluencingfactorswasanalyzed.Thereceiveroperatingcharacteristic(ROC)curvewasusedtoanalyzethepredictivevalueofserummagnesiumforSAIinISpatients.ResultsPatientsinSAIgroupweregenerallyolder,hadhigherproportionsofatrialfibrillation,weremorelikelytoreceiveendovasculartreatment,hadhigherNIHSSscores,andhigherfastingbloodglucoselevels(P<0.05).Serummagnesiumlevels,lymphocytecounts,andplateletcountsweresignificantlylowerinSAIgroupcomparedtonon-SAIgroup(P<0.05).Amongthe108patients,19hadhypomagnesemia.MultivariateLogisticregressionanalysisshowedthatserummagnesium,age,andNIHSSscoreswereindependentfactorsassociatedwithSAIinhyperacuteISpatients.PearsonanalysisshowedthatserummagnesiumlevelsinhyperacuteISpatientswerenegativelycorrelatedwithNIHSSscores(r=–0.233,P=0.015),buthadnocorrelationwithage(P>0.05).ROCcurveanalysisshowedthattheareaunderthecurveforpredictingSAIusingserummagnesiumwas0.674(95%CI:0.567-0.781,P=0.003),withanoptimalcutoffvalueof0.80mmol/L,asensitivityof48.6%,andaspecificityof78.9%.ConclusionTheriskofSAIwithhyperacuteISpatientswithlowmagnesiumlesionsishigh,andbloodandmagnesiumlevelscanbeusedaspredictiveindicatorsofSAIforhyperacuteISpatients.
[Keywords]Serummagnesium;Hyperacutephase;Ischemicstroke;Strokeassociatedinfection
卒中是一種常見的神經系統疾病,是全球第二大死因[1]。自2015年以來,卒中已成為中國居民死亡和殘疾的主要原因,是一種主要的慢性非傳染性疾病,對健康構成重大威脅[2]。缺血性卒中(ischemicstroke,IS)是由血液供應中斷引起的,占所有卒中的80%以上,給社會和家庭帶來沉重經濟負擔[3-4]。卒中相關感染(strokeassociatedinfection,SAI)指卒中后前7d內發生的感染,是卒中的常見并發癥,最常見的是肺炎和尿路感染,而感染是影響卒中患者結局和死亡的主要危險因素[5-6]。急性缺血性卒中(acuteischemicstroke,AIS)患者發生SAI的風險很高,而卒中的嚴重程度與炎癥和免疫抑制的程度存在直接關聯[7-8]。在卒中的早期階段,肺炎的常見診斷特征如發熱、咳嗽和濃痰并不明顯,這表明需要更靈敏、更易于獲取的SAI標志物來幫助其早期檢測[5]。此外,卒中嚴重程度、吞咽困難、機械通氣、置入導管等都是SAI風險因素,致預后惡化[9]。
鎂是生命的基本元素,參與調節所有組織的新陳代謝和穩態。鎂可調節免疫功能,作用于先天性和適應性免疫系統細胞。鎂作為第二信使,可通過啟動吞噬細胞,增強粒細胞氧化爆發,激活內皮細胞并增加細胞因子水平,從而促進炎癥[10]。研究表明血鎂缺乏會引起炎癥反應,導致白細胞和巨噬細胞活化,釋放炎性細胞因子和急性期蛋白及自由基的過量產生[11]。本研究旨在揭示IS超急性期血鎂與SAI間的關系。
1對象與方法
1.1研究對象
回顧性分析2022年1月至2023年1月發病6h內入住安徽醫科大學附屬安慶第一人民醫院的108例超急性期IS患者病歷資料。①納入標準:18歲及以上發病6h內確診為IS的患者。根據入院后是否發生感染,將患者分為SAI組(n=37)和非SAI組(n=71)。診斷標準:符合《中國急性缺血性卒中診治指南2018》[12]并經頭顱CT或MRI檢查確診。排除標準:①入院前2周內或入院時有呼吸系統或其他系統感染并使用抗菌藥物者;②3個月內有服用免疫抑制劑或糖皮質激素者;③合并嚴重肝、腎功能障礙者;④合并惡性腫瘤、慢性惡病質者;⑤資料不完整者。
1.2研究方法
收集患者的臨床資料,包括年齡和性別、吸煙、飲酒史及糖尿病、高血壓等危險因素。此外,記錄所有患者入院時美國國立衛生研究院卒中量表(NationalInstitutesofHealthstrokescale,NIHSS)評分和血管內治療與否的病史資料。記錄實驗室檢查結果:根據患者入院后24h內的醫院實驗室數據庫,包括空腹血糖(fastingbloodglucose,FBG)、高密度脂蛋白膽固醇(high-densitylipoproteincholesterol,HDL-C)、低密度脂蛋白膽固醇(low-densitylipoproteincholesterol,LDL-C)、三酰甘油(triglyceride,TG)、總膽固醇(totalcholesterol,TC)和入院后24h內,白細胞計數、淋巴細胞計數、血小板計數等。所有患者發病6h內均檢測血鎂水平。卒中嚴重程度由專業的神經科醫生在入院后24h內使用NIHSS評分進行評估。
《實用內科學》[13]定義低鎂血癥為血鎂水平<0.75mmol/L,正常血鎂水平為0.75~1.25mmol/L。SAI定義為在卒中發作后7d內發生的任何形式的感染,如卒中相關性肺炎、尿路感染及其他感染,表現為發熱伴有相應器官感染的臨床表現(包括膿痰、肺浸潤或尿沉渣異常)。感染診斷符合2001年衛生部頒布的醫院感染診斷標準(試行)。
1.3統計學方法
采用SPSS27.0統計學軟件對數據進行處理分析,符合正態分布的計量資料以均數±標準差()表示,組間比較采用t檢驗,不符合正態分布的數據以中位數(四分位間距)[M(Q1,Q3)]表示,組間比較采用秩和檢驗,計數資料以例數(百分率)[n(%)]表示,組間比較采用χ2檢驗。采用多因素Logistic回歸分析IS患者發生SAI的獨立影響因素,Pearson法分析血鎂與其他影響因素的相關性,繪制受試者操作特征(receiveroperatingcharacteristic,ROC)曲線評估血清鎂對SAI的診斷價值,P<0.05為差異有統計學意義。
2結果
2.1兩組患者的臨床資料比較
兩組患者的吸煙、飲酒、高血壓、糖尿病病史比較,差異無統計學意義(P>0.05);與非SAI組相比,SAI組患者的年齡更大,心房顫動患病率、空腹血糖及血管內治療率更高,NIHSS評分更高,而淋巴細胞計數、血小板計數、血鎂水平降低,差異均有統計學意義(P<0.05),見表1。
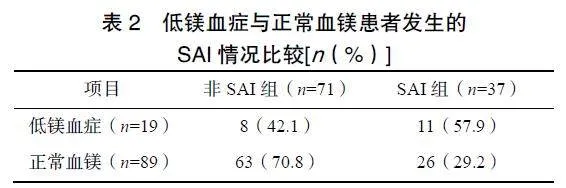
2.2低鎂血癥與正常血鎂IS患者發生SAI情況比較
108例IS超急性期患者中,低鎂血癥19例,SAI患者11例,非SAI患者8例。其中,血鎂正常89例中,SAI患者26例,非SAI患者63例,見表2。
2.3多因素Logistic回歸分析
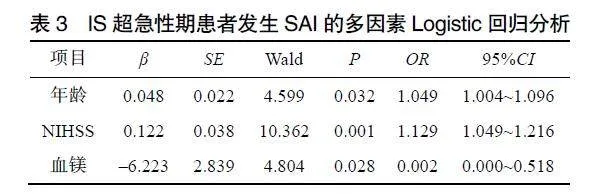
以IS患者是否發生SAI作為因變量,將單因素比較差異有統計學意義的指標如年齡、心房顫動、血管內治療、NIHSS評分、淋巴細胞計數、血小板計數、空腹血糖、血清鎂作為自變量納入多因素Logistic回歸分析結果顯示年齡、NIHSS評分、血鎂為IS超急性期患者發生SAI的獨立影響因素(P<0.05),見表3。Pearson相關性分析顯示IS超急性期患者血鎂水平和NIHSS評分呈負相關(r=–0.233,P=0.015),而與年齡無相關性(r=0.084,P>0.05)。
2.4血鎂對IS超急性期患者發生SAI的預測價值
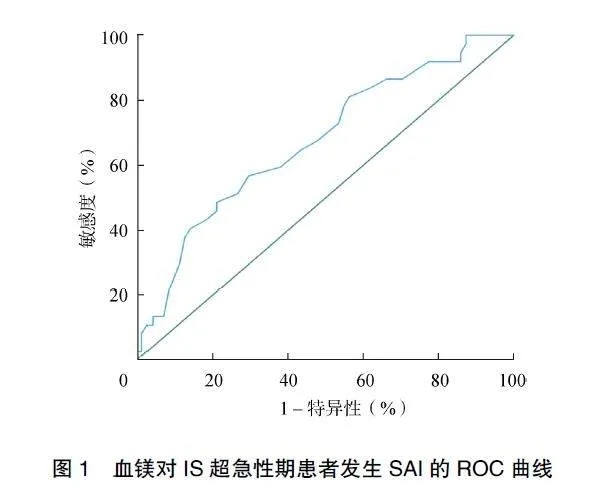
ROC曲線分析結果顯示,血清鎂臨界值為0.80mmol/L,曲線下面積為0.674(95%CI:0.567~0.781),血鎂預測IS超急性期患者發生SAI的敏感度為48.6%,特異性為78.9%(P=0.003),見圖1。
3討論
本研究SAI組患者血清鎂低于非SAI組患者。缺鎂可通過多種機制引起炎癥,包括吞噬細胞的激活,鈣通道的開放、N-甲基-d-天冬氨酸受體和活化B細胞的核因子κB的激活,嚴重時可導致氧化應激[14]。
研究表明血鎂含量低和膳食中鎂攝入不足與全身性炎癥相關[15-16]。研究表明,IL-33/ST2軸是炎癥的一個關鍵途徑,它的刺激會導致炎癥組織中的鎂含量下降[17]。在先天免疫系統方面,鎂缺乏已被證明可激活多形核白細胞,導致吞噬作用和氧化應激增加。此外,鎂通過影響淋巴細胞的發育和增殖,在調節獲得性免疫方面起著關鍵作用[18]。卒中誘發的免疫抑制綜合征以卒中后單核細胞功能障礙和淋巴細胞減少為特征,其主要機制包括卒中后急性應激下自主神經系統功能障礙導致的免疫系統功能受損[19]。
本研究與非SAI組患者相比,SAI組患者的年齡較大,空腹血糖升高,血小板計數降低。Zonneveld等[20]發現入院時血糖>7.8mmol/L是SAI的獨立危險因素(OR=2.31,95%CI:1.31~4.07)。而對糖尿病患者,高血糖水平并不能預測SAI(OR=0.49,95%CI:0.15~1.58)。在本研究中,與非SAI組患者相比,發生SAI的患者空腹血糖水平更高,調整糖尿病混雜因素后,兩組患者空腹血糖水平差異無統計學意義。研究表明,在健康志愿者體內輸注硫酸鎂可增加血小板聚集,原因可能是血鎂增加血小板在受到剪切力時對膠原表面的黏附力[21]。
進一步多因素Logistic回歸分析顯示血鎂、年齡、NIHSS評分均是IS超急性期患者發生SAI的獨立影響因素。此外,本研究分析血鎂與年齡、NIHSS評分間的相關性。感染是老年人發病率增加的常見原因[22-23]。Yuan等[22]研究顯示,65歲以上卒中患者發生肺部感染的風險增加,本研究感染組患者的年齡也似乎更高,而相關性分析結果顯示血鎂與年齡無相關性,這意味著老年人的免疫缺陷是多因素導致的。NIHSS評分較高的IS患者的臨床嚴重程度已被證明與較高的感染率相關,IS嚴重程度較高的患者更容易出現感染[23]。本研究血鎂水平與NIHSS評分呈負相關,與Hossain等[24]研究結果一致。Cojocaru等[25]研究也顯示血鎂水平低的IS患者神經功能缺損更嚴重,血鎂水平的降低表明病情的嚴重程度。本研究ROC曲線分析結果顯示血鎂水平對IS超急性期患者發生SAI有一定的預測價值。因此,臨床應重視IS超早期患者低鎂帶來的感染風險。
本研究有一定的局限性。首先,缺乏患者吞咽困難、氣管插管、留置尿管等數據評估。其次,本研究是單中心、回顧性分析,數據規模較小。因此,需要更多的大規模前瞻性臨床研究來驗證本研究結果的準確性。綜上所述,IS超急性期患者合并低鎂血癥更容易發生SAI,血鎂IS超急性期患者發生SAI的獨立。
利益沖突:所有作者均聲明不存在利益沖突。
[參考文獻]
[1] COLLABORATORSGS.Global,regional,andnationalburdenofstrokeanditsriskfactors,1990-2019:AsystematicanalysisfortheGlobalBurdenofDiseaseStudy2019[J].LancetNeurol,2021,20(10):795–820.
[2] WANGY,LIZ,ZHAOX,etal.StrokecarequalityinChina:Substantialimprovement,andahugechallengeandopportunity[J].IntJStroke,2017,12(3):229–235.
[3] POPIELAT,KRZY?CIAKW,PILATOF,etal.Theassessmentofendovasculartherapiesinischemicstroke:Management,problemsandfutureapproaches[J].JClinMed,2022,11(7):1864.
[4] FEIGINV,NORRVINGB,MENSAHG.Globalburdenofstroke[J].CircRes,2017,120(3):439–448.
[5] WESTENDORPW,NEDERKOORNP,VERMEIJJ,etal.Post-strokeinfection:AsystematicreviewandMeta-analysis[J].BMCNeurol,2011,11:110.
[6] SUDAS,AOKIJ,SHIMOYAMAT,etal.Stroke-associatedinfectionindependentlypredicts3-monthpoorfunctionaloutcomeandmortality[J].JNeurol,2018,265(2):370–375.
[7] HASSEI,GROSSEG,SCHUPPNERR,etal.Circulatinginflammatorybiomarkersinearlypredictionofstroke-associatedinfections[J].IntJMolSci,2022,23(22):13747.
[8] HAEUSLER KG,SCHMIDTWUH,F?HRINGF,etal.Cellularimmunodepressionprecedinginfectiouscomplicationsafteracuteischemicstrokeinhumans[J].CerebrovascDis,2008,25(1-2):50–58.
[9] WESTENDORPW,DAMESC,NEDERKOORNP,etal.Immunodepression,infections,andfunctionaloutcomeinischemicstroke[J].Stroke,2022,53(5):1438–1448.
[10] MAIERJ,CASTIGLIONIS,LOCATELLIL,etal.Magnesiumandinflammation:Advancesandperspectives[J].SeminCellDevBiol,2021,115:37–44.
[11] NIELSENFH.Magnesiumdeficiencyandincreasedinflammation:Currentperspectives[J].JInflammRes,2018,11:25–34.
[12] 中華醫學會神經病學分會,中華醫學會神經病學分會腦血管病學組.中國急性缺血性卒中診治指南2018[J].中華神經科雜志,2018,51(9):666–682.
[13] 陳灝珠,林果為,王吉耀.實用內科學[M].14版.北京:人民衛生出版社,2013.
[14] 劉芝蘭,辛佳艷,王慶松,等.超急性期缺血性卒中血液生物標志物的研究現狀及展望[J].中華老年心腦血管病雜志,2021,23(3):329–331.
[15] WESTENDORPWF,NEDERKOORNPJ,VERMEIJJD,etal.Post-strokeinfection:AsystematicreviewandMeta-analysis[J].BMCNeurol,2011,11:110.
[16] ASHIQUES,KUMARS,HUSSAINA,etal.Anarrativereviewontheroleofmagnesiuminimmuneregulation,inflammation,infectiousdiseases,andcancer[J].JHealthPopulNutr,2023,42(1):74.
[17] MAIERJA,MALPUECH-BRUGEREC,ZIMOWSKAW,etal.Lowmagnesiumpromotesendothelialcelldysfunction:Implicationsforatherosclerosis,inflT7GHhRs0Y8mTQlU/i45JDw==ammationandthrombosis[J].BiochimBiophysActa,2004,1689(1):13–21.
[18] FESKES,SKOLNIKEY,PRAKRIYAM.Ionchannelsandtransportersinlymphocytefunctionandimmunity[J].NatRevImmunol,2012,12(7):532–547.
[19] HOFFMANNS,HARMSH,ULML,etal.Stroke-inducedimmunodepressionanddysphagiaindependentlypredictstroke-associatedpneumonia-ThePREDICTstudy[J].JCerebBloodFlowMetab,2016,37(12):3671–3682.
[20] ZONNEVELDTP,NEDERKOORNPJ,WESTENDORPWF,etal.Hyperglycemiapredictspoststrokeinfectionsinacuteischemicstroke[J].Neurology,2017,88(15):1415–1421.
[21] SADIGHIAKHAAA.Agingandtheimmunesystem:Anoverview[J].JImmunolMethods,2018,463(10):21–26.
[22] YUANMZ,LIF,TIANX,etal.Riskfactorsforlunginfectioninstrokepatients:AMeta-analysisofobservationalstudies[J].ExpRevAntiInfectTher,2015,13(10):1289–1298.
[23] ELTRINGHAMSA,KILNERK,GEEM,etal.Impactofdysphagiaassessmentandmanagement onriskofstroke-associatedpneumonia:Asystematicreview[J].CerebrovascDis,2018,46(3-4):99–107.
[24] HOSSAINMI,BHATTACHARJEEM,ROYS,etal.Associationofserummagnesiumlevelwithseverityofneurologicaldisabilityinpatientswithacuteischemicstroke[J].MymensinghMedJ,2024,33(1):9–15.
[25] COJOCARUI,COJOCARUM,BURCINC,etal.Serummagnesiuminpatientswithacuteischemicstroke[J].RomJInternMed,2007,45(3):269–273.
(收稿日期:2024–08–07)
(修回日期:2024–10–21)

