頸動脈超聲定量參數預測缺血性腦卒中患者預后不良的價值
【摘要】目的 探討頸動脈超聲定量參數預測缺血性腦卒中(CIS)患者預后不良的價值,為臨床提供參考。方法 選取2021年4月至2024年2月隴西縣第一人民醫院收治的83例CIS患者進行回顧性分析。出院后3個月根據改良Rankin量表(mRS)評分分為預后良好組(64例,mRS評分≤2分)與預后不良組(19例,mRS評分>2分)。比較兩組患者臨床資料,并進行頸動脈超聲檢查,比較頸動脈超聲定量參數[內膜中層厚度(IMT)、收縮期峰值流速(PSV)和舒張末期流速(EDV)]。分析影響CIS患者預后不良的獨立危險因素;分析頸動脈超聲定量參數和同型半胱氨酸(Hcy)水平預測CIS患者預后不良的價值。結果 預后不良組患者高血壓占比、頸動脈狹窄程度和IMT、EDV、Hcy水平均高于預后良好組,PSV水平低于預后良好組(均P<0.05)。多因素Logistic分析結果顯示,高血壓、頸動脈狹窄程度高、IMT、EDV、Hcy升高和PSV降低均是影響CIS患者預后不良的獨立危險因素(均P<0.05)。受試者操作特征(ROC)曲線分析結果顯示,IMT、PSV、EDV、Hcy水平預測CIS患者預后不良的曲線下面積(AUC)分別為0.830、0.846、0.882、0.889(均P<0.05)。結論 高血壓、頸動脈狹窄程度高、IMT、EDV、Hcy升高和PSV降低均是影響CIS患者預后不良的獨立危險因素,IMT、PSV、EDV和Hcy水平預測CIS患者預后不良具有一定價值。
【關鍵詞】缺血性腦卒中;預后不良;頸動脈超聲定量參數;影響因素
【中圖分類號】R743.3 【文獻標識碼】A 【文章編號】2096-2665.2024.22.0026.03
DOI:10.3969/j.issn.2096-2665.2024.22.009
缺血性腦卒中(cerebral ischemic stroke,CIS)是一種因腦部血液供應不足導致的腦組織壞死疾病,患者通常表現出不同程度的神經缺損癥狀[1]。患者經規范治療后預后較好,但仍有部分患者預后不良,可能遺留殘障甚至死亡。探討CIS患者預后不良的影響因素,可盡早采取干預措施,改善預后。頸動脈是腦部的供血動脈之一,有研究顯示,頸動脈狹窄程度是影響CIS患者預后的因素之一[2]。數字減影血管造影是診斷頸動脈狹窄的金標準,但其屬于有創檢查,臨床應用具有局限性[3]。超聲檢查在腦卒中早期診斷中也有一定價值,可用于評估頸動脈狹窄程度、腦血液循環狀況[4]。基于此,本研究探討CIS患者預后不良的獨立危險因素,并分析頸動脈超聲定量參數預測CIS患者預后不良的價值。
1 資料與方法
1.1 一般資料 選取2021年4月至2024年2月隴西縣第一人民醫院收治的83例CIS患者進行回顧性分析。出院后3個月根據改良Rankin量表(mRS)評分[5]分為預后良好組(64例,mRS評分≤2分)與預后不良組(19例,mRS評分>2分)。預后良好組患者中男性36例,女性28例;年齡52~71歲,平均年齡(61.63±5.23)歲;BMI 20~27 kg/m2,平均BMI(23.41±2.84)kg/m2;吸煙史29例,飲酒史18例。預后不良組患者中男性12例,女性7例;年齡54~72歲,平均年齡(63.14±5.77)歲;BMI 21~28 kg/m2,平均BMI(24.75±2.62)kg/m2;吸煙史10例,飲酒史6例。兩組患者一般資料比較,差異無統計學意義(P>0.05),組間具有可比性。本研究經隴西縣第一人民醫院醫學倫理委員會批準。納入標準:⑴符合CIS的診斷標準[6];⑵年齡≥18歲;⑶臨床資料完整。排除標準:⑴合并其他腦部疾病者;⑵有出血或出血傾向者;⑶合并血液系統疾病者;⑷合并超聲檢查禁忌證者;⑸近3個月服用過降脂、抗炎等藥物者;⑹合并惡性腫瘤者;⑺合并心、肺等器官嚴重疾病者。
1.2 研究方法 ⑴收集患者臨床資料。包括高血壓(有、無)、糖尿病(有、無)、文化水平(初中及以下、高中與中專和大專及以上)、頸動脈狹窄程度[6](輕度、中度和重度)。入院24 h內采集兩組患者空腹靜脈血5 mL,采用離心機離心10 min(轉速為3 000 r/min、離心半徑為15 cm)后取血清,采用全自動生化分析儀(迪瑞醫療科技股份有限公司,吉械注準20192220224,型號:CS-1200)檢測血清總膽固醇(TC)、三酰甘油(TG)、低密度脂蛋白膽固醇(LDL-C);另采集患者空腹靜脈血3 mL,離心條件同上,取血清,采用酶聯免疫吸附法檢測同型半胱氨酸(Hcy)。⑵超聲檢測。選擇超聲診斷系統[美國西門子醫療系統股份有限公司,國食藥監械(進)字2014第3232925號,型號:ACUSON S1000],探頭頻率5~10 Hz。患者取仰臥位,頭部向后仰,將頸部全部暴露。進行二維灰階超聲掃描,右側從無名動脈分叉處開始掃描,左側在主動脈弓處開始掃描。頸內外動脈均進行縱剖面掃描,上下范圍為1.0~1.5 cm。在頸總動脈遠端測量內膜中層厚度(IMT)。啟動多普勒成像,測量收縮期峰值流速(PSV)、舒張末期流速(EDV)。
1.3 觀察指標 ⑴比較兩組患者臨床資料。⑵分析影響CIS患者預后不良的獨立危險因素。⑶分析頸動脈超聲定量參數和Hcy水平預測CIS患者預后不良的價值。
1.4 統計學分析 采用SPSS 22.0統計學軟件處理數據。計量資料以(x)表示,采用t檢驗;計數資料以[例(%)]表示,采用χ2檢驗或秩和檢驗;獨立危險因素分析采用多因素Logistic逐步回歸分析;預測價值采用受試者操作特征(ROC)曲線分析。以P<0.05為差異有統計學意義。
2 結果
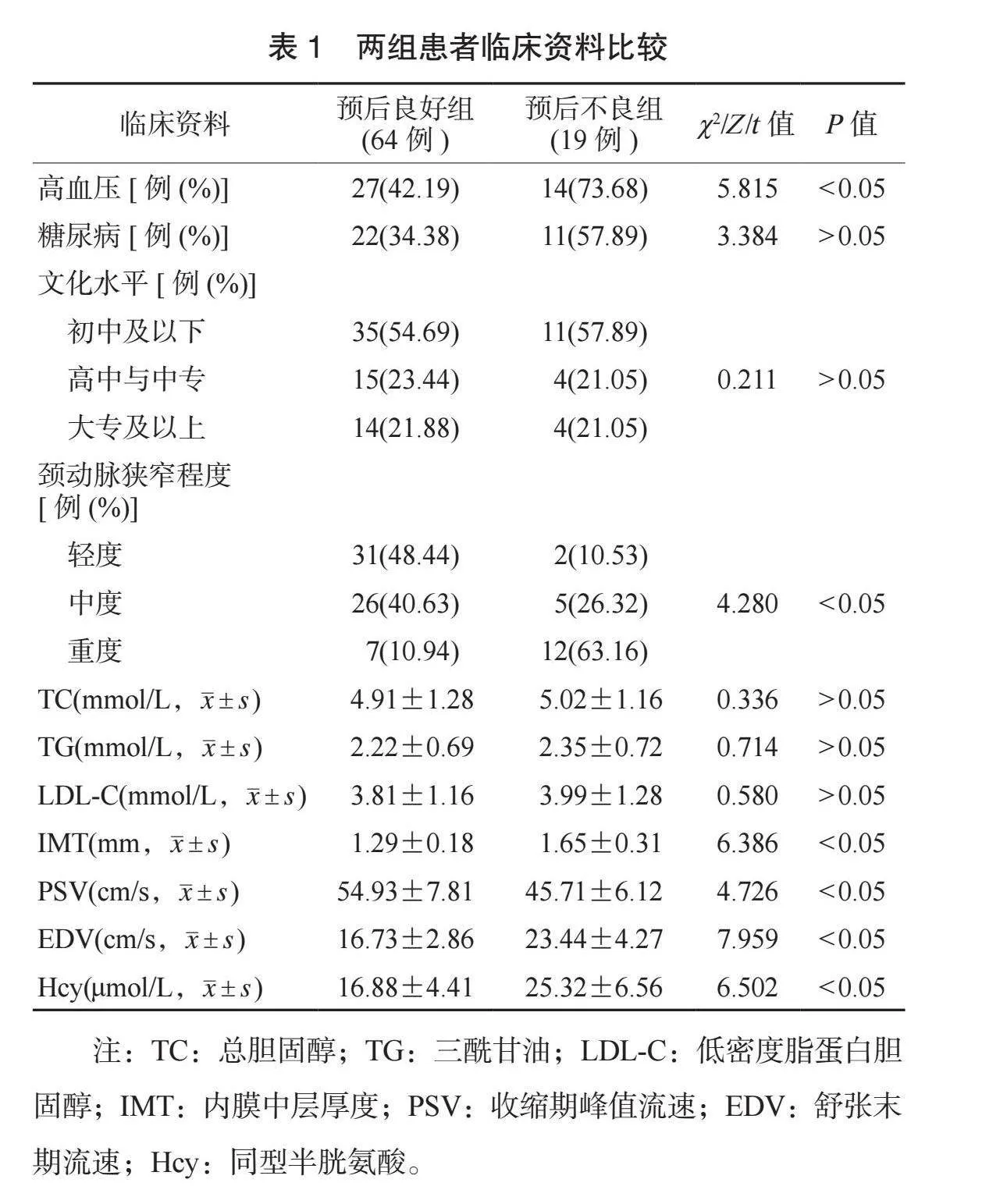
2.1 兩組患者臨床資料比較 兩組患者糖尿病占比、文化水平、TC、TG、LDL-C水平比較,差異均無統計學意義(均P>0.05);預后不良組患者高血壓占比、頸動脈狹窄程度和IMT、EDV、Hcy水平均高于預后良好組,PSV水平低于預后良好組,差異均有統計學意義(均P<0.05),見表1。
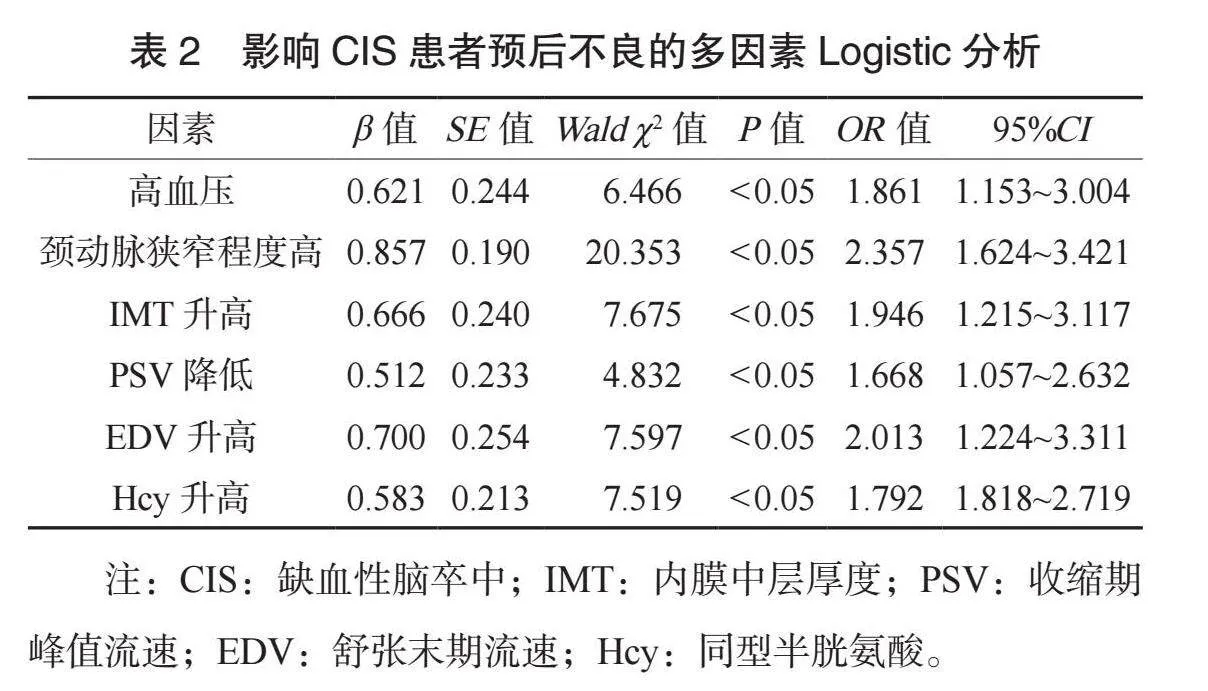
2.2 影響CIS患者預后不良的多因素Logistic分析 將可能影響CIS患者預后不良的因素納入多因素Logistic回歸分析,行量化賦值,以CIS患者是否預后不良為因變量,以高血壓(無=0,有=1)、頸動脈狹窄程度(輕、中度=0,重度=1)、IMT(原值帶入)、PSV(原值帶入)、EDV(原值帶入)、Hcy(原值帶入)為自變量。多因素Logistic逐步回歸分析結果顯示,高血壓、頸動脈狹窄程度高、IMT、EDV、Hcy升高和PSV降低均是影響CIS患者預后不良的獨立危險因素(均P<0.05),見表2。
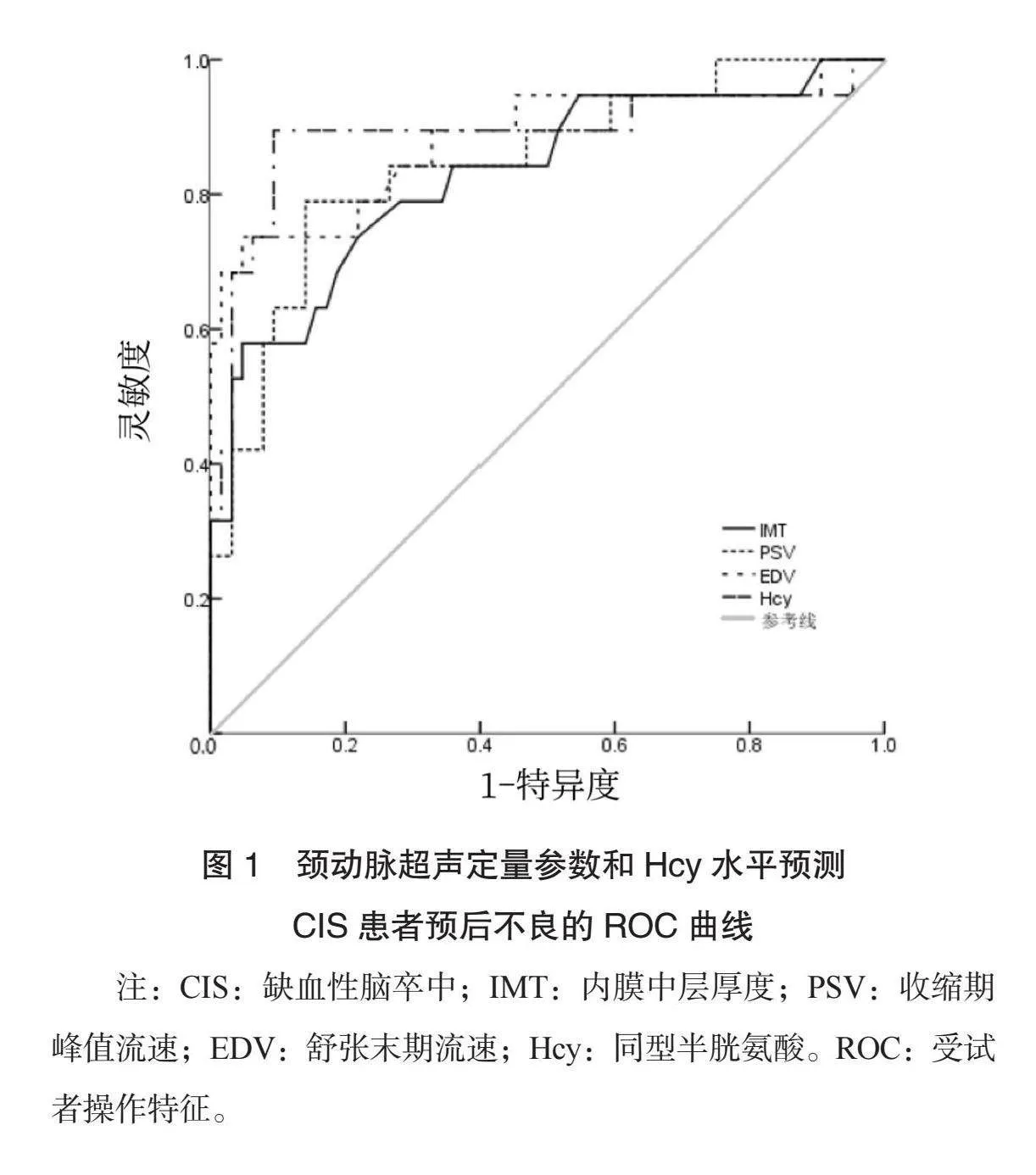
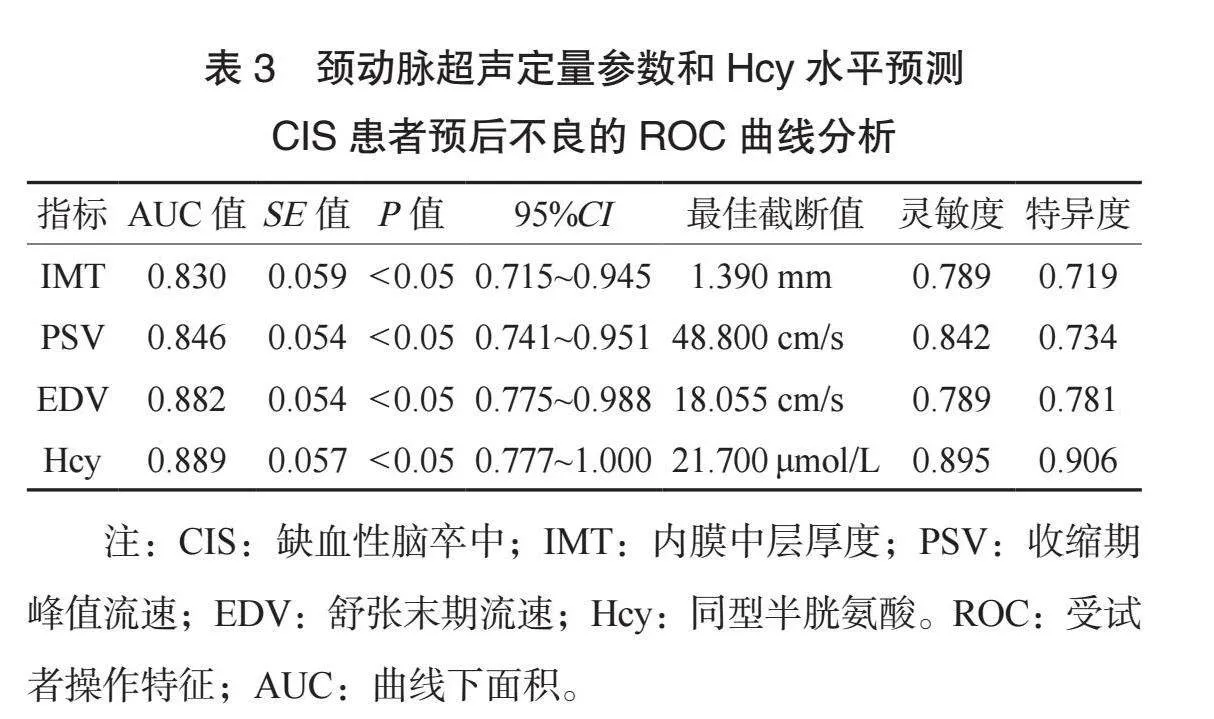
2.3 頸動脈超聲定量參數和Hcy水平預測CIS患者預后不良的ROC曲線分析 ROC曲線分析結果顯示,IMT、PSV、EDV、Hcy水平預測CIS患者預后不良的曲線下面積(AUC)分別為0.830、0.846、0.882、0.889,靈敏度分別為0.789、0.842、0.789、0.895(均P<0.05),見表3、圖1。
3 討論
臨床針對CIS的治療以個體化為原則,部分患者經及時治療可獲得較好的預后,但仍有部分患者會發生預后不良,影響其生活質量[7]。探討可預測CIS患者預后的指標,能夠幫助盡早采取措施干預,改善預后。
本研究結果顯示,預后不良組患者高血壓占比、頸動脈狹窄程度和IMT、EDV、Hcy水平均高于預后良好組,PSV水平低于預后良好組;多因素Logistic分析結果顯示,高血壓、頸動脈狹窄程度高、IMT、EDV、Hcy升高和PSV降低均是影響CIS患者預后不良的獨立危險因素,提示以上因素在CIS患者預后不良預測中有一定價值。分析原因為,長期高血壓可造成中小動脈出現玻璃樣變,進而導致血管發生粥樣硬化,血管狹窄,腦部血供不足[8]。頸動脈狹窄會引起腦部供血不足,狹窄程度越重,腦缺血越嚴重,對腦組織造成的損傷也越重,因此患者預后也更差[9]。有研究顯示,血管狹窄程度越高,患者IMT越高[10]。而血管狹窄越嚴重,患者預后越差,因此,IMT高水平提示CIS患者預后不良。彩色多普勒技術能夠評估動脈內血流情況。PSV降低幅度越大,腦缺血越嚴重,預后越差;而頸動脈狹窄后,舒張末期狹窄段形成渦流,導致EDV升高,EDV越高表示狹窄越嚴重,患者預后越差[11]。Hcy水平升高會增加0fz8JTBl8i6tFb9u3tlbkw==心腦血管疾病的發生風險。CIS患者血清Hcy水平在不同頸動脈狹窄程度及狹窄血管數量中存在差異[12]。Hcy高水平提示CIS患者頸動脈狹窄嚴重、受累血管更多,腦缺血嚴重,腦組織受損更重,預后更差。最后,本研究ROC曲線分析結果顯示,IMT、PSV、EDV、Hcy水平預測CIS患者預后不良的曲線下面積AUC分別為0.830、0.846、0.882、0.889,提示以上指標在CIS患者預后不良的預測中有一定價值。分析原因為,IMT可診斷是否存在頸動脈狹窄,其水平越高預后越差,PSV、EDV可直接反映腦部缺血情況,缺血越嚴重提示患者預后越差,Hcy水平升高可增加心血管事件風險,也與預后相關。但本研究未分析聯合預測的價值,有待今后進一步研究。
綜上所述,高血壓、頸動脈狹窄程度高、IMT、EDV、Hcy升高和PSV降低均是影響CIS患者預后不良的獨立危險因素,IMT、PSV、EDV預測CIS患者預后不良具有一定價值。
參考文獻
肖祎男,董望梅,彭小祥.湖北省40歲及以上居民腦卒中流行病學特征及危險因素分析[J].卒中與神經疾病, 2023, 30(3): 269-272, 288.
王志平,陳飄飛,江姍姍,等.頸部血管超聲與血清同型半胱氨酸、胱抑素C水平在缺血性腦卒中患者中的變化及臨床意義[J].中國醫藥導報, 2023, 20(23): 99-102.
周瑞銀,周強.數字減影血管造影在缺血性腦卒中患者頸部血管狹窄診斷及治療中的價值[J].浙江醫學, 2023, 45(11): 1198-1202.
董妮,張淑娟,魏秀丹,等.聯合應用頸動脈超聲及經顱多普勒超聲對缺血性腦卒中的診斷價值[J].中國現代藥物應用, 2022, 16(1): 94-96.
張磊,劉建民.改良Rankin量表[J].中華神經外科雜志, 2012, 28(5): 512.
中華醫學會神經病學分會,中華醫學會神經病學分會腦血管病學組.中國急性缺血性腦卒中診治指南2018[J].中華神經科雜志, 2018, 51(9): 666-682.
何麗麗,馬鵬珍,謝穎楨,等.急性缺血性腦卒中患者預后不良的影響因素及生存分析研究[J].現代中西醫結合雜志, 2023, 32(16): 2221-2227.
王義云,鄭啟東,楊夢搖.以急性缺血性腦卒中為首發癥狀的高血壓患者中原發性醛固酮增多癥的篩查結果分析[J].海南醫學, 2023, 34(23): 3389-3391.
楊麗花,丁凌,徐敏.血清Hcy、THBS-1、頸動脈超聲血流參數預測缺血性腦卒中患者預后的價值[J].國際檢驗醫學雜志, 2022, 43(21): 2591-2595.
張莉,李安洋,郭磊,等.頸動脈斑塊彩色多普勒超聲聯合頭頸部CTA診斷缺血性腦卒中患者頸動脈狹窄臨床價值[J].醫學影像學雜志, 2023, 33(8): 1477-1480.
彭超,張貴平,徐杰,等.頸動脈超聲定量參數聯合MPV/PC比值、NLR對急性缺血性腦卒中患者預后不良的預測價值[J].現代生物醫學進展, 2024, 24(1): 144-147, 59.
劉燕,周曉飛.老年急性缺血性腦卒中患者血清HCY、hs-CRP與頸動脈狹窄的相關性研究[J].中國實驗診斷學, 2021, 25(2): 159-162.

