基于妊娠期校正BMI與相關特征參數判斷妊娠期肥胖孕婦不良妊娠結局的價值

【摘要】目的 分析妊娠期校正BMI與相關特征參數判斷妊娠期肥胖孕婦不良妊娠結局風險的價值,為臨床提供參考。方法 回顧性分析2021年3月至2024年3月于南通市婦幼保健院接受產檢并分娩的382例肥胖孕婦的臨床資料,根據是否發生不良妊娠結局分為未發生組(326例,無妊娠不良結局)和發生組(56例,發生妊娠不良結局)。比較兩組肥胖孕婦校正BMI、相關特征參數、臨床指標,分析影響妊娠期肥胖孕婦發生不良妊娠結局的獨立危險因素,并分析各指標的預測價值。結果 兩組孕婦BMI水平比較,差異無統計學意義(P>0.05);發生組孕婦校正BMI、腰臀比水平均高于未發生組(均P<0.05)。發生組孕婦妊娠期高血壓、妊娠期糖尿病和子宮收縮乏力發生率均高于未發生組(均P<0.05)。多因素Logistic回歸分析結果顯示,校正BMI 高、腰臀比高、合并妊娠期糖尿病和合并妊娠期高血壓均是影響妊娠期肥胖孕婦發生不良妊娠結局的獨立危險因素(均P<0.05)。受試者操作特征(ROC)曲線分析結果顯示,聯合檢測預測妊娠期肥胖產婦發生不良結局的曲線下面積(AUC)為0.839,靈敏度和特異度分別為0.818和0.714(均P<0.05)。結論 校正BMI與臨床特征相關指標聯合檢測有利于預測妊娠期肥胖孕婦不良妊娠結局風險,具有較高的臨床應用價值。
【關鍵詞】校正體質量指數;相關特征參數;妊娠期肥胖;不良妊娠結局
【中圖分類號】R714.25 【文獻標識碼】A 【文章編號】2096-2665.2024.22.0108.03
DOI:10.3969/j.issn.2096-2665.2024.22.036
正常情況下,隨著孕期延長,孕婦的體質量逐漸增加,正常的體質量增加反映母體與胎兒間的能量供給狀態和胎兒生長情況良好[1]。但若妊娠期體質量增長過快或體質量增加過多,不僅影響胎兒發育,還可增加孕期子癇等并發癥風險,甚至導致巨大兒等不良妊娠結局,提高子代心血管和代謝性疾病發生率,導致不良妊娠結局[2-3]。目前,臨床多采用世界衛生組織公布的BMI作為肥胖判斷標準,但常規BMI對妊娠期肥胖的診斷存在缺失[4]。有學者提出校正BMI的概念,能動態反映體質量變化情況[5],有利于篩查不良妊娠結局高風險人群。但單項指標對不良妊娠結局的預測判斷仍存在局限性。基于此,本研究探討校正BMI與相關臨床特征指標聯用判斷不良妊娠結局的價值,現報道如下。
1 資料與方法
1.1 一般資料 回顧性分析2021年3月至2024年3月于南通市婦幼保健院接受產檢并分娩的382例肥胖孕婦的臨床資料,根據妊娠結局分為未發生組(326例,無妊娠不良結局)和發生組(56例,發生妊娠不良結局)。自孕婦首次入院,確認妊娠后即開始隨訪,隨訪以電話、入院復診、微信聯系等方式進行,囑孕婦定期規范檢查,合理飲食,記錄不良妊娠結局發生情況,包括宮內窘迫、胎膜早破、早產、巨大兒和產后出血。未發生組孕婦年齡20~38歲,平均年齡(28.79±5.80)歲;孕周28~40周,平均孕周(35.18±2.82)周;分娩方式:自然分娩205例,剖宮產121例。發生組孕婦年齡21~40歲,平均年齡(29.15±6.22)歲;孕周29~40周,平均孕周(35.42±3.15)周;分娩方式:自然分娩23例,剖宮產33例。兩組孕婦一般資料比較,差異均無統計學意義(均P>0.05),組間具有可比性。本研究經南通市婦幼保健院醫學倫理委員會批準。納入標準:⑴均為單胎妊娠,自然受孕,且均于南通市婦幼保健院接受產檢并分娩;⑵年齡>18歲,且臨床資料完整。排除標準:⑴合并肝硬化、肺源性心臟病、肝腎綜合征、系統性紅斑狼瘡、嚴重心律失常、慢性阻塞性肺疾病等嚴重基礎疾病者;⑵瘢痕子宮者;⑶合并惡性腫瘤者。
1.2 研究方法 收集兩組患者臨床資料,包括合并癥(妊娠期糖尿病、妊娠期高血壓)和生產時子宮收縮乏力情況。記錄患者BMI、校正BMI及腰臀比水平[6],校正體質量=理想體質量+0.4×(實際體質量-理想體質量),校正身高=實測身高+Log-1(0.011×Cobb角+0.177),Cobb角指腰椎椎體緣連線與棘突連線的夾角,校正BMI=校正體質量/校正身高2、腰臀比(腰臀比=腰圍長度/臀圍長度)。
1.3 觀察指標 ⑴比較兩組孕婦校正BMI和相關特征參數。⑵比較兩組孕婦臨床指標。⑶分析影響妊娠期肥胖孕婦發生不良妊娠結局的獨立危險因素。⑷分析各項指標單獨和聯合檢測判斷妊娠期肥胖孕婦發生不良妊娠結局的價值。
1.4 統計學分析 采用SPSS 20.0統計學軟件分析數據。計量資料以(x)表示,組間比較采用獨立樣本t檢驗,計數資料以[例(%)]表示,組間比較行χ2檢驗。相關因素分析采用多因素Logistic回歸分析。采用受試者操作特征(ROC)曲線分析預測模型的應用價值,以曲線下面積(AUC)>0.75為準確性高。以P<0.05為差異有統計學意義。
2 結果
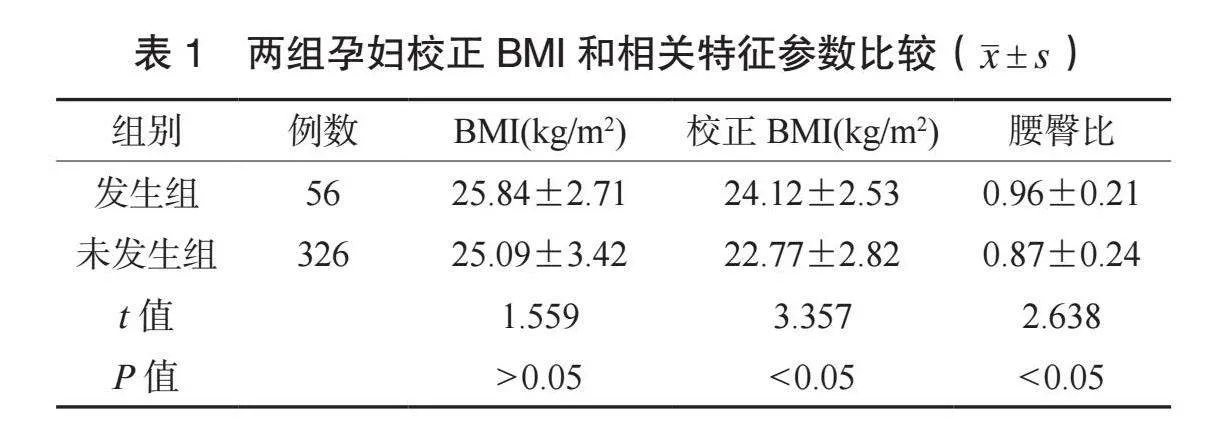
2.1 兩組孕婦校正BMI和相關特征參數比較 兩組孕婦BMI水平比較,差異無統計學意義(P>0.05);發生組孕婦校正BMI、腰臀比水平均高于未發生組,差異均有統計學意義(均P<0.05),見表1。
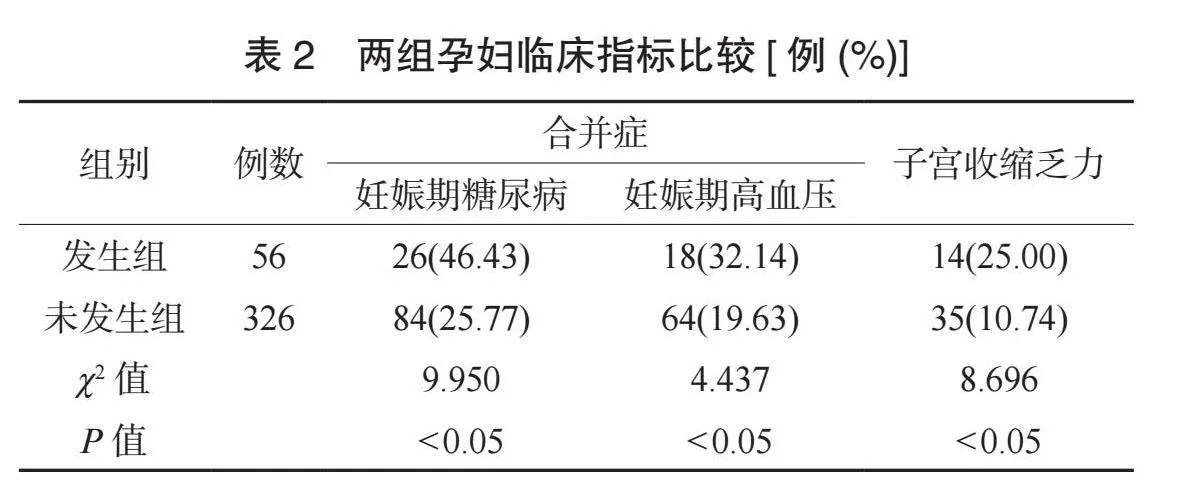
2.2 兩組孕婦臨床指標比較 發生組孕婦妊娠期糖尿病、妊娠期高血壓及子宮收縮乏力發生率均高于未發生組,差異均有統計學意義(均P<0.05),見表2。
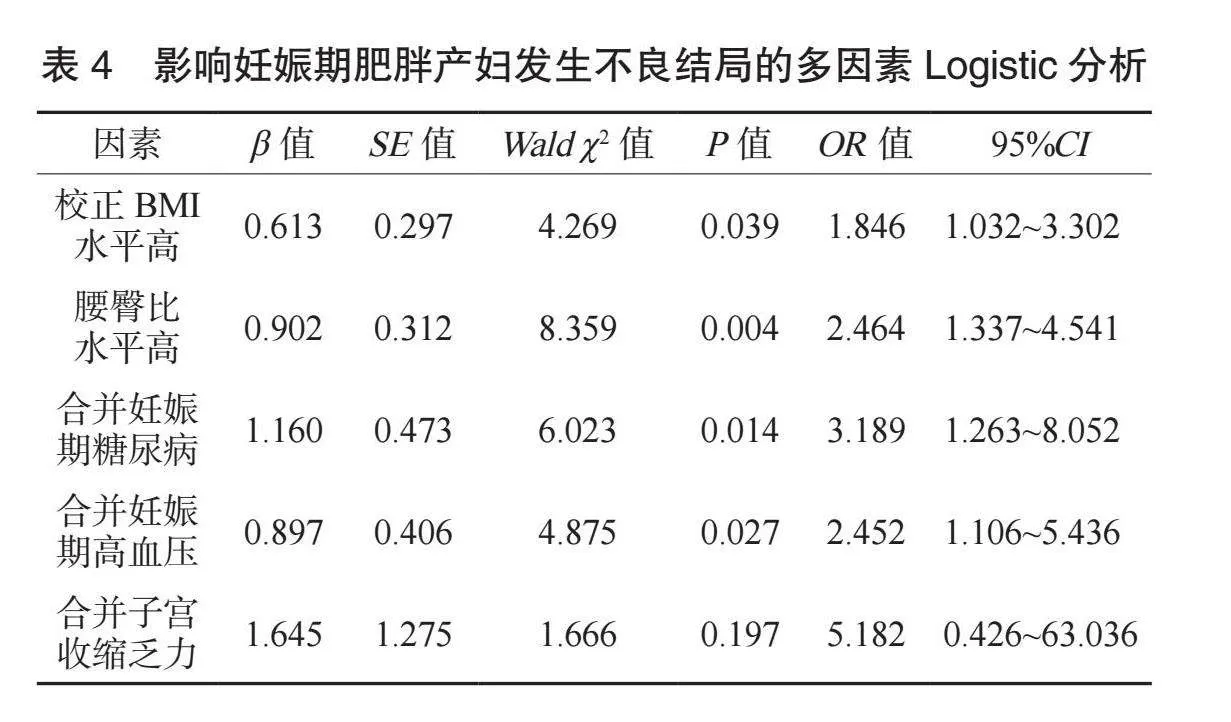
2.3 影響妊娠期肥胖產婦發生不良結局的多因素Logistic分析 將可能影響妊娠期肥胖產婦發生不良結局的相關因素賦值,見表3。以是否發生妊娠不良結局為因變量,以賦值后的各因素為自變量納入多因素Logistic回歸模型,分析結果顯示,校正BMI 高、腰臀比高、合并妊娠期糖尿病和合并妊娠期高血壓均是影響妊娠期肥胖孕婦發生不良妊娠結局的獨立危險因素(均P<0.05),見表4。
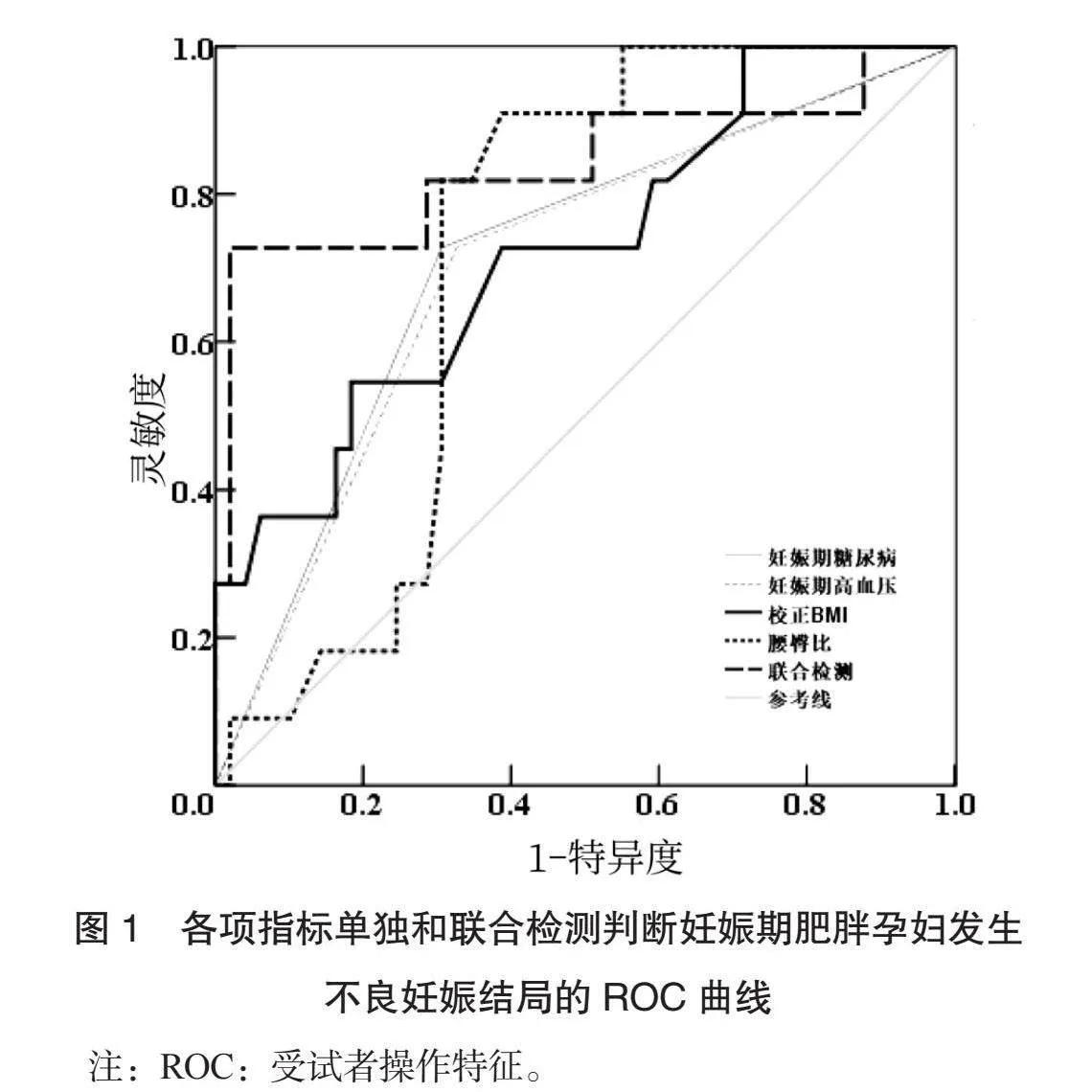
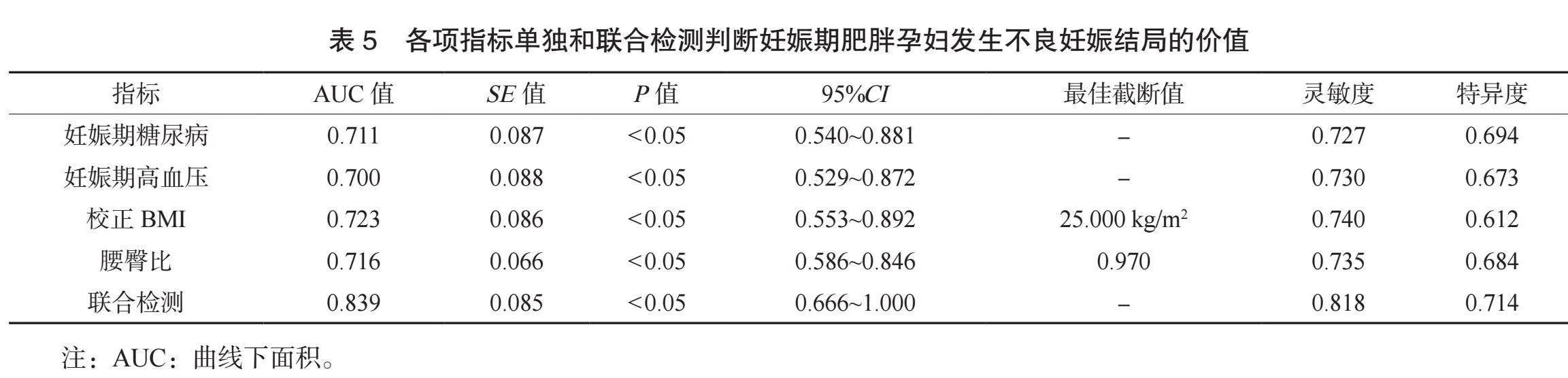
2.4 各項指標單獨和聯合檢測判斷妊娠期肥胖孕婦發生不良妊娠結局的價值 分別以妊娠期糖尿病、妊娠期高血壓、校正BMI、腰臀比和聯合檢測為檢驗變量,以是否發生妊娠不良結局為狀態變量,繪制ROC曲線,見圖1。ROC曲線分析結果顯示,聯合檢測判斷妊娠期肥胖產婦發生不良結局的AUC為0.839,靈敏度和特異度分別為0.818和0.714(均P<0.05),見表5。
3 討論
近年來,隨著生活水平的提高,孕婦妊娠期營養過剩問題逐漸突出,孕婦體質量逐漸增加,更易發生超重和肥胖問題,誘發心血管疾病,影響正常妊娠和分娩,增加不良妊娠結局風險[7]。明確導致其發生不良妊娠結局的因素具有重要意義。
校正BMI計算方法簡便,能反映孕期體質量增加后的肌肉和脂肪質量,更準確評估脂肪代謝狀態。本研究結果顯示,發生組肥胖孕婦校正BMI水平高于未發生組,且校正BMI水平高是影響妊娠不良結局的獨立危險因素。分析原因為,隨著校正BMI水平升高,孕婦體內脂肪組織堆積,體內脂聯素、瘦素等多種脂肪因子分泌增加,引起內分泌功能紊亂,部分患者還可能發生損傷糖耐量,可導致妊娠不良結局。此外,妊娠期肥胖校正BMI水平升高可使血液黏度增加,誘發和加速動脈血管硬化,影響胎兒營養供給和正常發育,導致不良妊娠結局的發生[8]。本研究結果還顯示,發生組孕婦腰臀比水平高于未發生組,且腰臀比水平升高是影響妊娠期肥胖孕婦發生不良妊娠結局的獨立危險因素。腰臀比與校正BMI密切相關,腰臀比異常升高可損傷胎盤功能,并激發和加重胎盤的局部炎癥,增加宮內窘迫、胎膜早破、早產等不良妊娠結局風險[9]。
本研究結果還顯示,發生組孕婦妊娠期高血壓、妊娠期糖尿病發生率均高于未發生組,且合并妊娠期糖尿病、合并妊娠期高血壓均是影響妊娠期肥胖孕婦發生不良妊娠結局的獨立危險因素。分析原因為,妊娠期糖尿病以胰島素抵抗為病理基礎,孕婦機體長期處于高血糖和代謝紊亂狀態,隨著病情惡化,使顆粒細胞黃素化,并誘導卵泡顆粒細胞凋亡,進而影響胚胎發育,導致不良妊娠結局[10]。另外,有研究顯示,妊娠期糖尿病可破壞血管內皮細胞功能,降低子宮內膜容受性,導致流產或早產[11]。妊娠期高血壓的發生可加重胎盤的氧化應激和炎癥反應,促進自由基和炎癥因子的分泌,損傷內皮細胞,累及心、腦、腎等重要臟器,威脅母嬰安全[12]。
本研究ROC曲線分析結果顯示,校正BMI與妊娠期高血壓、妊娠期糖尿病及腰臀比聯合檢測判斷妊娠期肥胖產婦發生不良結局的AUC為0.839,靈敏度和特異度分別為0.818和0.714,提示基于BMI的聯合檢測有利于不良妊娠結局高危人群的篩查。其原因可能在于各因素從不同角度分析妊娠期不良結局的誘因,聯合檢測合各因素可發揮疊加效益,從而早期篩查不良妊娠結局風險,提高判斷妊娠不良結局的靈敏度。
綜上所述,基于妊娠期校正BMI檢測,聯合妊娠期高血壓、妊娠期糖尿病及腰臀比等相關特征指標,有利于判斷妊娠期肥胖產婦妊娠不良結局風險,為臨床提供參考。
參考文獻
郭英男,李智文,張樂,等.北京市孕婦妊娠早期增重現狀調查[J].中國生育健康雜志, 2020, 31(4): 310-313.
徐千越,葛智娟,胡君,等.妊娠期糖尿病患者孕期體重增加不同控制標準與妊娠不良結局發生的相關性研究[J].中國糖尿病雜志, 2019, 27(9): 641-646.
單春霞.天津市寶坻區150例孕婦孕期不同體重增加情況下妊娠結局的分析[J].職業與健康, 2020, 36(10): 1342-1344, 1348.
李精華,楊柳,陳慶,等.妊娠前體質指數及妊娠期體重增加對妊娠并發癥和妊娠結局影響的前瞻性隊列研究[J].中華婦產科雜志, 2019, 54(3): 184-188.
王艷,馬永紅,陸云.孕期體重指數干預對妊娠期糖耐量受損孕婦妊娠結局的影響[J].生殖醫學雜志, 2016, 25(11): 987-991.
趙欣,金春花.妊娠期肥胖管理國際動態與中國實踐[J].中國實用婦科與產科雜志, 2017, 33(6): 575-578.
王雪影,周莉.不同程度肥胖孕婦1 044例不良妊娠結局的回顧性分析[J].中國婦產科臨床雜志, 2023, 24(2): 162-166.
李雪姣,陳淑琴.妊娠期糖尿病OGTT結果與孕前體重指數的相關研究及危險因素分析[J].現代婦產科進展, 2020, 29(9): 694-696.
譚冰,曾巧莉,方凌燕,等.妊娠期糖尿病孕婦發生不良妊娠結局的危險因素分析及Nomogram預測模型構建[J].中國性科學, 2024, 33(2): 66-70.
初琦,譚育松,陰春霞,等.妊娠期糖尿病一日門診與妊娠不良結局的關系分析[J].中國婦幼保健, 2022, 37(23): 4335-4338.
桑素玲,張寧芝.妊娠期糖尿病孕婦年齡與圍生期結局關系[J].中國計劃生育學雜志, 2021, 29(3): 591-594.
饒勤,許麗艷,毛佳敏.妊娠期高血壓疾病患者分娩方式、終止妊娠時間與分娩結局相關性研究[J].齊魯護理雜志, 2020, 26(22): 84-87.

