基于手術壓瘡風險評估護理模式在老年膝關節置換術術中壓瘡預防中的應用分析

【摘要】 目的 探究基于手術壓瘡風險評估護理模式在老年膝關節置換術術中壓瘡預防中的應用效果。方法 選取2020年1月—2022年1月于萍鄉市第三人民醫院行膝關節置換術的64例老年患者,依據入院時間順序分組,2020年1月—2021年1月接受常規手術護理的32例老年患者為對照組,2021年1月—2022年1月接受基于壓瘡風險評估預防護理的32例老年患者為研究組,比較2組患者壓瘡發生情況、生活質量和護理滿意度。結果 研究組無壓瘡發生,對照組發生Ⅰ期壓瘡3例、Ⅱ期壓瘡2例、Ⅲ期壓瘡1例,研究組壓瘡發生率顯著低于對照組(Plt;0.05)。干預后,研究組生活質量綜合評定問卷(generic quality of life inventory 74,GQOLI-74)評分中物質生活狀態、心理功能、社會功能、軀體功能評分和總分均高于對照組(Plt;0.05)。干預后,研究組對護理的滿意度為96.88%,顯著高于對照組的68.75%(Plt;0.05)。結論 針對老年膝關節置換術患者采用基于壓瘡風險評估的預防護理可有效預防手術壓瘡,提高患者的生活質量,有助于提升護理滿意度,值得臨床推廣使用。
【關鍵詞】 膝關節置換手術;手術壓瘡風險評估;術中壓瘡
文章編號:1672-1721(2024)22-0126-03" " "文獻標志碼:A" " "中國圖書分類號:R473.6
老年患者由于年齡的原因,膝關節較易發生退行性病變。膝關節置換術作為該病癥的主要治療方式,具有療效確切、對膝關節功能改善良好等優勢。膝關節置換術屬于骨外科中較大的重建手術,患者術中術后較長時間無法活動,易引發一系列并發癥[1-2]。手術壓瘡作為手術治療中常見的并發癥,是由于患者皮膚或皮下組織長時間接受持續性壓力、摩擦等,引起血液灌注減少、皮膚結構改變、功能受損等,最終導致皮膚組織壞死,不僅加重了患者痛苦和精神負擔,耗費了醫療和護理資源,延緩了患者術后恢復,還是引發醫患糾紛的重要原因[3-4]。膝關節置換術患者作為手術壓瘡的高危人群,臨床格外重視此類患者的手術壓瘡預防護理工作[5]。本研究以64例患者為觀察對象,探討基于手術壓瘡風險評估護理模式在老年膝關節置換術術中壓瘡預防中的應用效果,報告如下。
1 資料與方法
1.1 一般資料
選取2020年1月—2022年1月于萍鄉市第三人民醫院行膝關節置換術的64例老年患者為研究對象。2組患者的一般資料比較,差異無統計學意義(Pgt;0.05),具可比性,見表1。本研究經醫院醫學倫理委員會批準通過,患者及其家屬知情并簽署知情同意書。
納入標準:年齡gt;60歲;經X射線確診為膝關節疾病;符合膝關節置換術指征;首次接受單側膝關節置換術;美國麻醉師協會分級為Ⅰ級、Ⅱ級。
排除標準:合并凝血功能障礙者;合并嚴重全身感染者;合并惡性腫瘤者;既往有壓瘡史或本次術前有壓瘡存在者;有可能會對觀察結果造成影響的皮膚疾病或皮膚瘢痕者;精神疾病或認知功能障礙者。
1.2 方法
對照組接受常規手術護理,包括術前體位指導、疼痛護理、受壓皮膚護理等。
研究組接受基于壓瘡風險評估的預防護理,具體如下。(1)術前壓瘡風險評估。護理人員采用壓瘡風險評估表評估患者壓瘡風險等級,包括感知、活動能力,潮濕程度、摩擦力或剪切力、營養攝入、移動能力等內容。其中,摩擦力或剪切力計分1~3分,其余維度均為1~4分,滿分23分,lt;9分為極度危險,10~12分為重度危險,13~14分為中度危險,15~18分為輕度危險。所有護理人員于研究開始前3個月接受相關護理干預方案培訓,且均通過考核。(2)預防干預。術前護理,護理人員在手術前1天與患者進行交流溝通,對患者的疾病情況以及風險等級再次進行評估并記錄。術中護理,護理人員調節手術室溫濕度至適宜范圍,對患者進行保暖護理。護理人員依據患者風險等級采取干預措施,麻醉時依據患者風險等級采取不同措施;在患者身后放置軟墊,材質可選用凝膠,患者手術肢體下方、枕后部等受壓部位采用泡沫敷貼,并采用體位墊。患者麻醉后,護理人員將卡托架消毒置于患者腰部,減小腰部壓力,保證束帶松緊度。護理人員關注患者皮膚和體征變化,對患者所用藥品提前進行加溫保溫處理,清理手術區中的液體敷料等,防止受壓部位被浸濕;在手術允許的情況下,護理人員可對患者身體受壓部位進行按摩,若術中出現皮膚壓紅等癥狀要及時采取減壓措施;密切觀察患者受壓部位情況。術后護理,手術結束前,護理人員可適當降低室溫,改變患者體位時需多人合作完成,護理人員動作需輕柔;患者回到病床后在兩腿間放置軟枕;護理人員定時評估患者受壓部位皮膚情況并采用潤滑藥物等,以改善患者局部血液循環。
1.3 觀察指標
(1)患者壓瘡情況。護理人員記錄2組患者手術中的壓瘡情況,壓瘡分期包括4期,評定標準[6]為,Ⅰ期,患者受壓部位非蒼白性發紅,局部發熱、紅腫和疼痛等,解除壓力30 min后皮膚尚無法恢復;Ⅱ期,患者部分皮層受損,局部受壓皮膚呈紫紅色且表皮出現硬結、水泡,無結痂但有較淺的開放性潰瘍;Ⅲ期,患者全層皮膚、皮膚組織缺失,潰瘍形成,但創傷未及肌肉、骨骼;Ⅳ期,組織全層缺損,可見筋膜、肌肉、韌帶和骨骼,創面有焦痂或腐肉,常伴潛行和竇道等。(2)患者生活質量。于干預后采用GQOLI-74評估[7],包括物質生活狀態、心理、社會、軀體功能4個維度,采用1~5分5級評分法,各維度得分均為100分,分值越高表示患者的生活質量越高。(3)患者護理滿意度。于干預后采用醫院自擬護理滿意度調查問卷對護理質量、護理態度、護理溝通、護理行為等進行評價,滿分100分,gt;80分為非常滿意,60~79分為一般滿意,lt;60分為不滿意。滿意率=(非常滿意例數+一般滿意例數)/總例數×100%。
1.4 統計學方法
采用SPSS 25.0統計學軟件進行數據處理,計數資料以百分比表示,行χ2檢驗,計量資料以x±s表示,行t檢驗,Plt;0.05為差異有統計學意義。
2 結果
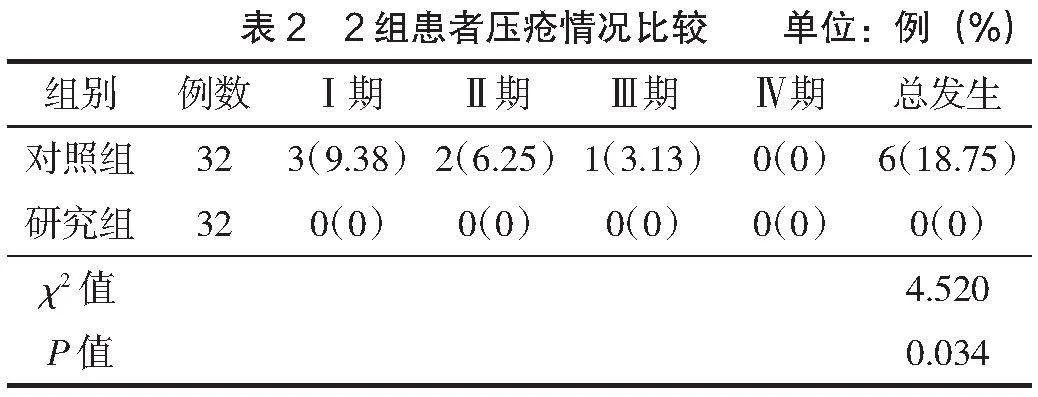
2.1 2組患者壓瘡情況比較
研究組壓瘡發生率為0%,顯著低于對照組的18.75%(Plt;0.05),見表2。
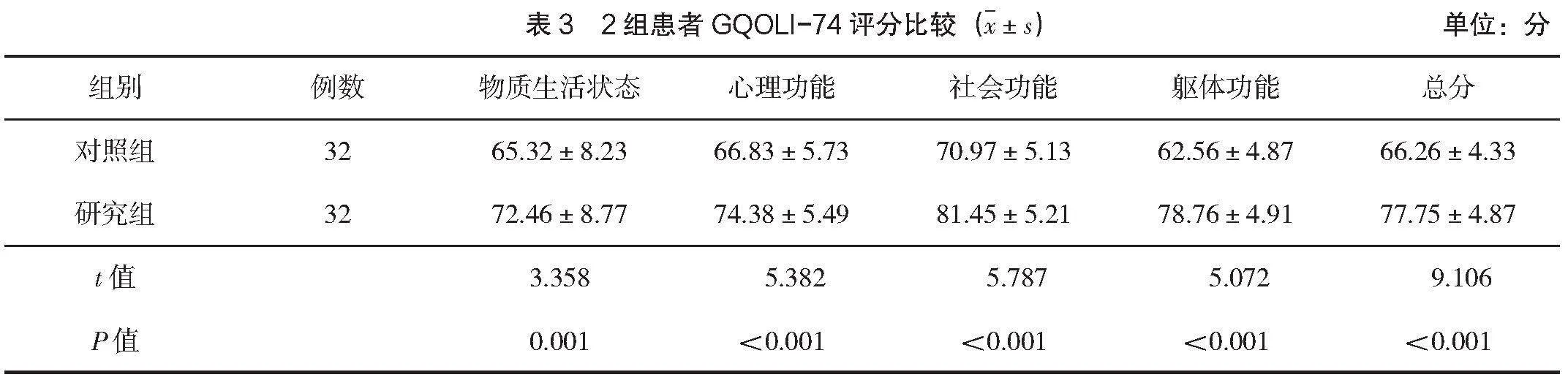
2.2 2組患者GQOLI-74評分比較
干預后,研究組GQOLI-74評分中物質生活狀態、心理功能、社會功能、軀體功能評分和總分均高于對照組(Plt;0.05),見表3。
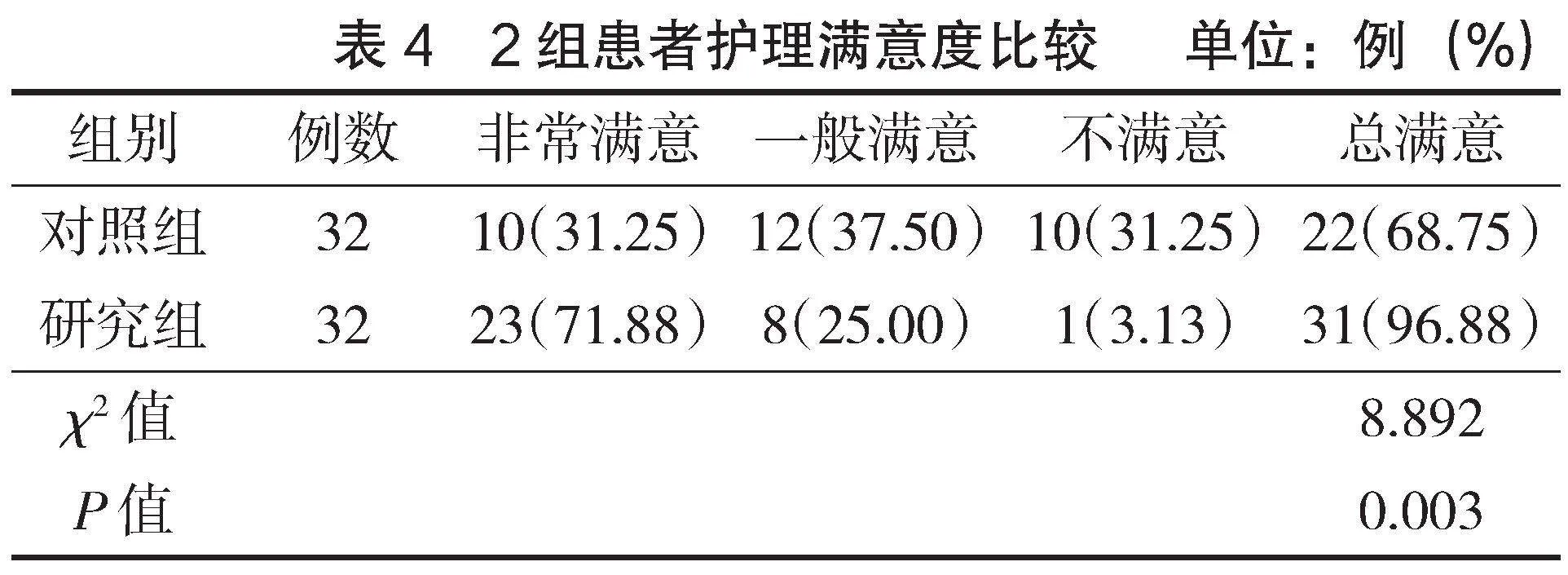
2.3 2組護理滿意度比較
研究組對護理滿意度為96.88%,顯著高于對照組的68.75%(Plt;0.05),見表4。
3 討論
術中壓瘡是手術過程中強迫體位所致,又稱體位性壓瘡,為機體局部組織長時間在壓力、摩擦力、剪切力單獨或聯合作用下出現血液循環障礙,導致皮膚和(或)皮下組織損傷,高發部位為骨隆突處,高發時間為術后數小時至1周內,絕大多數不超過術后3 d。由于膝關節置換術患者多為老年人,機體功能退化,對手術耐受性較差,手術期間極易發生壓瘡,對患者的治療以及預后不利。研究發現[8],對行手術患者進行科學、有效的護理可顯著減少患者手術壓瘡的發生,同時可減少其他并發癥的發生。有研究證明[9],預防性護理干預模式在手術壓瘡中的干預效果良好,可顯著降低手術壓瘡的發生風險。由此可見,針對壓瘡的護理具有重要意義。
手術壓瘡的發生通常與手術時間、患者年齡、患者體質量和患者體位等因素相關[10]。其中,手術時間越長,患者局部受壓時間也越長,組織缺血時間較長,易導致壓瘡;患者年齡越大,組織的生長能力衰退,加之老年患者皮膚薄、干燥、彈性較差等原因,局部受壓后皮膚及皮下組織極易缺血,引發并發癥;患者體質量過輕或過重均會導致壓瘡的發生,其中體質量較重者對皮膚的壓力較大,壓瘡更易形成,而體質量過輕者由于皮下脂肪較少,局部受壓后皮膚缺乏保護,導致皮下血管受壓較大,最終形成壓瘡;手術體位則決定了患者的受壓部位,體位擺放不恰當可導致局部壓瘡;患者手術中需接受麻醉,麻醉藥物可導致受阻滯部位的血液循環減慢,局部皮膚組織缺血,同時患者對疼痛和壓力的敏感度大幅下降,極易導致局部壓瘡形成[11-12]。
本研究采用的基于壓瘡風險評估的預防性護理,先通過調查表將患者依據風險等級分級,隨后在術前再次確認,術中和術后依據患者的風險等級采用不同的干預措施,比如調節手術室溫度、采用凝膠墊、受壓處敷貼泡沫敷貼、按摩、放置卡托架和體位護理等,在手術中時刻觀察患者皮膚受壓情況,可最大限度降低患者手術壓瘡風險[13]。本研究結果顯示,研究組無壓瘡發生,對照組發生Ⅰ期壓瘡3例、Ⅱ期壓瘡2例、Ⅲ期壓瘡1例,且研究組壓瘡發生率顯著低于對照組,提示采用基于壓瘡風險評估的預防性護理對行膝關節置換術的老年患者手術壓瘡預防效果顯著優于常規干預。進一步對患者的生活質量進行研究發現,干預后,研究組GQOLI-74評分中物質生活、心理功能、社會功能、軀體功能評分和總分均高于對照組,說明與常規干預相比,采用基于壓瘡風險評估的預防性護理能顯著提高患者的生活質量,有利于患者預后。采取基于壓瘡風險評估的預防性護理,減少了壓瘡的發生,患者免受壓瘡并發癥帶來的痛苦,生活質量得以提高。此外,干預后研究組對護理的滿意度為96.88%,顯著高于對照組,表示采用基于壓瘡風險評估的預防性護理能夠提高患者對護理的滿意度。
綜上所述,在行膝關節置換術的老年患者中采用基于手術壓瘡風險評估的預防護理,可顯著減少患者手術壓瘡的發生,在此方案干預下患者生活質量顯著提高,同時也能提高患者對護理的滿意度,具有臨床使用價值。

