腰硬聯合麻醉用于無痛分娩產婦的鎮痛效果觀察


【摘要】目的 觀察腰硬聯合麻醉用于無痛分娩產婦的鎮痛效果,為臨床提供參考。方法 回顧性分析2023年1月至10月于黔西南布依族苗族自治州人民醫院進行無痛分娩的150例產婦的臨床資料,根據麻醉方法不同分為對照組(75例,行單獨硬膜外麻醉)和觀察組(75例,行腰硬聯合麻醉)。比較兩組產婦視覺模擬量表(VAS)疼痛評分、產程、中轉剖宮產情況、產后出血量、新生兒阿氏(Apgar)評分、產婦與新生兒不良結局發生情況。結果 兩組產婦VAS疼痛評分具有時間、組間和交互效應差異;兩組產婦鎮痛后5~30 min的VAS疼痛評分均呈降低趨勢,且觀察組均低于對照組(均Plt;0.05)。與對照組比較,觀察組產婦第一產程、第二產程、第三產程和總產程時間均更短(均Plt;0.05)。兩組產婦中轉剖宮產率比較,差異無統計學意義(Pgt;0.05);觀察組產婦產后出血量少于對照組(Plt;0.05)。兩組新生兒Apgar評分均具有時間、組間和交互效應差異(均Plt;0.05);兩組新生兒出生后5 、10 min的Apgar評分均呈升高趨勢,且觀察組均更高(均Plt;0.05)。觀察組產婦與新生兒不良結局總發生率低于對照組(Plt;0.05)。結論 腰硬聯合麻醉的應用能有效增強無痛分娩產婦的鎮痛效果,縮短產程,且可降低新生兒及產婦不良結局發生風險。
【關鍵詞】腰硬聯合麻醉;無痛分娩;鎮痛;產程
【中圖分類號】R614;R714.7 【文獻標識碼】A 【文章編號】2096-2665.2024.15.0001.03
DOI:10.3969/j.issn.2096-2665.2024.15.001
無痛分娩可提高分娩過程的舒適度,減輕產婦生理和心理上的負擔,進而降低分娩并發癥的發生風險[1]。在臨床實踐中,無痛分娩常用的麻醉方法包括硬膜外麻醉和腰硬聯合麻醉等[2]。硬膜外麻醉具有較強的中樞神經系統抑制作用,能有效減輕產婦術中的疼痛感。然而,其穿刺技術較為復雜,可能引發神經損傷、硬膜外血腫等并發癥[3]。腰硬聯合麻醉通過在產婦腰椎間隙注射麻醉藥物,有效減輕子宮收縮痛和分娩痛,具備起效迅速、完全阻滯、全面鎮痛和肌肉松弛等特點[4]。基于此,本研究探討腰硬聯合麻醉在產婦無痛分娩過程的應用效果,現報道如下。
1 資料與方法
1.1 一般資料 回顧性分析2023年1月至10月于黔西南布依族苗族自治州人民醫院進行無痛分娩的150例產婦的臨床資料,根據麻醉方案不同分為對照組(75例)和觀察組(75例)。對照組產婦年齡22~35歲,平均年齡(27.46±5.22)歲;孕周37~42周,平均孕周(39.51±0.53)周。觀察組產婦年齡21~35歲,平均年齡(27.45±5.21)歲;孕周37~42周,平均孕周(39.45±0.52)周。兩組產婦一般資料比較,差異均無統計學意義(均Pgt;0.05),組間具有可比性。本研究經黔西南布依族苗族自治州人民醫院醫學倫理委員會批準。納入標準:⑴均為初產婦且單胎妊娠;⑵產婦可自主溝通。排除標準:⑴合并肝、腎等重要臟器功能障礙者;⑵對本研究使用的麻醉藥物過敏者。
1.2 麻醉方法 常規消毒、鋪巾,監測兩組產婦血壓與胎心,并給予吸氧等干預。給予對照組產婦硬膜外麻醉。產婦取左側臥位,宮頸口擴張至3~4 cm,以腰椎骨L2~L3椎間隙為穿刺點,將麻醉導管放置在硬膜外腔。以回抽時無腦脊液回流為穿刺成功標志。通過麻醉導管注入5 mL的2%鹽酸利多卡因注射液(江蘇悅興藥業有限公司,國藥準字H32025054,規格:5 mL∶0.1 g),5 min后測試麻醉平面。排除全脊椎麻醉后,連接注射泵(河南通盛易達醫用電子設備股份有限公司,豫械注準20202141525,型號:TS-201B),首次注入鎮痛泵藥液10 mL。鎮痛泵藥液配制包括20 mL的0.75%鹽酸羅哌卡因注射液(浙江仙琚制藥股份有限公司,國藥準字H20163208,規格:10 mL∶75 mg)、60 μg的枸櫞酸舒芬太尼注射液(宜昌人福藥業有限責任公司,國藥準字H20054171,規格:1 mL∶50 μg)及130 mL的0.9%生理鹽水。背景劑量:8 mL/h,患者自控鎮痛劑量:5 mL,鎖定時間:30 min。停止給藥標志:宮頸口全開。給予觀察組產婦腰硬聯合麻醉。產婦取左側臥位,宮口擴張至3~4 cm時予硬膜外穿刺,以腰椎骨L3~L4椎間隙為穿刺點,直至蛛網膜下腔。待腦脊液滴出后,即注入0.2 mL的1%羅哌卡因和3 μg的舒芬太尼,并妥善固定硬膜外導管。待患者麻醉平面穩定后即可連接自控鎮痛泵。鎮痛泵藥液配制、使用方法與對照組一致,當宮口完全擴張時,停止給藥。
1.3 觀察指標 ⑴比較兩組產婦視覺模擬量表(VAS)疼痛評分。比較兩組產婦鎮痛前及鎮痛后5 、10 和30 min的VAS疼痛評分,評分范圍為0~10分,評分越高提示疼痛越嚴重[5]。⑵比較兩組產婦第一、二、三產程和總產程時間。⑶比較兩組產婦中轉剖宮產情況和產后出血量。中轉剖宮產指征:胎兒體質量超過4 kg、胎位不正、前置胎盤和臍帶脫垂等;產后出血量采用稱重法進行測量。⑷比較兩組新生兒阿氏(Apgar)評分。測定新生兒出生后1 、5 和10 min的Apgar評分,0~3分為重度窒息,4~7分為輕度窒息,8~10分為正常新生兒[6]。⑸比較兩組產婦與新生兒不良結局發生情況。產婦與新生兒不良結局包括新生兒窒息、宮內窘迫和會陰側切。產婦與新生兒不良結局總發生率=產婦與新生兒不良結局例數之和/總例數×100%。
1.4 統計學分析 采用SPSS 22.0統計學軟件處理數據。計量資料以(x)表示,采用t檢驗,不同時間點結果比較采用重復測量方差分析,其兩兩比較采用LSD-t檢驗;計數資料以[例(%)]表示,采用χ2檢驗。以Plt;0.05為差異有統計學意義。
2 結果
2.1 兩組產婦VAS疼痛評分比較 兩組產婦的VAS疼痛評分均具有時間、組間和交互效應差異;兩組產婦鎮痛后5~30 min VAS疼痛評分均呈降低趨勢,且觀察組均更低,差異均有統計學意義(均Plt;0.05),見表1。
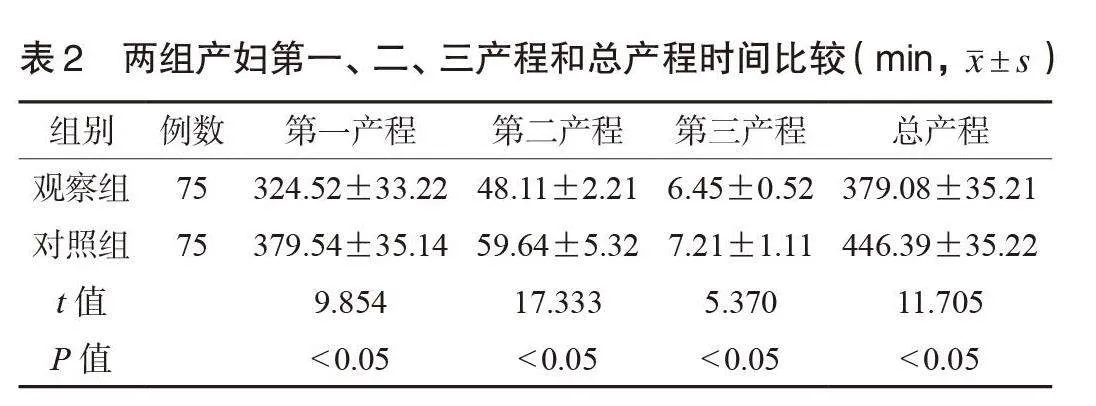
2.2 兩組產婦第一、二、三產程和總產程時間比較 與對照組比較,觀察組產婦第一產程、第二產程、第三產程和總產程時間均更短,差異均有統計學意義(均Plt;0.05),見表2。
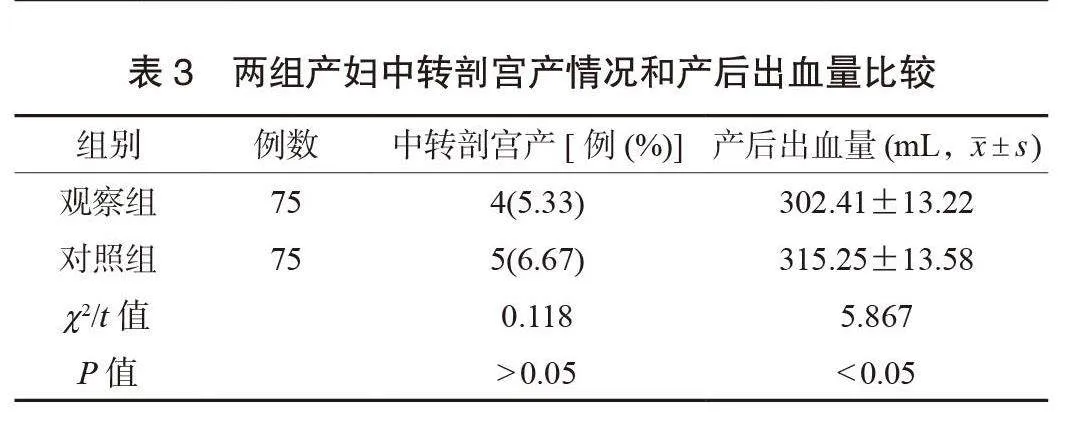
2.3 兩組產婦中轉剖宮產情況和產后出血量比較 兩組產婦中轉剖宮產率比較,差異無統計學意義(Pgt;0.05);觀察組產婦的產后出血量少于對照組,差異有統計學意義(Plt;0.05),見表3。
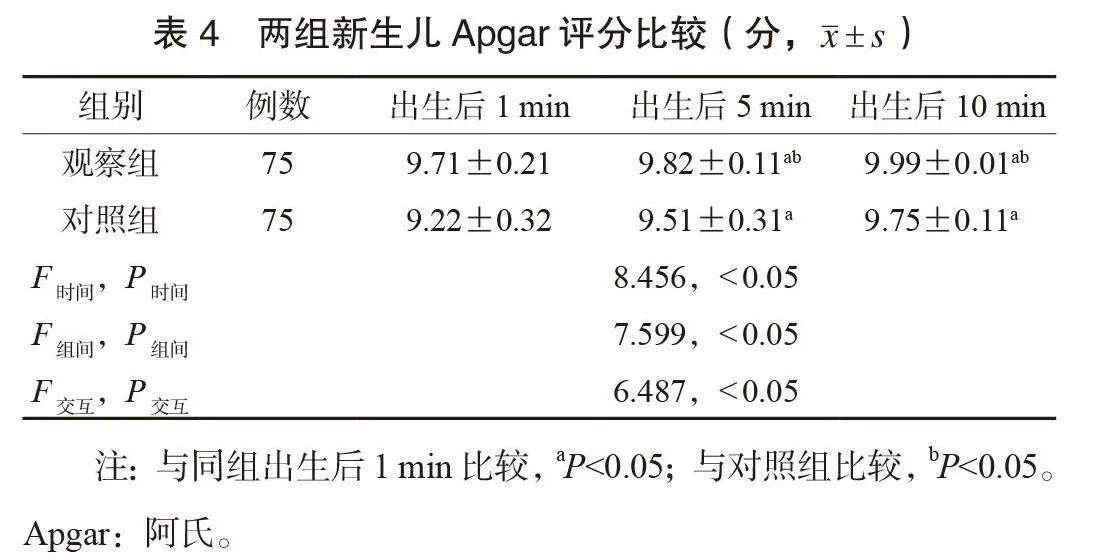
2.4 兩組新生兒Apgar評分比較 兩組新生兒的Apgar評分均具有時間、組間和交互效應差異;兩組新生兒出生后5、10 min的Apgar評分均呈升高趨勢,且觀察組均更高,差異均有統計學意義(均Plt;0.05),見表4。
2.5 兩組產婦與新生兒不良結局發生情況比較 觀察組產婦與新生兒不良結局總發生率低于對照組,差異有統計學意義(Plt;0.05),見表5。
3 討論
腰硬聯合麻醉是一種復合麻醉方式,由蛛網膜下腔阻滯麻醉與硬膜外阻滯麻醉組合而成[7]。在硬膜外阻滯麻醉過程中,通過對硬膜外腔內注射麻醉藥物,使脊神經根受到阻滯,從而實現對該神經支配部位的麻醉。該麻醉方法具有麻醉效果明確、不良反應較少的優勢[8]。蛛網膜下腔阻滯麻醉可使藥物靶向作用于脊神經,作用迅速,效果明確,且術后鎮痛效果較好,有利于緩解疼痛。將兩種麻醉方法聯合應用,可彌補各自局限,提升整體麻醉效果[9]。
本研究結果顯示,兩組產婦VAS疼痛評分均具有時間、組間和交互效應差異;兩組產婦鎮痛后5~30 min的VAS疼痛評分均呈降低趨勢,且觀察組均低于對照組,提示腰硬聯合麻醉在分娩鎮痛方面展現出更顯著的效果。分析原因為,腰硬聯合麻醉具備阻滯痛覺傳導的作用。在分娩過程中,子宮收縮及宮頸擴張均會導致產婦劇烈疼痛,腰硬聯合麻醉通過在脊髓水平阻斷痛覺神經傳導,從而緩解產婦的疼痛感。此外,腰硬聯合麻醉還能抑制交感神經傳導。分娩過程中,產婦的交感神經系統易受刺激,引發心動過速、血壓升高等應激反應,腰硬聯合麻醉有利于抑制交感神經傳導,降低產婦的應激反應,使分娩過程更順利,減輕疼痛感[10]。相關研究顯示,在分娩過程中,產婦機體會釋放大量的兒茶酚胺和皮質醇等,會加重疼痛感,腰硬聯合麻醉可以通過抑制兒茶酚胺和皮質醇的釋放,進一步減輕產婦的疼痛程度[11]。本研究結果顯示,觀察組產婦的第一產程、第二產程、第三產程和總產程時間均短于對照組;兩組產婦中轉剖宮產率比較,差異無統計學意義;觀察組產婦產后出血量少于對照組,提示腰硬聯合麻醉有利于縮短產程,減少產后出血。分析原因為,腰硬聯合麻醉促使產婦松弛肌肉,進而使產道擴張更為順暢,有利于胎兒順利通過產道。同時,麻醉還能減輕產婦的應激反應,使其在分娩過程中保持鎮靜,從而提高分娩效率。有研究顯示,麻醉作用下產婦及胎兒的風險較低,即使出現分娩困難,也可以通過藥物調整產婦的生理狀態,使其適應分娩過程,提高產婦及胎兒的安全[12]。產后出血是產婦分娩后的常見并發癥,影響產婦恢復過程及遠期生活質量。腰硬聯合麻醉可以降低產婦的應激反應,可有效減少產后出血的風險。本研究結果顯示,兩組新生兒的Apgar評分均具有時間、組間和交互效應差異;兩組新生兒出生后5、10 min的Apgar評分均呈升高趨勢,且觀察組均更高;觀察組產婦與新生兒不良結局發生率更低,提示腰硬聯合麻醉用于無痛分娩可降低新生兒及產婦不良結局發生風險。分析原因為,腰硬聯合麻醉通過作用于脊髓神經,抑制疼痛信號的傳導,從而減輕分娩疼痛。在分娩過程中,麻醉藥物僅作用于局部,短時間內即可達到麻醉效果,因此,通過胎盤的麻醉藥物劑量極低,不會對新生兒產生不良影響。臨床研究顯示,腰硬聯合麻醉具有快速代謝的特點,麻醉藥物在體內的代謝速度較快,短時間內即可排出體外,不會對產婦和新生兒產生長期影響[13]。此外,本研究選擇了對新生兒呼吸、循環等系統影響較小的麻醉藥物,進一步降低了新生兒不良結局的風險。
綜上所述,腰硬聯合麻醉能提高無痛分娩產婦的鎮痛效果,縮短產程,且可降低新生兒及產婦不良結局發生風險。
參考文獻
仇麗雅,吳超賢,蔡波.無痛分娩不同麻醉方案對產婦泌乳功能、腸道功能及應激反應的影響[J].中國計劃生育學雜志, 2023, 31(1): 85-89.
趙冬冬,于俊相.小劑量羅哌卡因聯合舒芬太尼在無痛分娩連續硬膜外麻醉中的應用[J].中國藥物濫用防治雜志, 2023, 29(1): 49-52.
王鵬.右美托咪定復合羅哌卡因硬膜外麻醉在無痛分娩中的應用效果[J].中國現代藥物應用, 2023, 17(11): 108-110.
李隆基.腰麻與硬膜外聯合麻醉與單純硬膜外麻醉用于無痛分娩[J].山西衛生健康職業學院學報, 2023, 33(1): 45-46.
孫兵,車曉明.視覺模擬評分法(VAS)[J].中華神經外科雜志, 2012, 28(6): 645.
Ameircan Academy of Pediatrics Committee on Fetus and Newborn, American College of Obstetrians and Gynecologists Committee on Obstetric Practice. The Apgar score[J]. Pediatrics, 2015, 136(4): 819-822.
孟雅靜,任俊屹.腰硬聯合麻醉在無痛分娩產婦中的應用效果[J].國際醫藥衛生導報, 2024, 30(5): 829-833.
王健,王展.腰硬聯合麻醉在經陰道無痛分娩產婦中的應用效果[J].臨床醫學研究與實踐, 2023, 8(7): 86-89.
楊恩亮,田秀娟,李聰穎,等.腰硬聯合麻醉復合硬膜外鎮痛對妊娠高血壓產婦行無痛分娩的產程時間及術后血清PRL、t-PA水平的影響[J].河北醫藥, 2023, 45(7): 1011-1014, 1018.
吳曉慧.腰硬聯合麻醉對初產婦無痛分娩的麻醉效果研究[J].中國現代藥物應用, 2022, 16(4): 60-62.
周莉,李俊.腰硬聯合麻醉在無痛分娩中的應用效果探討[J].臨床醫學工程, 2022, 29(1): 21-22.
曹峰.小劑量羅哌卡因復合舒芬太尼腰硬聯合麻醉用于無痛分娩對母嬰結局的影響[J].臨床合理用藥雜志, 2022, 15(32): 123-126.
王玲玲,彭貴青,趙崇法.無痛分娩產婦腰硬聯合麻醉與硬膜外麻醉對促腎上腺皮質激素皮質醇及C-反應蛋白水平的影響[J].中國婦幼保健, 2020, 35(24): 4884-4886.

