原發性腎病綜合征并發急性腎損傷48例臨床病理分析
周進
(宜賓市第二人民醫院腎內科,四川宜賓644000)
急性腎損傷(AKI)是原發性腎病綜合征(PNS)的并發癥之一。它可發生于PNS病程中的任何階段。若能及時明確診斷,給予合理治療,大部分患者腎功能可好轉,預后較好,但也有少數病例發展為慢性腎衰竭,需要終生替代治療。現將我科收治的48例病例,報道如下。
1 資料與方法
1.1 研究對象及標準
收集我院2005年1月~2010年3月PNS合并AKI患者48例,其中男25例,女23例,年齡14~58歲,平均年齡(36.5± 12.5)歲。自PNS發病(或復發)至入院時間為3~50d,其中43例屬首發的NS,5例為復發性NS。所有病例均符合以下標準:①24h尿蛋白定量>3.5g,血清白蛋白<30g/L,明顯水腫,高脂血癥;②排除繼發性腎病綜合征(如系統性紅斑狼瘡、乙型肝炎病毒相關性腎炎、過敏性紫癜、腎淀粉樣變和糖尿病等);③均進行成功的腎活組織病理檢查;④符合AKI的診斷[1],即48h內血肌酐上升≥0.3mg/dL(26.5umol/L)或較原先水平增高50%;和(或)尿量減少至0.5mL/(kg·h)×6h(排除梗阻性腎病或脫水狀態);并排除慢性腎功能衰竭的可能。
1.2 方法
收集所有病例臨床資料 (1)臨床指標:有無水腫、肉眼血尿、高血壓;(2)實驗室指標:24h尿蛋白定量、血肌酐、血清白蛋白、甘油三酯、總膽固醇;(3)腎臟病理學資料:全部患者均在B超直接引導下,用腎活檢自動穿刺針一次性快速穿刺腎臟,取活組織2~3塊,分別送南京軍區福州總醫院病理科行光鏡、免疫熒光、電鏡檢查。腎活檢取材腎小球10個以上,主要觀察腎小球、腎小管、腎間質和血管的各種病理改變。
2 結果
2.1 臨床特點
48例患者入院時均表現明顯浮腫,其中31例伴胸水和(或)腹水,占65%;血尿41例,其中肉眼血尿8例,占17%;表現為急性腎炎綜合征的17例,占35%;合并惡性高血壓3例,占6%;所有患者均出現不同程度的尿量減少,日尿量50~1200mL,平均(425±379)mL,其中28例24h尿量<400mL,占58%。
2.2 實驗室檢查
所有患者均有大量蛋白尿,(3.5~13.4)g/24h,平均(6.7± 3.9)g/24h,低白蛋白血癥(8~21)g/L,平均(11.4±7.8)g/L及高脂血癥;腎功能異常:BUN(10.5~35.5)mmol/L,平均(18.3±5.2)mmol/L,SCr(146.5~822.3)μmol/L,平均(293.7±69.1)μmol/L。
2.3 病理改變
腎臟病理檢查:大部分呈彌漫性間質水腫,腎小管上皮細胞變性、壞死、脫落伴再生,少數可見腎小管細胞壞死及小管內出現明顯管型。48例中系膜增生性腎小球腎炎22例,占46%;微小病變10例,占21%;IgA腎病9例,其中纖維細胞性新月體腎炎2例,毛細血管內增生性腎炎1例,占19%;增生硬化型腎炎5例,占10%;局灶節段型腎小球硬化及膜性腎病各1例,分別占2%。見表1。
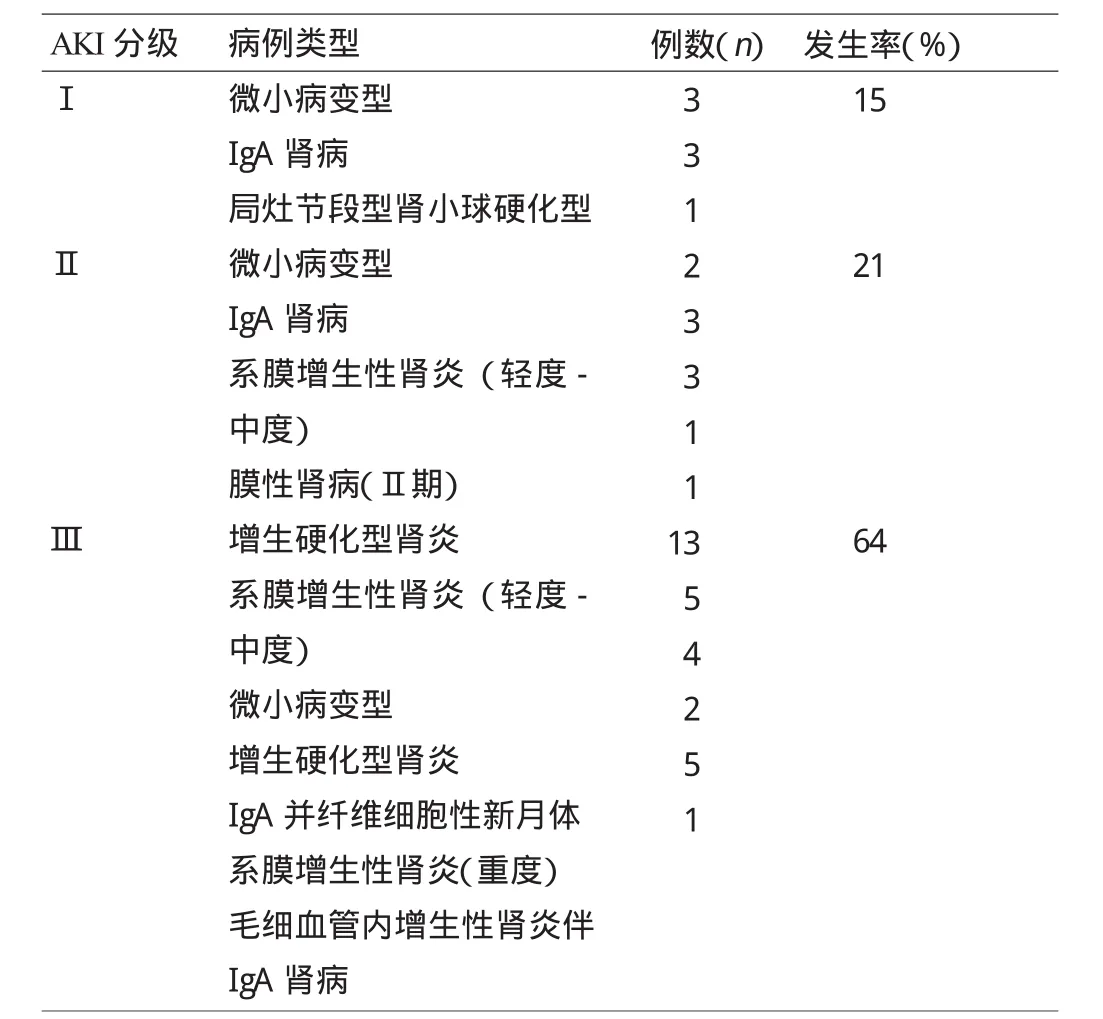
表1 腎臟病理檢查結果
2.4 治療及轉歸
所有患者均采用速尿或托拉塞米間斷利尿或低分子右旋糖酐中加入速尿治療,積極去除誘因,并依據病理分型予以常規劑量強的松(每天1mg/kg)和(或)細胞毒藥物及抗凝治療。其中5例患者行血液透析治療3~7次。經5~30d,平均(7.1±3.4)d,治療后腎功能恢復正常或接近正常,血肌酐下降至(53.0~108.3)μmol/L,平均(84.2±10.3)μmol/L。尿蛋白不同程度減少,尿量增加,全身水腫減輕或消退。但5例腎活檢病理類型為增生硬化性腎炎中2例轉為終生腎替代治療,1例重度系膜增生性腎炎、1例毛細血管內增生性腎炎伴IgA腎病及1例局灶節段性腎小球硬化,腎功能恢復欠佳。
3 討論
AKI是PNS的常見并發癥之一,國內報道其發病率為2.1%~8.8%,本組資料顯示AKI占同期原發性腎病綜合征住院病例的3.8%,與之相符。臨床類型以少尿型居多(58%),各個年齡段均可發生,但多見于年齡較大、腎病綜合征較重、血壓(特別是收縮壓)較高者,部分可有惡性高血壓[2]。PNS并發AKI的發病機制尚不明確,多數學者認為主要與腎內缺血、間質水腫、藥物等因素相關[3]。本研究48例患者中43例均有不同程度腎間質明顯水腫,腎小管上皮細胞空泡變性、壞死、脫落伴再生,證實腎間質缺血、水腫等病變確實是NS合并AKI的主要原因。其他原因[4]還有腎靜脈血栓形成、蛋白阻塞腎小管及PNS轉型等。
本研究回顧性分析了48例患者,發現PNS的各種不同病理類型均可并發AKI,尤以系膜增生、微小病變和IgA腎病最常見,共占86%。與文獻報道[5]一致。從48例患者治療效果與病理類型關系看,顯示PNS并發AKI治療效果和預后與病理類型密切相關。48例患者中顯效43例,占89%,其中系膜增生性腎炎20例,微小病變占10例,IgA腎病8例,共占顯效患者的88%,這說明微小病變、系膜增生及IgA腎病雖然容易發生AKI,但依據病理類型給予分型治療,治療效果和預后相對較好,與文獻報道[6]相符。3例增生硬化性腎炎2例IgA并纖維細胞性新月體(免疫強化治療)及1例Ⅱ期膜性腎病(加用細胞毒藥物)顯效;2例增生硬化性腎炎轉為終生腎替代治療,另1例局灶節段性硬化、1例毛細血管內增生性腎炎伴IgA腎病、1例重度系膜增生性腎炎均恢復欠佳,治療效果和預后比輕度系膜增生差。本研究還報道了1例毛細血管內增生性腎炎伴IgA腎病,以往報道較少,其同時存在毛細血管內增生性腎炎及IgA腎病的病理特點,恢復較慢,預后較差。
綜上所述,對PNS合并腎AKI患者,應力求明確病因及病理類型,重視病理診斷,把腎臟病理與臨床更好地結合起來,對指導治療及判斷預后將有非常重要的作用。
[1]王海燕.腎臟病學[M].北京:人民衛生出版社,2008:827.
[2]王海燕.腎病綜合征時的急性腎功能衰竭[J].中華內科雜志,1995,34(3):149.
[3]Loghman-Adham M,Siegler RL,Pysher TJ.Acute renal failure in idiopathic nephrotic syndrome[J].Clin Nephrol,1997,47(2):76-80.
[4]Waikar SS,Bonventre JV.Biomarkers for the diagnosis of acute kidney injury[J].Curr Opin Nephrol Hypertens,2007,16(6):557-564.
[5]Hull RP,Goldsmith DJ.Nephrotic syndrome in adults[J].BMJ,2008,336(7654):1185-1189.
[6]Spurgeon-Pechman KR,Donohoe DL,Mattson DL,et al.Recovery from acute renal failure predisposes hypertension and secondary renal disease in response to elevated sodium[J].Am J Physiol Renal Physiol,2007,293(1):269-278.

