12例嗅神經母細胞瘤的臨床分析
黃永平,何 健
(宜春市人民醫院耳鼻咽喉科,江西宜春336000)
嗅神經母細胞瘤是一種形態上類似嗅上皮、神經外胚層來源罕見的腫瘤。它也可發生在篩板或以上的中鼻甲外側區域,而且往往侵入鼻竇,癥狀與腫瘤發生的部位和腫瘤的侵襲性有關[1]。目前國內外對該病尚無太多的治療研究。1991年1月至2009年6月宜春市人民醫院收治嗅神經母細胞瘤患者12例,就其臨床特點及治療效果報告如下。
1 資料與方法
1.1 一般資料
收集在本院診治的嗅神經母細胞瘤患者12例,均經電子鼻咽鏡檢查或手術取得組織學證實。其中男 7例,女5例,男女之比為 1.33∶1,年齡 18~80歲,中位年齡54歲,其中10~20歲4例(33.3%);21~30歲1例(8%);31~40歲1例(8%);41~50歲1例(8%);51~60歲3例(25%);60歲以上2例(17%)。按Kaish分期系統[2]分期:A期(腫瘤局限于鼻腔)1例;B期[病灶位于單側或雙側鼻腔,且具有鄰近器官(副鼻竇或鼻咽等)受侵]2例;C期(有頸淋巴結轉移或遠處轉移)9例。
1.2 方法
1.2.1 手術方法
所有的患者均行腫瘤切除術,其中根治術8例(A期1例,因為鼻部息肉而行根治性手術;B期2例,接受根治性手術由鼻側切開;C期5例,因淋巴結轉移行根治術,包括鼻側切開根治術和上頜骨切除術),非根治性手術4例(C期,行上頜骨切除術和部分上頜骨切除術)。
1.2.2 放射治療
放射治療在手術1個月后開始進行,聯合化療在化療后 1個月之內開始。所有患者均采用 24 M eV的直線加速器,行外部放射治療,采用常規治療方式。個體化的治療計劃包括:5例患者3野交叉放療,7例患者行2對穿野照射。照射范圍包括從原發腫瘤邊界(GTV)外放1~2 cm。42~70 Gy的總劑量給予4~10周,2戈瑞分割。
1.2.3 化療
術后10例患者接受化療(1例 B期,9例 C期)。卡鉑(江蘇恒瑞制藥,50 mg?支-1,批號:07110712)300 g?m-2靜脈滴注 ,第 1天 ,依托泊苷(vp-16,海佳倫生物科技有限公司,100m g?支-1,批號:080702)100 mg?m-2靜脈滴注,第1-5天,每3周1個周期,共治療4~6個周期。2個周期后,評價治療效果。
1.3 隨防
全部病例均采用信件及電話隨訪。隨訪截止日期為2010年6月28日,隨訪時間為 6~120個月,中位隨訪時間 19.5個月。無 1例失訪,隨訪率100%。
2 結果
2.1 基本資料
12例患者均經病理證實為嗅神經母細胞瘤,病變均在鼻腔。患者基本資料見表1。
2.2 癥狀與體征
鼻塞11例(91.7%),嗅覺喪失、流淚、頭痛9例(75.0%),眼球突出及面部腫脹5例(41.7%),顱內高壓癥狀1例(8.3%)。病變局限單側、無鄰近器官受侵者1例(8.3%);病灶位于單側或雙側鼻腔,且具有鄰近器官(副鼻竇或鼻咽等)受侵者 2例(16.7%)。頸淋巴結轉移9例(75.0%),遠處轉移4例(33.3%),轉移部位為骨和肺臟。鼻腔內腫瘤均位于鼻腔頂部,見表1。
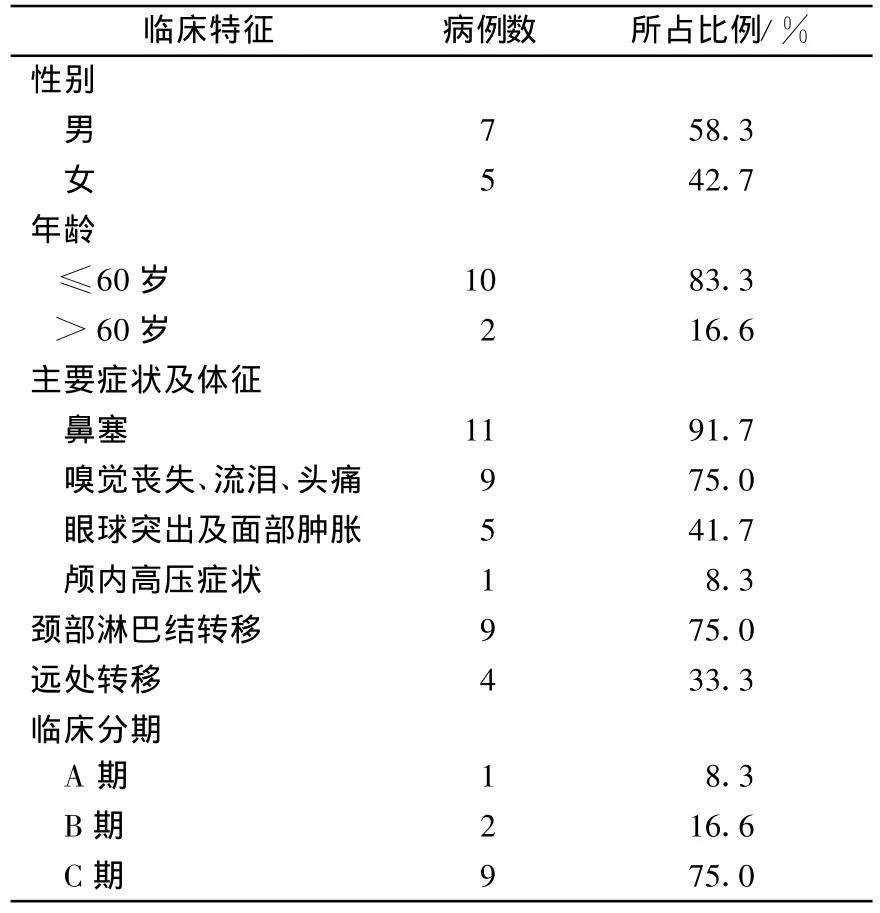
表1 12例患者的基本情況
2.3 治療和分期
12例患者中位生存期63(6~120)個月,2例早期患者至今存活。
A期1例患者的原發腫瘤是一個偶然發現的息肉,行根治性手術,術后行放療,1 Gy/5周,至今無病存活。
B期2例中1例患者是位80歲婦女,術后接受放療總劑量60Gy/6周,生存期為27個月,該患者隨訪中死于心肌梗死;另1例術后行放、化療綜合治療,現存活。
C期9例患者行手術、化療、放療綜合治療。其中頸部淋巴結轉移5例,肺轉移2例,骨轉移2例。5例頸部淋巴結轉移患者行根治性手術,術后給予瘤床及淋巴引流區放療,總劑量42~70Gy,其中1例經根治性手術后行放療,在放療42Gy時,由于嚴重的黏膜損害而停止治療,5周后侵犯血管神經,死于局部復發。余4例患者根治術后給予聯合放化療,3例生存期超過3年,1例超過5年,最終死于局部復發,侵犯或遠處轉移。4例行姑息性手術,術后行全身化療,并對殘存腫瘤姑息放療,總劑量42~60Gy,無1例存活超過1年。
3 討論
嗅神經母細胞瘤是罕見的鼻腔惡性腫瘤,呈浸潤性生長,極易侵犯鄰近組織或器官,中晚期可發生淋巴結或血行轉移。本病大約占鼻腔腫瘤的3%[1]。本病發病年齡呈現雙峰式分布(10~20歲和50~60歲),大部分患者有較長時間的鼻塞、反復鼻衄和嗅覺喪失。由于本病無明顯特異性癥狀,臨床上容易誤診為鼻息肉或其他惡性腫瘤。因此臨床對持續鼻塞和鼻衄的早期病例應警惕嗅神經母細胞瘤的可能性。由于腫瘤呈浸潤性生長,故侵犯眼眶導致突眼,侵犯上領竇引起面部腫脹,侵及顱內可出現頭痛等顱內高壓癥狀等。另外常發生淋巴結轉移和血行轉移,多為骨、肺轉移。當鼻腔頂部出現結節狀或息肉狀腫物時,要考慮本病可能,要進行活檢明確診斷。
大部分的嗅神經母細胞瘤患者在第1次診治時已經處于進展期,最佳初始治療尚未確定。目前的治療方式有單純手術、放射治療、聯合手術及術前放療、聯合手術和術后放療、化療或化放療。嗅神經母細胞屬于放射不可治愈性疾病,因視神經和嗅覺系統限制了劑量的提高。不能治愈的患者最終死于局部復發(顱內和大血管直接侵犯)和遠處轉移,33%的病例出現遠處轉移,最常見的是肺、骨、淋巴結轉移[3-5]。
近幾年來,隨著顱面切除術的引入,外科技術逐漸提高,這種方法包括開顱手術和鼻側切開,相比傳統全切術,更好操作。
放療聯合手術,控制嗅神經母細胞瘤所需的照射劑量在50~60Gy,而對于不能手術的腫瘤,至少需要65Gy的劑量[6]。這點被各國放療專家廣泛接受。然而在實踐中,每個醫院放療科能實施的治療照射劑量,報告在30~60 Gy[7-8]之間。在本研究中,接受了根治性放療(≥60 Gy,6~9周)的患者,局部無復發時間均超過5年。
一些證據表明,嗅覺神經母細胞瘤對化療藥物敏感[9]。本研究中,有9例患者用卡鉑和vp-16治療,5例患者屬于輔助化療,4例姑息性治療。因病例較少,全身化療對遠處轉移灶的療效,應進一步被評估。
由于嗅神經母細胞瘤屬惡性程度高的腫瘤,故對放射治療敏感。對于較局限的A、B期病例,應以放療為主,原發灶DT60Gy即可獲滿意的療效,可延長生存期。而對于C期的晚期患者,則應采取手術加放療和(或)化療的綜合治療,仍可取得一定的療較,但預后不佳。
[1] 程超,龍孝斌.嗅神經母細胞瘤臨床診斷與治療探討[J].南方醫科大學學報,2010,30(10):2402-2404.
[2] Kadish S,Goodman M,Wang C C.Olfactory neuroblastoma:a clinical analy sis of 17 cases[J].Can cer,1976,37(3):1571-1576.
[3] Smee R I,Broadley K,W illiam s JR,et al.Retained roleof su rgery for olfactory neu roblastoma[J].Head Neck,2010,[Epub ahead of p rin t].
[4] 王偉芳,王勝資.嗅神經母細胞瘤(嗅神經上皮瘤)診斷與治療[J].復旦學報:醫學版,2006,33(1):136-137.
[5] U rdaneta N,Fischer J J,Know lton A.O lfactory neuroblastoma.Observations on seven patients treated w ith radiation therapy and review of the literatu re[J].Am JClin Oncol,1988,11(6):672-678.
[6] Nomoto S,Shioyama Y.Advanced olfactory neuroblastoma treated w ith combined conven tional and hypofractionated stereotactic radiotherapy[J].J Can cer Res Ther,2010,6(4):581-584.
[7] M orita A,Ebersolod M J,O lsen K D,et al.Esthesioneu rob lastoma:prognosis and m anagem ent[J].Neurosurgery,1993,32(5):706-714.
[8] Thom pson L D.O lfactory neuroblastoma[J].Head Neck Pathol,2009,3(3):252-259.
[9] K im DW,Jo Y H,K im JH,et al.Neoadjuvant etoposide,ifosfam ide,and cisplatin for the treatment ofolfactory neuroblastoma[J].Cancer,2004,101(11):2257-2260.

