2型糖尿病患者糖尿病足危險因素研究
張喜英,王滌非
糖尿病足是糖尿病患者常見的并發癥之一,國外報道其發病率為5.3% ~10.5%[1]。我國報道糖尿病足的發病率為8.57%[2],2型糖尿病 (T2DM)患者的截肢率是非糖尿病患者的17~40倍[3],近年來隨著糖尿病發病率的升高,治療的進步和患者壽命的延長,其嚴重性日趨明顯,據統計其病死率高達25%[4]。所以探討糖尿病足發生發展的高危因素并指導今后的治療意義深遠。本研究旨在了解一般因素和生化指標及其并發癥對糖尿病足的影響,應用多因素分析的方法,探討各種危險因素在糖尿病足發病中的作用。
1 資料與方法
1.1 一般資料 選取2004年2月—2008年12月在中國醫科大學附屬第一醫院內分泌科住院的T2DM患者163例,符合1999年WHO糖尿病診斷標準,其中非糖尿病足患者100例(NDF組),男64例,女36例;平均年齡 (62.6±10.3)歲;糖尿病足患者63例 (DF組),男39例,女24例;平均年齡(67.6±11.9)歲。參照糖尿病足的Wagner分級標準對其進行分級,其中1級36例,2級4例,3級8例,4級11例,5級4例。入選標準為無嚴重的肝腎疾患,無心力衰竭,無肺栓塞,無下肢動靜脈血栓及痛風病史,近期未用過抗凝劑和利尿劑。
1.2 方法 回顧性分析163例糖尿病患者的臨床資料,比較兩組患者各觀察指標有無差異,采用多因素Logistic回歸分析探討糖尿病足的危險因素。
1.3 觀察指標 患者的性別、年齡、病程、BMI、血壓 [收縮壓 (SBP)及舒張壓 (DBP)]、空腹血糖 (FBG)、餐后2 h血糖 (2 hPG)、血纖維蛋白原 (FIB)、血尿酸 (UA)、糖化血紅蛋白 (HbA1c)、三酰甘油 (TG)、總膽固醇 (TC)、低密度脂蛋白膽固醇 (LDL-C)、高密度脂蛋白膽固醇 (HDLC)、24 h尿微量清蛋白 (MA)、血空腹胰島素 (FINS)及C肽;根據糖尿病慢性并發癥診斷標準[5],評價是否存在周圍神經病變 (DPN)、外周動脈粥樣硬化閉塞癥 (ASO)、糖尿病視網膜病變 (DR)、糖尿病腎病 (DN)、缺血性心臟病(IHD)及腦血管病。
1.4 統計學方法 所有數據用SPSS 13.0軟件處理,計量資料近似正態分布的用 (x-±s)表示,均數比較采用t檢驗;偏態分布資料用中位數表示,兩者比較采用非參數檢驗。計數資料采用χ2檢驗,檢驗水準α=0.05。危險因素分析采用多因素Logistic回歸分析。
2 結果
2.1 兩組患者各指標的比較 兩組患者的年齡、BMI、FIB、UA、HDL-C、TG、MA、FINS及 C肽、HbA1c、SBP比較,差異均有統計學意義 (P<0.05,見表1)。
2.2 兩組患者慢性并發癥比較 兩組患者DPN、ASO、DN的發生率比較,差異均有統計學意義 (P<0.05);而DR、高血壓、IHD、腦血管病的發生率比較,差異均無統計學意義 (P>0.05,見表2)。
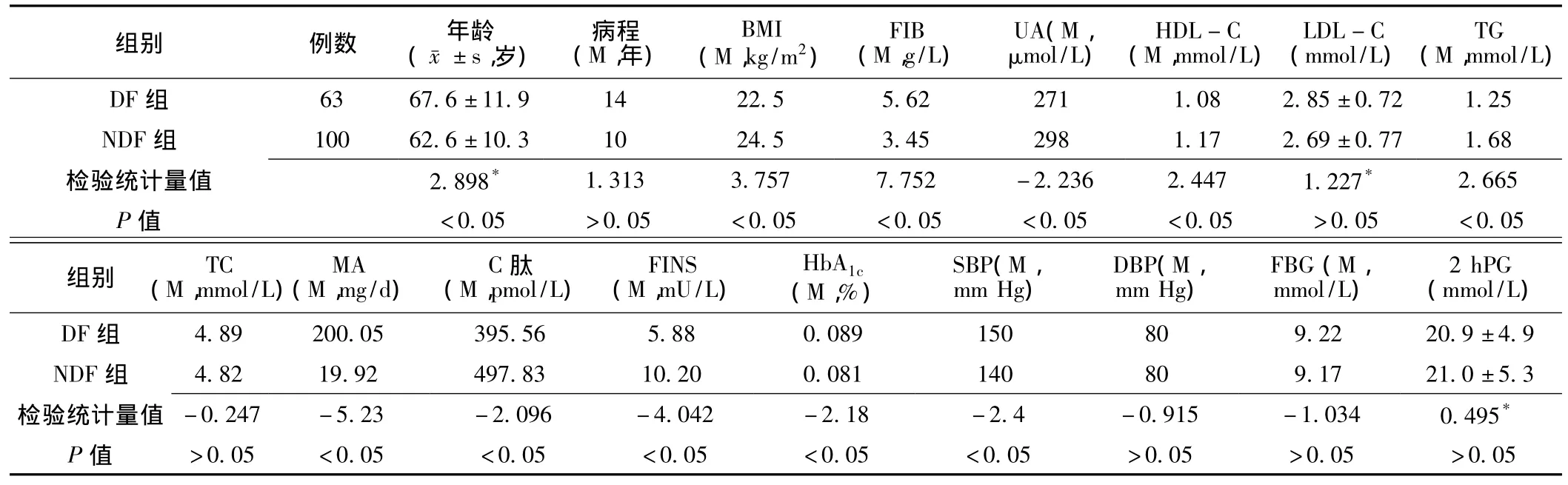
表1 DF組與NDF組患者觀察指標的比較Table 1 The comparison of observation data of patientswith diabetes foot and without diabetes foot
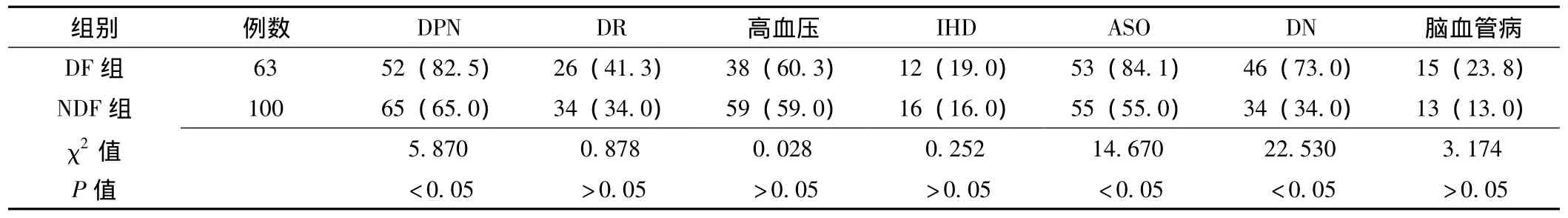
表2 兩組患者慢性并發癥發生率比較[n(%)]Table 2 The comparison of chronic complications between two groups
2.3 糖尿病足發病的危險因素 以糖尿病足為應變量,觀察指標為自變量,進行多因素 Logistic回歸分析,FIB、SBP、ASO、DR進入回歸模型 (P<0.05);而性別、病程、BMI、UA、HDL-C、LDL-C、TG、TC、MA、C 肽、FINS、HbA1c、DBP、FBG、2 hPG、年齡、DPN、高血壓、IHD、DN、腦血管病均未進入回歸模型 (P>0.05,見表3)。
3 討論
本研究結果顯示糖尿病足患者年齡較非糖尿病足患者偏大,這和既往研究相一致[6],其原因可能與老年人生理性功能減退、抵抗力低下及隨著年齡增加糖尿病各種慢性并發癥如下肢血管病變、神經病變等也隨之大幅度增加有關。而多因素分析顯示年齡與糖尿病足的發病 [OR=1.023,95%C1(0.961,1.089)]無關。可見年齡不是糖尿病足發生的獨立危險因素。
DF組與NDF組平均病程無差異,可見病程的長短與糖尿病足的發生無關。
糖尿病足的發病與性別的關系,大部分學者認為糖尿病足的發生與性別有一定的關系。據文獻報道,男性糖尿病患者發生足潰瘍的危險性是女性的1.6倍,而發生截肢的危險性是女性的2.8 ~6.5 倍[7]。賈建東等[8]、常寶成等[9]、周迎生等[10]研究結果顯示,男女比例分別為2.06∶1、1.32∶1、1.78∶1。李仕明[11]通過527例糖尿病足患者的統計,也認為男性稍多于女性。但也有少數文獻報道男女發病持平[12],或男性略多于女性。本研究結果顯示,糖尿病足患者63例,其中男39例,女24例,男女比例為1.62∶1,支持國內大多數學者的觀點,可能因為糖尿病足病變主要侵及肢體大小血管,而雌激素有保護血管的作用,所以女性發病少于男性[12]。也有研究認為糖尿病足的發病與吸煙、生活壓力大和社會角色有關[13]。
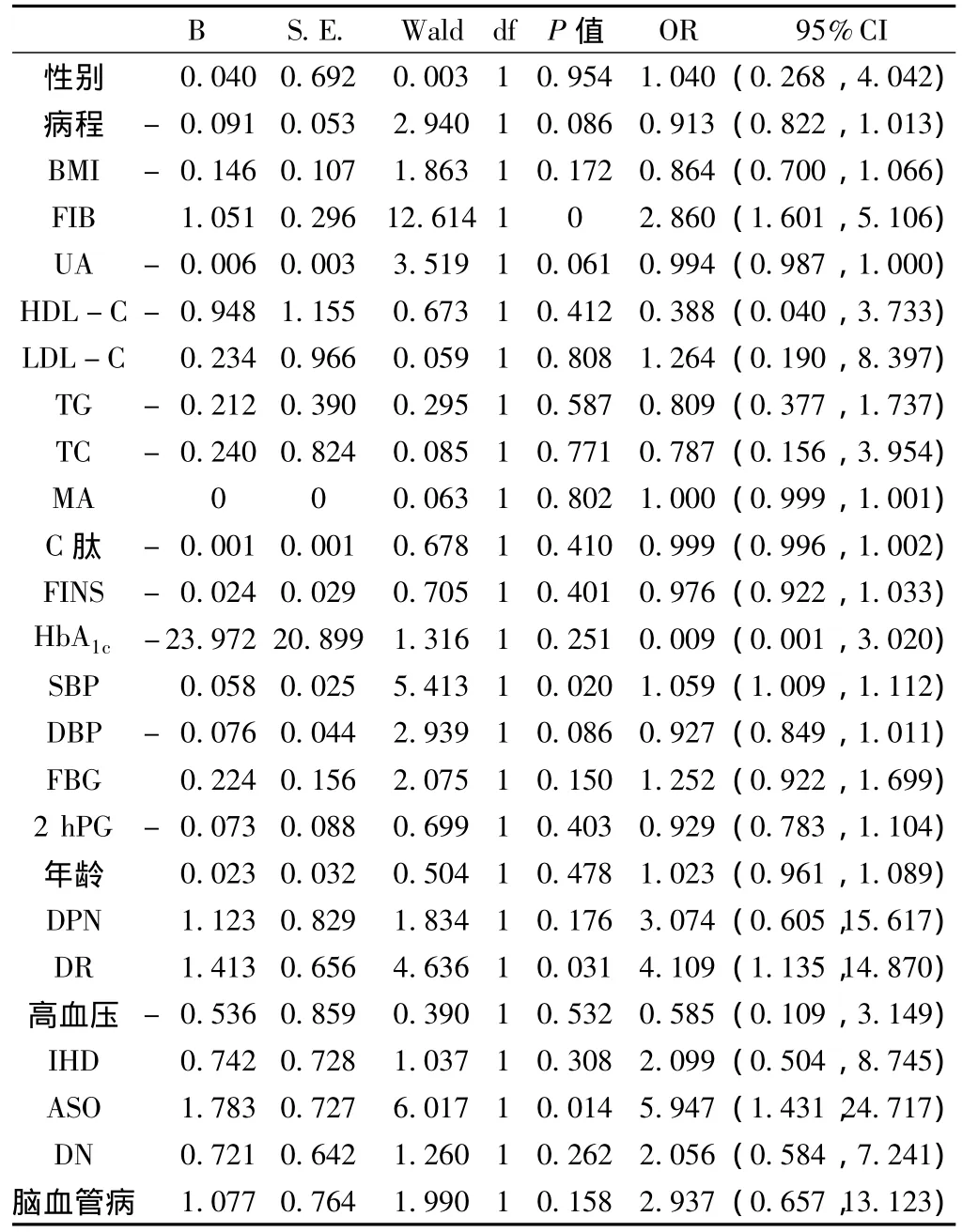
表3 糖尿病足危險因素Logistic回歸分析Table 3 Logistic regression analysis on risk factors of diabetes foot
糖尿病足與血糖、血脂、血壓控制情況密切相關。本研究結果顯示,DF組的TG、HbA1c、SBP較NDF組高,HDL-C相對低,而兩組的 LDL-C、TC、DBP、FBG、2 hPG水平無差異。可見,糖尿病足與血糖的長期控制情況相關,因長期高血糖導致糖尿病性外周動脈粥樣硬化,血管腔變窄而致血栓形成,組織缺血、缺氧、代謝障礙,皮膚組織供血不足,肢端發生潰瘍壞死[14];血糖長期控制不佳,造成高凝狀態,血黏度增加可影響血液與組織細胞之間的物質交換,長期血糖控制不佳還導致糖基化終末產物增多,血管內皮細胞受損,加速動脈粥樣硬化[15]。Moss等[16]研究發現 HbA1c每增加 2%,潰瘍的發生率增加1.6倍,截肢的發生率增加1.4~1.5倍。此外,DF組HDL-C比NDF組顯著下降,考慮可能與低HDL-C促進動脈粥樣硬化有關,HDL-C保護性作用再次得到證實。本研究結果顯示,SBP是糖尿病足的高危因素[OR=1.059,95%CI(1.009,1.112)],考慮可能與血壓 (尤其是SBP)的升高可導致內皮依賴的血管舒張功能障礙和動脈內膜中層厚度增加,引起動脈硬化,促進糖尿病足的發生和發展有關[13]。可見控制血壓,尤其是SBP,改善代謝紊亂,積極控制血糖,全面合理調脂治療對于糖尿病足的防治十分重要。
糖尿病足的發病機制目前尚未十分明確,一般認為與神經病變、血管病變、代謝紊亂,感染等密切相關,本研究結果顯示,DF組DPN、ASP和DN的發生率比NDF組高,并且多因素分析顯示DPN、DR、ASO、IHD、腦血管病、DN的相對危險度增加 (OR>1),糖尿病微血管和大血管病變,神經改變和感染共同構成糖尿病足的病理生理改變。長期下肢血管病變使血管硬化狹窄,影響血供,長期神經病變可使足部皮膚感覺減退或喪失,壓力感覺域值上升,足底壓力承受部位改變,肢體對外界不適刺激的反應減弱,這種情況下患者足部易受到物理因素損傷,如創傷、磨損、燙傷以及視力不好自剪趾甲而受傷,尤其是穿鞋或足趾畸形等造成糖尿病足的發生[17]。另外有報道,DPN不僅參與糖尿病足的發病,也會影響糖尿病足的預后,動物實驗已證實神經病變可導致糖尿病足愈合不良[18]。
高水平的FIB對急性冠脈事件的促進作用已得到國內外大多數學者的認可[19-20]。本研究結果顯示,糖尿病足的發生亦與FIB的升高有關,相對危險度增加 [OR=2.860,95%CI(1.601,5.106)],說明FIB是糖尿病足的又一獨立危險因素。由于糖尿病代謝紊亂、微血管病變及壞疽感染、炎癥、細菌毒素等致病因子的作用,破壞了血漿膠體狀態,改變了紅細胞理化特性,致使纖維蛋白增加,纖溶活性下降,紅細胞聚集力增強,變形能力下降,白細胞貼壁游出,血小板黏附及微小血栓形成,導致嚴重的微循環障礙,嚴重影響血液與組織細胞之間的物質交換,使組織細胞營養物質不能吸收,代謝產物不能排除,肢端缺血水腫,細菌易于感染而發生肢端壞疽[21]。可見在臨床工作中,對于糖尿病足高危患者監測FIB水平,并適時進行抗凝治療的重要性。
綜上所述,糖尿病足的預防重在保持血糖的長期控制,同時調節血壓、血脂、FIB代謝指標的失衡,預防和延緩糖尿病血管和神經并發癥,在長期的病程中注意定期復查,一旦發現異常及時糾正,延緩糖尿病足的發生,提高患者的生活質量,減少致殘率。
1 Fard AS,Esmaelzadeh M,LarijjaniB.Assessmentand treatmentof diabetic footulcer[J].Inc JClin Pract,2007,6l(11):1931 -1938.
2 常寶成,潘從清,曾淑范.208例糖尿病足流行病學及臨床特點分析[J].中華糖尿病雜志,2005,13(2):129-130.
3 Humphrey CC,Palumbo PJ,ButtersMA,etal.The contribution ofnon-insulin-dependent diabetes to lower-extremity amputation in the community[J].Arch Intern Med,1994,154(8):885-892.
4 Singh N,Armstrong DG,Lipsky BA.Preventing foot ulcers in patients with diabetes[J].JAMA,2005,293(2):217-228.
5 沈稚舟.糖尿病慢性并發癥[M].上海:上海醫科大學出版社,1998:55-200.
6 常寶成,潘從清,曾淑范.2型糖尿病合并足壞疽危險因素分析[J].中國慢性病預防與控制,2004,10(12):206-208.
7 欒曉軍.糖尿病足的危險因素和發病機理 [J].內科急危重癥雜志,2002,8(1):28.
8 賈建東,鮑家偉,張庚揚,等.中西醫結合治療糖尿病足壞疽[J].中國中西醫結合外科雜志,2000,6(4):265.
9 常寶成,方佩華.糖尿病足與下肢閉塞性動脈硬化的相關性研究[J].國際內分泌代謝雜志,2006,7(26):283-288.
10 周迎生,蔣蕾,潘琦,等.中老年糖尿病患者下肢動脈病變與代謝異常的特點 [J].中華老年醫學雜志,2006,4(25):248-250.
11 李仕明.糖尿病足的臨床診斷與治療進展 [J].內科急危重癥雜志,2002,8(1):1.
12 侯玉芬,林寧,宋岳梅,等.糖尿病足危險因素研究進展[J].中國中西醫結合外科雜志,2004,2(10):56-57.
13 劉樹文,李寶純,楊金玲.促進糖尿病足發生的危險因素分析[J].中國誤診學雜志,2008,8(8):5317-5318.
14 吳護群,陳戈,盧汶.糖尿病足的基礎知識教育及防治[J].實用心腦肺血管病雜志,2010,18(5):572.
15 柳迎昭.糖尿病足截肢危險因素分析[J].中國醫師進修雜志,2007,8(30):54-57.
16 Moss SE,Klein R,Klein BE.The prevalence and incidence of lower extremity amputation in a diabetic population [J].Arch Intern Med,1992,152:610-616.
17 李莎,呂麗芳,鐘曉衛.糖尿病足相關危險因素十年調查分析[J].中國全科醫學,2010,13(8):2539.
18 袁鳳易,徐丹,譚坤能.2型糖尿病患者糖尿病足的相關危險因素分析 [J].熱帶醫學雜志,2008,7(8):685-687.
19 Lind P,Hedblad B,Stavenow L,et al.Influence of plasma fibrinogen levelson the incidence ofmyocardial infarction and death ismodified by other inflammation - sensitive proteins[J].Arteriosclerosis Thromb Vasc Biol,2001,21:452 -458.
20 劉梅顏,胡大一.高尿酸血癥與高纖維蛋白原血癥對冠狀動脈風險的聯合評估價值探討 [J].中華醫學雜志,2006,86(10):678-680.
21 顏驊,高雷,錢偉峰,等.糖尿病患者早期社區干預預防糖尿病足發生的效果觀察[J].中國全科醫學,2010,13(8):2557.

