高頻噴射通氣在胸腔鏡手術麻醉通氣中的應用
王廣有,周 璐,鄭縣庭
廣東省東莞市中堂醫院麻醉科,廣東東莞 523220
隨著胸腔鏡手術器械的改進和麻醉技術的不斷提高,胸腔鏡手術(VATS)治療的確切性和明顯的微創優勢,特別是其獨特的視角以及放大作用對于發現一些特殊部位如膈肌、胸腔頂等處損傷及出血具有其他手術不可比擬的優勢[1]。同時,選擇合適的通氣方式減小對手術視野的影響,也是此類手術麻醉的關鍵。高頻噴射通氣(HFJV)具有高頻率、低氣道壓、小噴射氣量、肺動度小等特點,能有效地解決手術麻醉問題[2]。本文選擇2008年9月~2010年9月在我院接受胸腔鏡手術的患者40例,隨機分成高頻噴射通氣組20例和緊閉式通氣組20例,對這兩組通氣方式在胸腔鏡手術麻醉通氣中的應用進行對比探討,現報道如下:
1 資料與方法
1.1 一般資料
選擇2008年9月~2010年9月在我院接受胸腔鏡手術的患者40例,其中,男33例,女7例;年齡17~45歲,平均(34.6±3.2)歲;肺大泡破裂 29例,胸外傷 11例(血氣胸、刺傷、胸內金屬異物)。將40例患者隨機分成高頻噴射通氣組20例(觀察組)和緊閉式通氣組20例(對照組),兩組患者在性別、年齡以及病情等方面比較,差異無統計學意義(P>0.05)。
1.2 麻醉方法
所有患者都采用雙腔支氣管插管,異丙酚1 mg/kg+芬太尼4μg/kg+萬可松0.1 mg/kg靜脈注射麻醉誘導,通過聽診及支氣管纖維鏡確認支氣管導管位置。依據Bain回路原理在雙腔支氣管導管內通氣側支置入一條導管將高頻噴射氣流送達氣管末端,肺泡內的二氧化碳氣體在新鮮氣流沖刷下,從開放氣道低壓端排出,確保肺泡有足夠的新鮮氣流,達到有效通氣。接麻醉機控制呼吸,潮氣量為8~12 ml/kg,呼吸頻率為14~22次/min,吸呼比為1∶2。術中微量泵靜脈注射異丙酚、萬可松、芬太尼維持麻醉。當進行胸腔鏡手術操作時,改用單肺通氣,適當增大潮氣量和呼吸頻率。對照組患者術中全程采取患側肺通氣,而觀察組患者在單肺通氣15 min后,將通氣側的內置導管接高頻噴射呼吸機通氣,通氣頻率100 次/min,驅動壓力為 0.5 kg/cm2,吸呼比為 1∶3。
1.3 監測指標
通氣過程中分別監測兩組患者股動脈血pH值、動脈血氧分壓(PO2)值、動脈血二氧化碳分壓(PCO2)值以及血氧飽和度(SpO2),觀察是否有低氧血癥發生。同時觀察手術麻醉時間和單肺通氣時間。
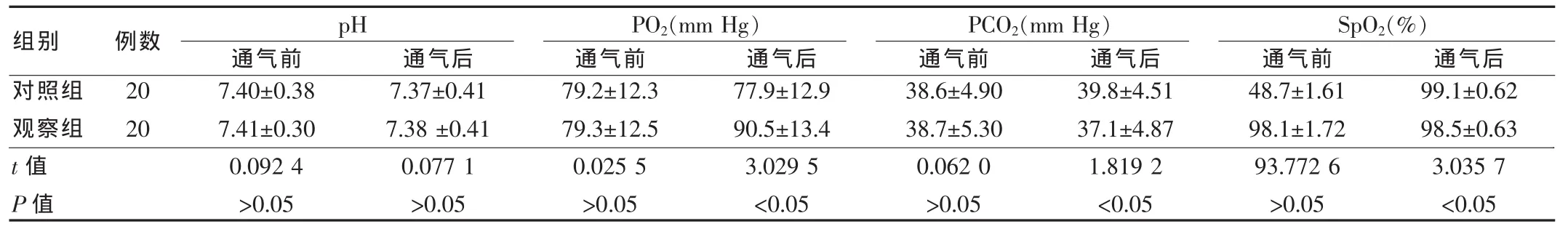
表1 兩組患者通氣前后血氣指標比較(x±s)
1.4 統計學方法
采用SPSS 13.0統計軟件處理,計量資料以均數±標準差(x±s)表示,采用 t檢驗分析,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者通氣前后血氣指標比較
高頻噴射通氣組和緊閉式通氣組采用各自通氣方式通氣20 min后,兩組pH值在通氣前后差異無統計學意義,P>0.05;觀察組和對照組通氣前的PO2、PCO2和SpO2比較,差異無統計學意義(P>0.05),而通氣后的 PO2、PCO2和 SpO2比較,差異有統計學意義(P<0.05);觀察組的PO2和SpO2通氣后較通氣前升高,PCO2降低,而對照組PO2和SpO2較通氣前降低,PCO2較通氣前升高,見表1。
2.2 兩組患者單肺通氣和麻醉時間比較
兩組患者單肺通氣和麻醉時間比較,差異有統計學意義,P<0.05,見表 2。
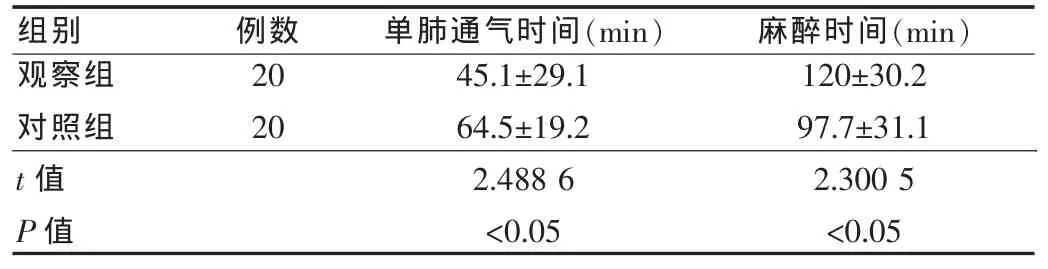
表2 兩組患者單肺通氣和麻醉時間比較(x±s)
2.3 兩組手術成功率
兩組患者通過兩種通氣方式在胸腔鏡手術中的應用,均無一例手術死亡,手術成功率均為100%,兩組差異無統計學意義(P>0.05)。
3 討論
胸腔鏡手術具有切口小、無需斷肋、創傷小、視野闊、操作靈活、恢復快等優點[3],被大多數患者接受。手術患者取側臥體位,健側居下,受重力及肌松藥應用影響,緊閉式間歇正壓單肺通氣,由于氣道壓限制,通氣量小,氣體往復于氣管間,無效通氣。通氣量大時,氣道壓高,導致閥溢氣,血液肺內分流,同樣通氣不足,手術后期易發低氧血癥,是胸腔鏡手術的主要風險之一[4]。引發低氧血癥的原因主要有以下幾種:①導管位置不正確,特別是使用雙腔導管時,由于導管過深或者過淺容易造成肺葉支氣管堵塞;②單肺通氣期間特別是側臥位時,下側肺受到縱隔及自身體重的影響,肺及胸壁的順應性降低,下垂肺血流相應增多,導致通氣/血流比值下降,肺內分流增加,而非通氣側肺內靜脈血摻雜造成肺內分流進一步增加,導致低氧血癥,二氧化碳蓄積,低氧缺血性血管痙攣的發生。
據相關報道[5]單肺通氣和兩肺通氣比較,其通氣量減少22%,血氧飽和度下降1.2%~3.6%。有報道通氣側給予PEEP、非通氣側使用CPAP或給予間斷雙肺通氣,能夠減少低氧血癥的發生。同時通氣側給予PEEP、非通氣側使用CPAP雖然能夠改善氧合作用,但長時間給予PEEP會降低動脈氧合作用,增加死腔通氣,引起高碳酸血癥;非通氣側使用CPAP雖然能夠減少PEEP部分不良作用,但其肺膨脹度較大。部分術者,術中采取短時間暫停手術,進行雙肺通氣,改善低氧血癥現象,但干擾了手術進程。
研究顯示,采用高頻噴射通氣,能夠促進動脈氧合,減少肺內分流,維持血流動力學穩定,效果好,不影響手術進程,同時高頻通氣能夠提供足夠的肺氣體置換,不使氣道壓力過高。不過高頻噴射通氣時還需要控制好潮氣量,當潮氣量為10 ml/kg時,PetCO2降至正常值以下,存在過度通氣,有呼吸性低碳酸血癥傾向,通氣時值得注意。董輝等[2]觀察高頻噴射通氣用于胸腔鏡下室缺修補的麻醉,能夠減少對手術視野的干擾,維持良好的通氣效果。Abe等[6]認為,患側應用高頻噴射通氣,能夠改善肺通氣以及肺膨脹度,效果優于患側使用持續正壓通氣。
本組研究數據表明,觀察組采用高頻噴射通氣20 min后,兩組pH值在通氣前后差異均無統計學意義(P>0.05);觀察組和對照組通氣前的PO2、PCO2和SpO2比較,差異均無統計學意義(P>0.05);而通氣后的 PO2、PCO2和 SpO2比較,差異有統計學意義(P<0.05)。同時,對照組PO2和SpO2較通氣前下降,PCO2升高;而觀察組PO2和SpO2較通氣前升高,PCO2較通氣前降低,說明高頻噴射通氣能夠改善通氣,提升動脈血氧分壓,防止低氧血癥及二氧化碳蓄積,與很多研究結果相符。
研究數據說明,觀察組患者在單肺通氣時間方面明顯優于對照組,而麻醉時間明顯高于對照組,差異具有統計學意義(P<0.05),兩組患者的手術成功率都為100%,說明高頻噴射通氣有效,麻醉能夠滿足手術要求,延長手術麻醉時間,不影響手術的進展,符合本次研究的目的。
綜上所述,高頻噴射通氣應用于胸腔鏡手術麻醉通氣,不僅能夠改善手術中麻醉通氣不足,低氧現象,還可提供較長的手術麻醉時間,為手術開展提供便利。
[1]何建行.微創胸外科手術與圖譜[M].廣州:廣東科技出版社,2005:124-125.
[2]董輝,陳紹洋,熊利澤,等.高頻噴射通氣用于胸腔鏡下室缺修補術的麻醉[J].心臟雜志,2003,15(3):31-32.
[3]Goldner MM,Shapiro RS.Acute respiratory faiture:update on management[J].JRespir,1998,19(12):1058.
[4]林學正,彭從斌.非通氣側高頻噴射通氣對老年胸腔鏡手術患者的氧合作用和分流的影響[J].浙江醫學,2006,28(10):125-126.
[5]楊曉明,蔣輝,任俊清,等.PEEP和CPAP在電視輔助胸腔鏡手術行單肺通氣時對氧合作用及分流的影響[J].臨床麻醉學雜志,2005,21(1):26-28.
[6]Abe K,Oka J,Takahashi H,et al.Effect of high-frequency jet ventilation on oxygenation during one-lung ventilation in patients undergoing thoracic aneurysm surgery[J].JAnesth,2006,20(1):15.

