V20、MLD與放射性肺損傷的相關性研究
蔣雪超 崔洪霞 宋紅強
急性放射性肺炎是肺癌放療最常見的并發癥之一,而放射性肺纖維化使肺功能下降,治療后患者生存質量差。嚴重的放射性肺損傷具有較高的死亡率,有報道最高可達73%[1]。因此如何利用臨床資料前瞻性地預測放射性肺損傷的發生概率及程度,早期阻斷放射性肺損傷的發生并及時治療是我們研究的主要目的。肺癌三維適形放療可以通過治療計劃系統計算出正常肺組織受照射的劑量和體積,從而能夠預測放射性肺損傷發生的概率,并作為放療計劃可行性的一項評估指標[2]。本研究旨在探討V20(受到20 Gy以上劑量照射的肺體積占全肺總體積的百分數)、MLD(平均肺劑量)預測放射性肺損傷的意義,以指導放療計劃的制定,提高患者生存質量。
1 資料與方法
1.1 臨床資料
2008年8月至2010年6月,選擇符合條件的肺癌47例接受三維適形放療(3DCRT),所有患者均經細胞學或病理學確診,年齡36~75歲,中位年齡65歲。既往未接受放療,因各種原因不能手術或拒絕手術,無遠處轉移,無合并嚴重的心肺疾病,KPS評分≥70分。其中男性33例,女性14例;鱗癌29例,腺癌12例,小細胞肺癌6例(5例為局限期,1例廣泛期為對側鎖骨上淋巴結轉移)。非小細胞肺癌(包括腺癌和鱗癌)分期根據2002年UICC修定的分期標準,Ⅰ期1例,Ⅱ期5例,Ⅲ期35例。
1.2 治療方法
采用CT及模擬定位系統進行模擬定位,應用體部熱塑膜固定體位,根據激光燈在患者體表的投影,在體表用金屬小球作為CT下可以識別的標記。患者在平靜呼吸狀態下首先進行CT平掃,然后增強掃描。圖像經三維重建后進入三維適形放療計劃系統。在增強CT上勾畫可見腫瘤體積(GTV),包括原發腫瘤和區域轉移的淋巴結;臨床靶體積(CTV),將GTV外放1cm,作為CTV;計劃靶體積(PTV),即CTV外放1~2cm,范圍包括呼吸動度范圍和可能發生的擺位誤差;同時勾畫臨近正常組織器官的輪廓,包括雙肺、脊髓、心臟和氣管等。然后在平掃CT上制定計劃。放療15~25次即30~50Gy時,重復初次治療前的CT模擬定位過程,按照與初次治療計劃靶區定義原則,依據原發腫瘤和轉移淋巴結體積大小的變化重新定義和勾畫GTV并獲得相應的CTV和PTV,按照初次治療計劃制定方法制定新的放療計劃。
應用6MV X線照射,每天1次,每次1.8~2.0Gy,每周5次,非小細胞肺癌照射劑量60~70Gy,小細胞肺癌照射劑量50~60Gy,包括雙側鎖骨上區和縱隔。放療合并化療的患者,采用以鉑類為主的聯合化療方案(NP、TP、GP、EP)2 ~4 周期。
1.3 放射性肺炎的評價標準
依據RTOG分級標準[3]進行評估。
1.4 統計學處理
單因素分析行χ2檢驗,多因素分析采用Logistic多元回歸分析。P<0.05為差異有統計學意義。
1.5 隨訪
患者放療結束后定期行胸片或CT復查。隨訪3個月。
2 結果
47例均完成放療及隨訪,至隨訪結束,大多數患者出現不同程度的咳嗽及咳痰癥狀,結合臨床表現、影像學改變及評價標準,診斷放射性肺炎15例,發生率為31.9%,放射性肺損傷發生時間最早為放療開始后35d,最晚為放療結束后2.5個月,中位發生時間為放療后1.5個月。其中1級放射性肺損傷5例,2級6例,3級4例,無4級以上放射性肺損傷發生,2級及以上放射性肺損傷發生率為21.3%。
2.1 V20、MLD與放射性肺損傷的關系
所有患者的V20在20% ~30%之間,中位值為25.03%。以25%為界,V20分為 >25%和≤25%。V20>25%,放射性肺損傷發生率為46.2%(12/26);V20≤25%,放射性肺損傷發生率為14.3%(3/21),兩者比較差異有統計學意義(P<0.05)。肺中位受照射劑量 MLD≤15Gy時4例出現放射性肺損傷(14.3%),MLD>15Gy時放射性肺損傷發生率為57.9%(11/19),兩者比較差異有統計學意義(P<0.05)。見表1。
2.2 放射性肺損傷的其它相關因素
本組輔助化療的患者共32例,化療3~4周期的25例中有9例發生2級和3級肺損傷,2例1級損傷。化療2周期者2例發生肺損傷,1例1級損傷,1例2級損傷。當GTV體積增大時,放射性肺損傷發生概率增大,本組統計當GTV超過125cm3時30例患者中有13例出現不同程度的肺損傷,說明放射性肺損傷與放射肺的體積大小有關。6例小細胞肺癌患者只有1例出現1級放射性肺損傷,說明放療劑量是影響放射性肺損傷的因素,因為小細胞肺癌放療劑量偏低。在年齡大于65歲的15例患者中,有6例出現放射性肺損傷,其中1級1例,2級2例,3級3例,可能與老年人肺功能下降有關。見表2。
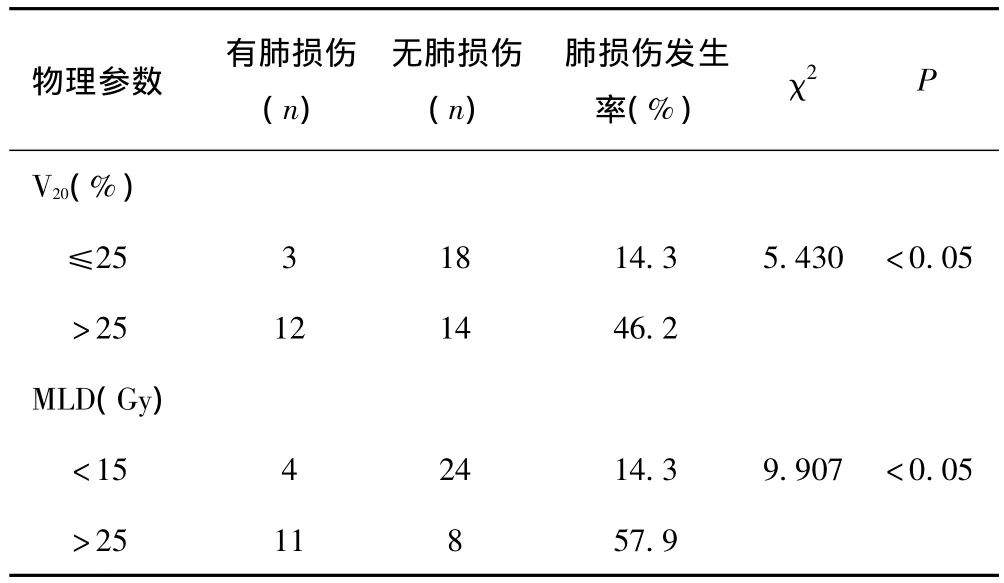
表1 V20、MLD與放射性肺損傷關系的分析
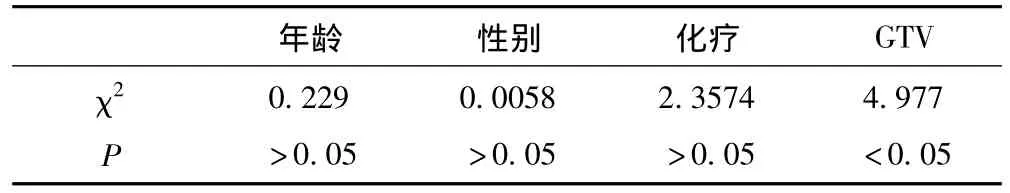
表2 與放射性肺損傷的其它相關因素分析
3 討論
放射性肺損傷是否發生,以及發生后的嚴重程度,與以下幾方面的因素有關[4,5]:①照射劑量;②靶區容積;③劑量分割方案;④是否在放療中合并使用化療藥物。DVH是目前三維適形放療中被廣泛接受的治療計劃評估方法,它以簡潔、明了的方式顯示了靶區和正常組織中劑量和體積的關系。腫瘤的DVH能顯示照射的均勻度,正常組織的DVH能提供該器官受照的劑量及其相應的體積,特別是對放射耐受性與受照體積有關的正常器官有非常重要的臨床意義。
多數學者對全肺V20、MLD等物理參數的預測價值給予了肯定。一般認為,當 MLD≤17Gy[6,7,8],V20≤31%[6,7]時,發生重度放射性肺損傷的可能性較小,概率為0% ~10.7%。Claude等[9]的研究表明MLD、V20對于1級及1級以上放射性肺炎的預測有意義,其中MLD和V20與2級及以上的放射性肺炎有關。在本研究中我們對47例患者的DVH參數進行統計,發現當V20>25%時放射性肺損傷的發生率為46.2%,V20≤25%時放射性肺損傷的發生率為14.3%,二者之間差異具有統計學意義。提示V20可以作為一個放射性肺損傷發生的預測因素。當患側肺MLD≤15Gy時有1例放射性肺損傷發生,當MLD>15Gy時發生放射性肺損傷的概率增高(57.9%),提示這一因素能夠作為評價放療計劃的優劣及預測放射性肺損傷的參考指標。
1級放射性肺損傷判定標準為輕微的干咳或用力時發生呼吸困難,一般的肺癌患者都或多或少會出現呼吸癥狀,因此界定已有的臨床癥狀與1級放射性肺損傷比較困難,我們在論述放射性肺損傷與DVH參數間關系時沒有對放射性肺損傷級別作進一步分析研究。
另外,放射性肺損傷的發生與許多臨床因素亦有相關[10],包括年齡、性別、一般狀況、肺功能、腫瘤部位及化療等。患者自身因素對放射性肺損傷的影響爭議很大。有些學者認為女性、KPS低評分、慢性阻塞性肺病及吸煙等會增加放射性肺損傷發生的概率,他們也認為此類因素如性別[11]、肺纖維化及年齡等,對放射性肺損傷發生沒有影響,因此這些研究結果之間也互相矛盾。本研究中,年齡、性別等因素對放射性肺損傷的發生均沒有顯著影響,可能因為隨訪時間短而使得部分因素的影響顯示不充分所致。
本研究顯示,應用V20與MLD預測放射性肺損傷的發生,簡單易行,同時根據患者自身因素,制定合理、有效的治療計劃,對于避免或減少放射性肺損傷具有重要意義。
[1] Anscher MS,Kong FM,Murase T,et al.Normal tissue injury after cancer therapy is a local response exacerbated by an endocrine effect of TGF-β1[J].Br J Radiol,1995,68(1)∶331.
[2] Sunyach MP,Falchero L,Pommier P,et al.Prospective evaluation of early lung early lung toxicity following three-dimensional conformal radiation therapy in non-small-cell lung cancer:preliminary results[J].Int J Radiat Oncol Biol Phys,2000,48∶459.
[3] 殷蔚伯,余子豪,徐國鎮,等.腫瘤放射治療學[M].北京:中國協和醫科大學出版社,2008∶1350.
[4] 李洪升,李寶生.非小細胞肺癌放射性肺損傷的研究進展[J].中華腫瘤防治雜志,2007,14(18)∶1437-1439.
[5] Yamada M,Kudoh S,Hirata K,et al.Risk factors of pneumo-nitis following chemoradiotherapy for lung cancer[J].Eur J Cancer,1998,34(1)∶71-75.
[6] Chang DT,Olivier KR,Morris CG,et al.The impact of het-erogeneity correction on dosimetric parameters that predict forradiation pneumonitis[J].Int J Radiat Oncol Biol Phys,2006,65(1)∶125-131.
[7] Kim TH,Cho KH,Pyo HR,et al.Dose-volumetric parameters for predicting severe radiation pneumonitis after three-dimensional conformal radiation therapy for lung cancer[J].Radiology,2005,235(1)∶208-215.
[8] Graham MV,Purdy JA,Emami B,et al.Clinical dose-volumehistogram analysis for pneumonitis after 3D treatment for non-small cell lung cancer(NSCLC)[J].Int J Radiat Oncol BiolPhys,1999,45(2)∶323-329.
[9] Claude L,Perol D,Ginestet C,et al.A prospective study ondiation pneumonitis following conformal radiation therapy in nsmall-cell lung cancer∶clinical and dosimetric factors anal[J].Radiother Onco,l,2004,71(2)∶175-181.
[10] Rancati T,Ceresoli GL,Gagliardi G,et a1.Factors predicting radiation pneumonitis in lung cancer patients:a retrospective study[J].Radiother Onco1,2003,67(3)∶275-283.
[11] Rancati T,Ceresoli GL,Gagliardi G,et al.Factors predicting radiation pneumonitis in lung cancer patients:a retrospective study[J].Radiother Oncol,2003,67(3)∶275-283.

