開腹與陰式子宮全切術(shù)治療早期子宮內(nèi)膜癌的比較
柳書勤
諸如宮頸癌、子宮內(nèi)膜癌、卵巢癌和轉(zhuǎn)移性女性生殖系統(tǒng)腫瘤等婦科腫瘤,可以使用子宮全切術(shù)來(lái)治療。其中治療早期子宮內(nèi)膜癌要用行子宮全切術(shù)[1]。在以前治療這些癥狀主要運(yùn)用開腹子宮全切術(shù),但是現(xiàn)在的醫(yī)學(xué)迅速發(fā)展,相比較更勝一籌的陰式子宮全切術(shù)在實(shí)踐中普遍應(yīng)用。我們將要采取以下方法記錄開腹子宮全切術(shù)和陰式子宮全切術(shù)的治療效果,并對(duì)其進(jìn)行比較,過(guò)程如下。
1 資料與方法
1.1 一般資料 2011年7月至2010年10日從本院共收治子宮內(nèi)膜癌的患者中挑選33例,在她們中有14例患有早期子宮內(nèi)膜癌,年齡39~56歲。把這些患者隨機(jī)地分成兩組,分別進(jìn)行開腹子宮全切術(shù)和陰式子宮全切術(shù),患者年齡的比較沒(méi)有可比性。而這兩組在臨床特征、子宮大小、體重指數(shù)、分娩史這些方面同樣沒(méi)有差異性,也具有可比性。
1.2 術(shù)前準(zhǔn)備 在手術(shù)前的幾天里,所有患者術(shù)前都預(yù)防性地使用抗生素,并且所有患者都不能進(jìn)食。對(duì)所有患者的血常規(guī)、尿常規(guī)、肝腎功能、凝血功能、心電圖進(jìn)行例行檢查。并且對(duì)所有患者進(jìn)行體檢,防止她們患有急性生殖道炎癥或盆腔粘連等疾病,用宮頸病理檢查來(lái)排除子宮頸疾病,用行子宮內(nèi)膜活檢病理檢查來(lái)排除子宮內(nèi)膜病變的可能。
1.3 手術(shù)方法 開腹子宮全切術(shù)組 先對(duì)患者進(jìn)行麻醉,然后再結(jié)扎子宮圓韌帶、骨盆漏斗韌帶、輸卵管和卵巢固有韌帶,把子宮主韌帶和動(dòng)靜脈縫合,最后取出子宮,縫合。在手術(shù)完成后,對(duì)患者進(jìn)行抗感染治療。
陰式子宮全切術(shù)組先對(duì)患者進(jìn)行麻醉,然后把陰道前后壁切開,然后把子宮主韌帶和動(dòng)靜脈縫合,再把子宮取出,最后對(duì)子宮圓韌帶、骨盆漏斗韌帶和卵巢固有韌帶進(jìn)行結(jié)扎,再把陰道前后壁縫合。在手術(shù)完成后,對(duì)患者進(jìn)行抗感染治療。
1.4 觀察指標(biāo) 觀察并記錄開腹子宮全切術(shù)組的手術(shù)時(shí)間、術(shù)中失血量以及陰式子宮全切術(shù)組的手術(shù)時(shí)間、術(shù)中失血量,再對(duì)兩者進(jìn)行比較分析。
1.5 統(tǒng)計(jì)學(xué)方法 運(yùn)用SPSS 13.0對(duì)以上的數(shù)據(jù)進(jìn)行分析。把得到的數(shù)據(jù)進(jìn)行t檢驗(yàn),差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。
2 觀察成果
在手術(shù)時(shí)間這方面,開腹子宮全切術(shù)組比陰式子宮全切術(shù)組長(zhǎng),并且差異具有統(tǒng)計(jì)學(xué)意義(P<0.05)。在失血量方面,開腹子宮全切術(shù)組比陰式子宮全切術(shù)組多,并且差異具有統(tǒng)計(jì)學(xué)意義(P<0.05)。具體情況見表1。
表1 兩種不同途徑的子宮全切術(shù)比較(±s)
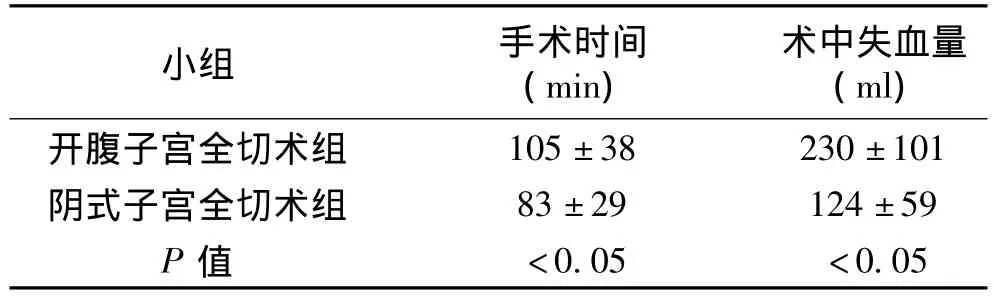
表1 兩種不同途徑的子宮全切術(shù)比較(±s)
小組 手術(shù)時(shí)間(min)術(shù)中失血量(ml)<0.05 <0.05 105±38 230±101陰式子宮全切術(shù)組 83±29 124±59 P值開腹子宮全切術(shù)組
3 討論
以往,對(duì)患有卵巢囊腫,子宮出血,子宮肌瘤,子宮內(nèi)膜病變,子宮內(nèi)膜異位癥,子宮脫垂等病癥的患者,往往進(jìn)行開腹手術(shù)[2]。而如果患者所患癥狀是早期子宮內(nèi)膜癌,往往對(duì)其進(jìn)行子宮全切術(shù)。若是給早期子宮內(nèi)膜癌患者切除子宮,我們通常對(duì)其進(jìn)行開腹手術(shù)[3,4]。但運(yùn)用此方法時(shí),患者會(huì)有手術(shù)中出血量大、不孕或盆腔疼痛、胃腸功能紊亂,在手術(shù)后排氣時(shí)間變化;手術(shù)后仍有明顯的切口瘢痕,手術(shù)后恢復(fù)很慢這些副作用,由于這些副作用的存在,部分患者不是很愿意接受這種治療方法。
目前隨著醫(yī)學(xué)的發(fā)展逐漸興起的微創(chuàng)手術(shù)因?yàn)楹烷_腹手術(shù)比起來(lái),痛苦減輕,副作用更少,所以在臨床中得到廣泛運(yùn)用。如果運(yùn)用微創(chuàng)手術(shù)對(duì)患者實(shí)行陰式子宮全切術(shù),盆腔粘連的發(fā)生會(huì)減少,而且在手術(shù)中切口小、在手術(shù)后恢復(fù)得很快、瘢痕不明顯,這樣患者的痛苦就減少了很多。手術(shù)是在腹膜外進(jìn)行的,盆腹腔幾乎不可能感染,胃腸功能幾乎不會(huì)紊亂,避免了腹部切口引起的多種副作用[1~7]。從以上的優(yōu)點(diǎn)看來(lái),陰式子宮切除術(shù)對(duì)于子宮肌瘤患者來(lái)說(shuō)是一種更好的選擇,所以這種手術(shù)方式肯定能夠進(jìn)一步推廣,得到更多患者的青睞。
[1]陳建英.三種不同子宮切除術(shù)臨床比較.臨床醫(yī)學(xué),2010,(6):35.
[2]韋雪萍.中西醫(yī)治療母兒ABO血型不合研究進(jìn)展.華夏醫(yī)學(xué),2008,(02):21.
[3]杜娟.母兒ABO血型不合.廣西醫(yī)學(xué),2009,(11):12.
[4]韋修娟.非脫垂子宮改良陰式全切術(shù)與腹式全切術(shù)的療效比較.廣西醫(yī)學(xué),2010,(03):37.
[5]劉木彪,蔡慧華.全國(guó)首例單孔腹腔鏡手術(shù)治療婦科惡性腫瘤.南方醫(yī)科大學(xué)學(xué)報(bào),2011,(09):42.
[6]曹靜玉.盆腔腹膜移植陰道成型術(shù)護(hù)理體會(huì).河北醫(yī)藥,2004,(03):77.
[7]李衛(wèi)紅.雙極電凝在腹腔鏡下全子宮切除術(shù)中的應(yīng)用.華西醫(yī)學(xué),2010,(07):51.

