ICU內高鈉血癥病因及治療效果分析
劉毅君 鄒瓊 肖苑芳
在重癥監護病房(ICU)患者發生的嚴重的水鈉代謝紊亂,即高鈉血癥,具有極高的死亡率,部分可超過70%[1]。由于患者細胞內的失水,該病癥早起的典型癥狀即是口渴,排尿量顯著降低,脈率和血液無顯著的變動。重癥患者會出現眼球凹陷、嘔吐、惡心、體溫上升等癥狀,嬰幼兒會有高熱、無力、肌電圖異常等狀況,待病發晚期則可能出現相關循環衰竭等。筆者選取了本院2009年6月-2012年3月在ICU住院患者278例,對其病因和治療情況進行回顧性分析。
1 資料與方法
1.1 一般資料 選取本院ICU于2009年6月-2012年3月收治的278例患者資料,其中21例患者出現高鈉血癥,高鈉血癥發病率為7.55%。在發病患者中,男15例,女6例,年齡29~71歲,平均(49.2±19.0)歲。21例高鈉血癥患者入院次日的急性生理學和慢性健康狀況Ⅱ得分(APACHEⅡ得分)為(17.2±8.1)分,而出現高鈉血癥時的APACHEⅡ得分為(23.8±7.2)分。上述患者的原發病情:11例為創傷性顱腦損傷,3例為高血壓腦出血,2例為腦血管畸形引發的腦出血、大面積腦梗死及創傷后全身感染各2例,另有1例為精神障礙絕食2周。隨機將上述高鈉血癥患者分為觀察組和對照組,觀察組11例,治療組10例,兩組病情、年齡、性別等基礎因素比較差異無統計學意義(P>0.05),具有可比性。
1.2 診斷 本院檢驗科行電極測定法對所有患者血鈉進行常規檢測,若患者血鈉在同1天內2次大于148 mmol/L則可確診為高鈉血癥。
1.3 方法 對受檢患者的性別、年齡、入院次日和高鈉血癥發病時的APACHEII得分及原發病癥等基本情況進行記錄。根據碳酸氫鈉、氯化鈉是否過多攝入,血容量是否充足、是否患有尿崩癥及其它未知因素等,將高鈉血癥發生的原因進行區分。按照完全限制各種形式的鈉的攝入、輸入低滲鈉、繼續原來治療及間斷采用高滲鈉治療等方式將高鈉血癥的療法加以區分。僅治療觀察組患者的原發病,而對其高鈉血癥不進行糾正;僅糾正對照組患者的高鈉血癥,而不治療其原發病。
1.4 治療效果 若患者血鈉持續上升或未出現降低則視為無效;若患者血鈉逐步趨向正常,則視為有效。
1.5 統計學處理 使用SPSS 13.0軟件進行統計分析,計量資料以(±s)表示,使用t檢驗,P<0.05表示差異有統計學意義。
2 結果
2.1 對APACHEⅡ得分的影響 上述高鈉血癥患者在病發當天的APACHEⅡ得分為(23.8±7.2)分,較其入院次日的APACHEⅡ得分(17.2±8.1)分有顯著的提高(P<0.05)。
2.2 原發病對高鈉血癥的影響 在上述各高鈉血癥患者中,15例患者高鈉血癥的發病和不同原因導致的各種程度的腦損傷有關,且患者若出現嚴重的腦外傷,則其若在終末期出現高鈉血癥則治療難度極高。所以,筆者把上述所有高鈉血癥患者根據原發病是否存在腦損傷和出現的高鈉血癥的例數分類統計。結果為,68例存在腦損傷的患者,高鈉血癥發病率為22.1%(15例);另外210例無腦損傷的患者中,高鈉血癥發病率僅為2.9%(6例)。兩組差異有統計學意義(P<0.05)。
2.3 患者病情的嚴重程度對高鈉血癥預后的影響 采用APACHEⅡ評分法對患者病情的嚴重程度進行評價,將死亡及存活患者入院次日及高鈉血癥發病時的APACHEⅡ得分及其關系進行比較分析。見表1。
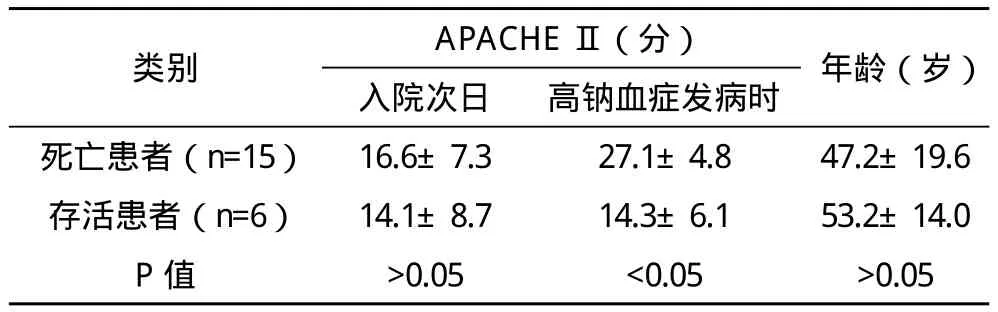
表1 ICU患者病情的嚴重程度對高鈉血癥預后的影響
2.4 不同療法的治療效果比較 觀察組患者經治療,8例有效,3例無效;對照組患者經治療2例有效,8例無效。兩組有效率差異有統計學意義(P<0.05)。
3 討論
ICU內患者的病情一般都極其危重,常規使用脫水療法對昏迷及腦外傷進行治療;患者被燒傷、或出現高熱以及使用呼吸機輔助呼吸治療時,也存在不顯性失水;此外嘔吐、腹瀉、通過胃管或胃腸造瘺管引流等引起的胃腸源性液體丟失過多;心肺復蘇時多次使用碳酸氫鈉等原因皆有引發高鈉血癥的可能性。另外對ICU內的膿毒癥、燒傷、創傷等患者常補充大量等張液也是出現高鈉血癥的重要原因。所以,各因素綜合造成了ICU內高鈉血癥發病率較高的情況。有研究發現,歐美住院患者中,高鈉血癥患病率為1%,而ICU內高鈉血癥發生率為6%;我國的ICU內高鈉血癥發生率已接近17%[2];本研究顯示本院ICU內高鈉血癥的發生率為7.55%。
高鈉血癥,尤其是中、重度的高鈉血癥的病死率極高,西方部分研究證實,其病死率最高可達75%以上[3]。本研究顯示的死亡率為71.4%,和相關報道相符。對高鈉血癥的原因進行分析在該病癥的治療方面有著積極的意義。本研究顯示,ICU內患者病情對高鈉血癥的發病有著密切的聯系,患者在高鈉血癥發病時的APACHEⅡ得分明顯比入院次日高。其次,ICU內患者的各項原發病也對高鈉血癥的發生有著很大的影響,研究結果顯示患者若存在腦損傷,其高鈉血癥的發生率將明顯上升。由于ICU醫療人員使用的藥液是ICU內患者體液平衡重要依靠,所以,高鈉血癥的發病和ICU內的醫護質量有著密切的關系。本研究顯示,死亡患者和存活患者在入院次日的APACHEⅡ得分無明顯的差異,而在高鈉血癥發病時,APACHEⅡ得分則出現了明顯的差異。可見,醫源性因素可能使病情加重和發生高鈉血癥有著一定的影響。因此,治療的合理性就顯得尤為重要。高鈉血癥會致使細胞脫水收縮,該情況在中樞神經系統中表現得尤為明顯,收縮的神經元會受到牽拉導致膜電位改變而致神經功能失常,若細胞收縮嚴重,會破壞細胞間的橋接靜脈,進而引發蛛網膜下腔出血。該反應可能在高鈉血癥發病后的幾個小時內發生,進而促使腦細胞的不可逆性損害。患者一旦出現高鈉血癥,細胞內的電解質和有機溶質隨著細胞內水的補充會逐漸消散,從而抑制了鈉的攝入并補充水,結果在對高鈉血癥的糾正治療中,非但不能對癥狀加以糾正,反而加速了患者的死亡,其重要的原因是由于過快地糾正高鈉會導致腦細胞水分的吸收超過聚集的電解質和有機溶質的消散速度。因此,本研究中對照組患者的死亡率反而偏高。
目前,ICU內對高鈉血癥的治療尚不成熟,因此在治療中必須以實際病情為依據,謹慎選擇合適的治療手段。
[1] 張冀軍,程尉新,張春民,等.內高鈉血癥病因及治療的臨床分析[J].中國危重病急救醫學,2002,14(12):750-752.
[2] 畢軍軍.高鈉血癥43例原因分析及治療策略[J].山西醫藥雜志,2010,3(8):126-128.
[3] 周繼紅,劉歡.危重病高鈉血癥與全身炎癥反應綜合征預后的研究進展[J].廣西醫學,2005,27(6):381-383.

