結腸充氣多層螺旋CT檢查對結腸病變的診斷價值
趙興家,孫偉明,趙永生,寧亞莉,姚福全
結腸癌傳統的檢查方法是鋇劑灌腸和纖維結腸鏡檢查,這兩種檢查方法只是對腫塊本身進行顯示,而不能判定腫瘤的侵犯程度和分期[1]。常規CT腹部掃描對結腸輪廓及腫塊的顯示都有相當大的局限性;而結腸充氣多層螺旋CT掃描不僅能良好地顯示結腸輪廓和腫瘤本身,還能對腫瘤的侵犯程度和分期做出量化,且是一項無創檢查,容易被患者接受。本研究對28例臨床可疑結腸癌患者分別進行術前常規CT掃描和做好腸道準備的結腸充氣多層螺旋CT掃描,并將檢查結果與纖維結腸鏡及術后病理結果進行對比,以探討結腸充氣多層螺旋CT在結腸病變診斷中的應用價值。
1 資料與方法
1.1 一般資料 選取2010—2011年我院收治的臨床可疑結腸癌患者28例,臨床癥狀及實驗室檢查為大便隱血試驗陽性,呈漸進性消瘦,腹部脹痛,有黏液血便,腹瀉便秘交替,大便習慣改變,發熱,肛門墜脹感,腹部包塊。其中男18例,女10例;年齡為35~78歲,平均57歲。
1.2 方法 28例患者均做腹部常規CT掃描、結腸充氣多層螺旋CT掃描和纖維結腸鏡檢查。回顧性分析常規CT檢查及結腸充氣多層螺旋CT掃描的聲像圖特征,并將檢查結果與纖維結腸鏡檢查結果進行對比分析。
1.2.1 患者準備 檢查前日控制飲食,食少渣、流質或半流質飲食,并在檢查前日晚服用番瀉葉30 g或甘露醇250 ml。檢查當日早上禁食,清潔灌腸,3 h后行CT檢查。
1.2.2 CT檢查 采用東軟Neusoft 16型多層螺旋CT機掃描。于腸道準備前、后分別進行常規CT掃描,CT掃描參數:電壓125 kV,電流170 mA,圖像厚度 2 mm,分辨率:標準,準直:16×1.5,螺距0.8631,旋轉時間0.75 s,視野300 mm,濾波參數:軟組織算法 (SB),建像矩陣512。增強掃描使用非離子型造影劑碘海醇100 ml,注射速率3.5 ml/s,注射后延遲25 s開始掃描觀察各期病灶強化情況。常規CT掃描后可進行清潔腸道準備結腸充氣多層螺旋CT檢查,腸道準備完成后于掃描前15 min肌肉注射山莨菪堿 (654-2)15 mg。患者取左側位,在透視機下經肛門插入肛管,變換體位呈仰臥位后注入空氣1 200~1 500 ml,透視下觀察整個大腸充氣良好并囑患者感到腹脹難以忍受時停止注氣,盡量避免小腸進入過多的氣體。常規在CT機下進行容積掃描,掃描范圍從膈肌到骨盆底部水平。若腸腔內殘留部分液體等內容物,需要加掃俯臥位。根據腫塊所在腸管的部位,可以加掃左側臥位或右側臥位。掃描參數與常規CT掃描一致。原始數據通過同機工作站行多平面重建 (MPR)、表面遮蓋顯示 (SSD)、透明法重建 (Raysum)及仿真內鏡 (CTVE)展示。觀察腫瘤向管腔內的占位情況、管腔的狹窄、腫瘤侵犯腸壁及漿膜面以外的情況、淋巴結增大、遠處臟器轉移情況,從鄰近腸腔觀察腫塊的大體形態、管腔狹窄情況,從外觀察整個腸腔的大體輪廓及局部狹窄程度等。
由2名高年資影像科醫生對所有檢查結果進行分析匯總。觀察要素主要是腫塊的發病部位及大小、腫塊的大體輪廓、管腔的狹窄程度、腫瘤侵潤腸壁及腸壁漿膜外的情況、病變周圍淋巴結增大的情況、遠處臟器轉移的情況。同時對腫瘤大體分型及分期。
1.3 統計學方法 采用SPSS 17.0軟件進行統計檢驗。計數資料采用χ2檢驗。檢驗水準α=0.01。
2 結果
纖維結腸鏡病理檢查顯示:本組28例臨床可疑結腸癌患者中,結腸癌17例,包括乙狀結腸癌6例,直腸癌4例,升結腸癌4例,降結腸癌3例;直腸息肉6例;乙狀結腸息肉3例;結腸炎2例。結腸充氣多層螺旋CT占位性病變影像學特征:病變腸壁局部不均勻增厚,向腔內突起的軟組織密度塊影,局部管腔狹窄,病變部位腸壁漿膜面毛糙或模糊,腸周脂肪間隙模糊、密度增高,可見索條影,病變周圍淋巴結增大 (見圖1~10)。
28例患者經纖維結腸鏡檢出39個病灶,常規CT檢查僅檢出6個 (15.3%)病灶,結腸充氣多層螺旋CT檢出33個(84.6%)病灶,常規CT與結腸充氣多層螺旋CT病灶檢出率比較,差異有統計學意義 (χ2=23.671,P<0.01,見表1)。
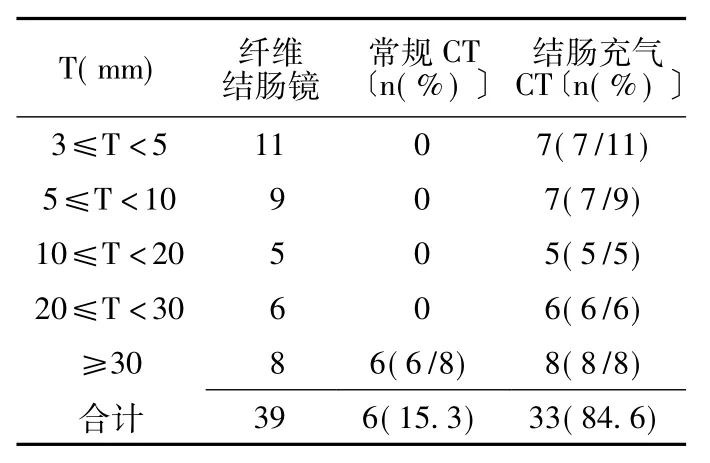
表1 28例結腸病變患者常規CT、結腸充氣多層螺旋CT檢查結果與纖維結腸鏡檢查結果的對比Table 1 Comparison of examination results of conventional CT,inflatable colon multilayer spiral CT and fiber colonoscopy in 28 cases of colon lesions
纖維結腸鏡病理檢查顯示,腫瘤侵犯漿膜外11例,常規CT僅檢出8例(8/11),結腸充氣多層螺旋CT檢出10例 (10/11)。常規CT與結腸充氣多層螺旋CT對于腫瘤侵犯漿膜外的檢出率比較,差異無統計學意義 (χ2=3.286,P>0.05)。
3 討論
結腸病變的檢查以往主要采用結腸氣鋇雙重造影和纖維結腸鏡檢查。對于結腸占位性病變直徑 (T) <15 mm的病灶,結腸氣鋇雙重造影容易漏診[2]。而纖維結腸鏡檢查對于患者的耐受性較差,另外,部分病變造成管腔的狹窄使狹窄近端管腔的情況無法觀察。此外,上述兩種檢查方法對于病變侵犯漿膜外的情況、周圍淋巴結增大及遠處臟器是否轉移均無從知曉,所以對于腫瘤的分期也就無從談起[3]。
腸道事先無充分準備的情況下,CT結腸檢查容易受腸液及固體殘渣的影響,這也是造成漏診的重要原因之一[4]。而結腸充氣多層螺旋CT檢查不僅能反映結腸占位性病變的大體情況、病變區域管腔的狹窄狀況,也不受狹窄管腔的限制而妨礙近端腸管的觀察,而且更重要的是能顯示病變對腸管漿膜外的侵犯情況、周圍淋巴結的轉移及遠處臟器的轉移,從而進行分期[5]。而纖維結腸鏡的優勢是對于小病灶的檢出率高,并順便能進行組織活檢以及進行適當的治療。目前,該檢查法仍然是結腸檢查的金標準。結腸息肉按照病理分法分為炎性息肉和腺瘤性息肉,后者為癌前病變。有作者認為對于T<5 mm的息肉,惡變率<0.1%;對于10 mm<T<20 mm的息肉,惡變率為10%;T≥20 mm的息肉,惡變率達到30%。故及早發現T>10 mm的結腸占位性病變成為一項重要任務,以便早診早治。
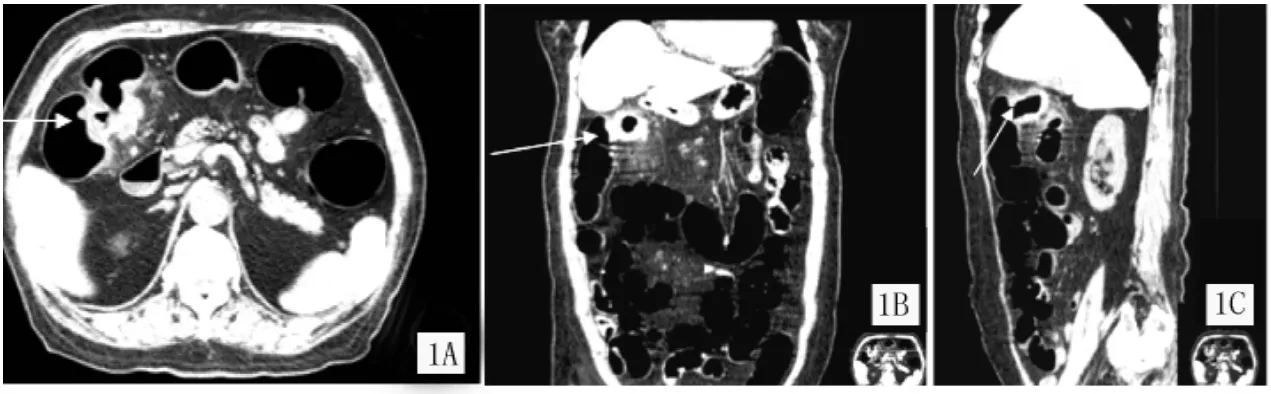
圖1 結腸肝曲結腸癌:多平面重建顯示腸壁明顯增厚,向腔內突起,局部管腔狹窄Figure 1 Colon hepatic flexure of colon cancer:a multi-planar reconstruction showing apparent intestinal wall thickening,protruding into the lumen and local stenosis
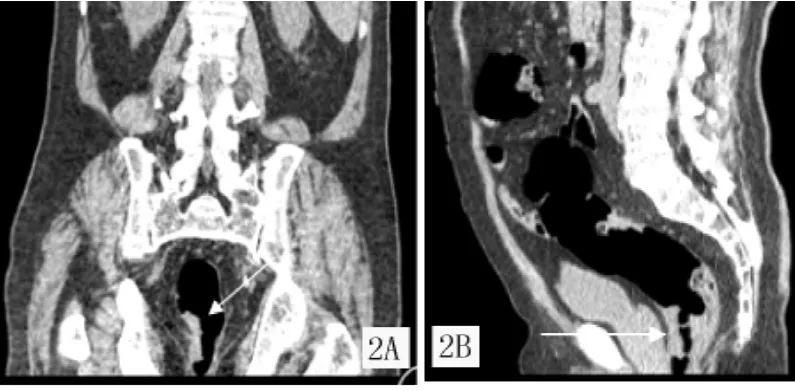
圖2 直腸癌:多平面重建矢狀面與冠狀面顯示腸壁明顯增厚,向腔內突起,局部管腔狹窄Figure 2 Rectal cancer:a multi-planar reconstruction sagittal and coronal plane showing wall thickening significantly,protruding into the lumen and local stenosis
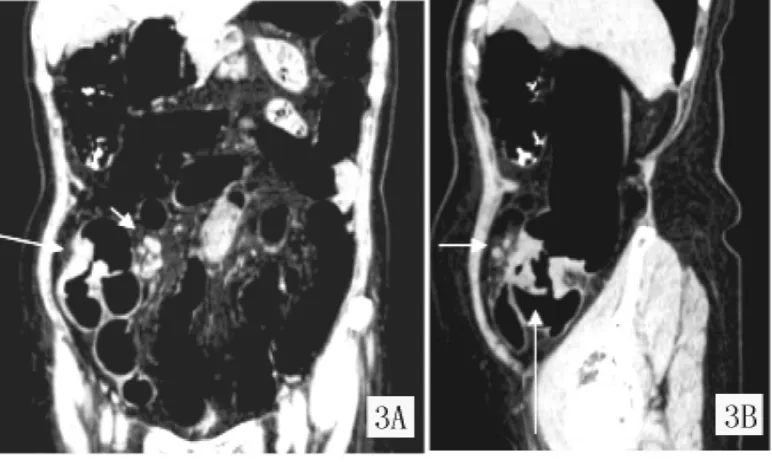
圖3 右半結腸癌:多平面重建冠狀面與矢狀面顯示腸壁明顯增厚,向腔內突起,局部管腔狹窄,周圍淋巴結增大Figure 3 Right colon cancer:multi-planar reconstruction of coronal and sagittal showing significant bowel wall thickening,protruding into the lumen,local stenosis and enlarged peripheral lymph nodes
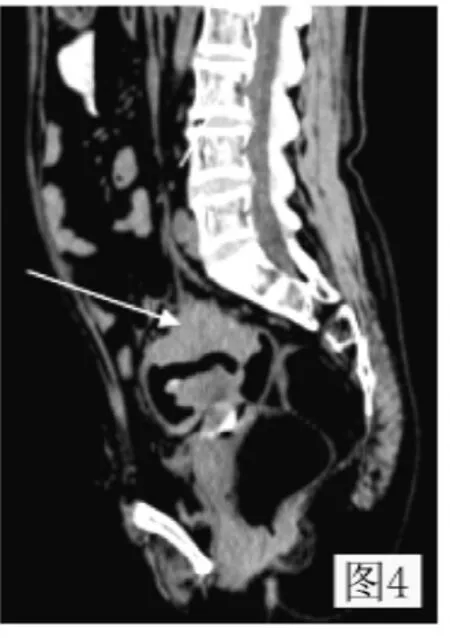
圖4 乙狀結腸癌多平面重建:矢狀面顯示腸壁明顯增厚,可見軟組織密度塊影向腔內突起,局部管腔狹窄,漿膜面邊緣毛糙Figure 4 Sigmoid colon carcinoma multiplanar reconstruction:sagittal showing significant bowel wall thickening,shadow of soft tissue density piece protruding into the lumen,local stenosis and coarse chorion surface edge
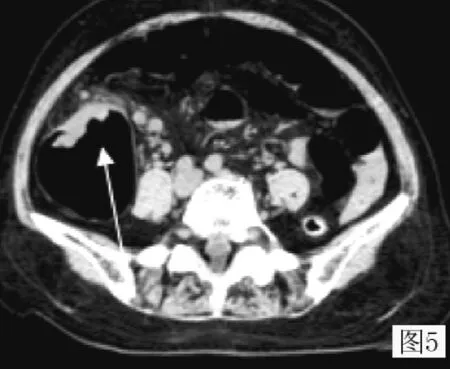
圖5 右半結腸癌:多平面重建橫軸面顯示腸壁局限性增厚,向腔內突起,腸壁外脂肪間隙可見條索及增大淋巴結 (與圖3為同一病例)Figure 5 Right colon cancer:multi- planar reconstruction horizontal axis showing bowel wall thickening,protruding into the lumen,cord and enlarged lymph nodes in the fat gap outside the intestinal wall(figure 3 for the same cases)
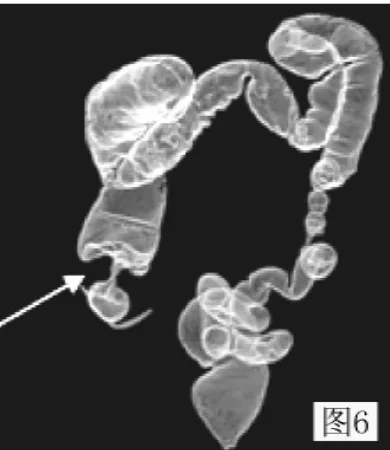
圖6 右半結腸癌:透明法重建圖像顯示腸腔局部狹窄 (與圖3為同一病例)Figure 6 Right colon cancer:transparent method reconstructed image showing local stenosis of intestine(figure 3 for the same cases)
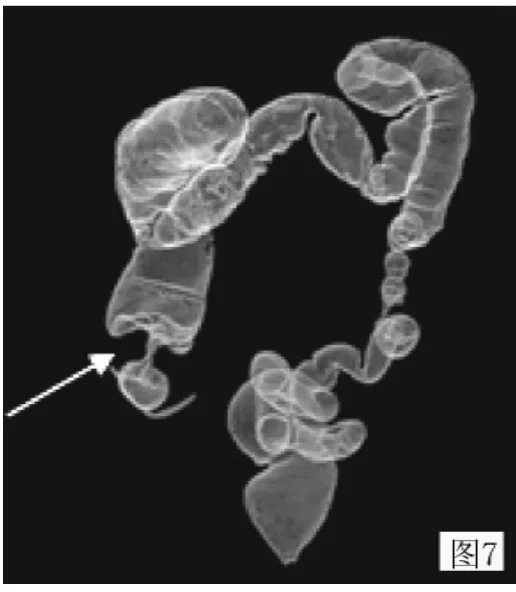
圖7 結腸肝曲結腸癌:透明法重建圖像顯示腸腔局部狹窄 (與圖1為同一病例)Figure 7 Colon hepatic flexure of colon cancer:transparent method reconstructed image showing local stenosis of intestine(figure 1 for the same cases)
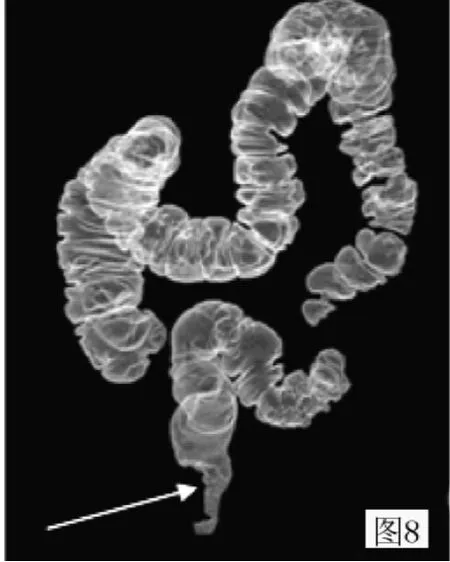
圖8 直腸癌:透明法重建圖像顯示腸腔局部充盈缺損并腸腔局限性狹窄 (與圖2為同一病例)Figure 8 Rectal cancer:transparent method reconstructed image showing partial filling defect and local stenosis of intestine(figure 2 for the same cases)
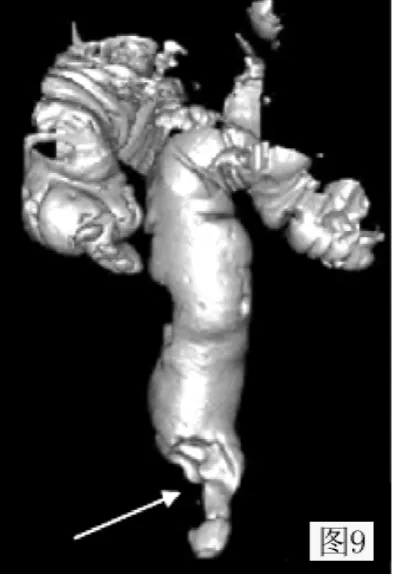
圖9 直腸癌:容積再現顯示腸腔狹窄呈蘋果核樣改變 (與圖2為同一病例)Figure 9 Rectal cancer:VR showing lumen stenosis being apple core-like changes(figure 2 for the same cases)
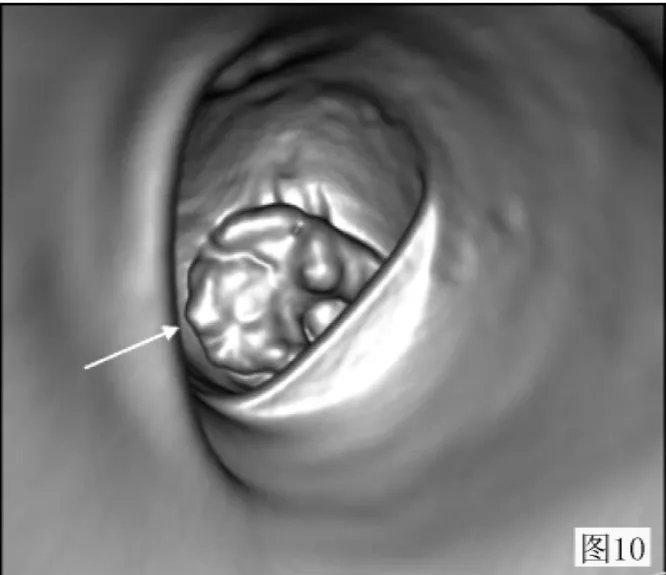
圖10 右半結腸癌:仿真內鏡顯示腸腔內占位 (與圖3為同一病例)Figure 10 Right colon cancer:virtual endoscopy showing intraluminal occupation(figure 3 for the same cases)
有研究報道,CTVE對于結腸的占位性病變的檢出率:T<5 mm者為62.5%,5≤T<10 mm者為86.7%,T≥10 mm者為100.0%[6]。另一項研究報道CT結腸成像對于結腸占位性病變的敏感性:T≥10 mm者為81%,6~9 mm者為62%[2]。本組28例臨床疑似結腸癌患者中,結腸充氣螺旋CT對結腸癌的檢出率(84.6%)顯著高于常規 CT檢查(15.3%);常規CT對T<30 mm的病灶檢出率為0,T≥30 mm的病灶檢出率為75.0%(6/8);而結腸充氣多層螺旋CT甚至能檢測出3 mm≤T<5 mm的病灶,其對T<30 mm的病灶檢出率為80.6%(25/31),而對于T≥30 mm的病灶,能全部檢出。說明結腸充氣多層螺旋CT成像對結腸占位性病變的檢出有相當大的價值。在結腸充氣狀態下,通過多層螺旋CT掃描采集的數據利用同機工作站三位重建技術進行處理,MPR、SSD、Raysum、CTVE對病變的大小、腸管受侵范圍、病變部位腸腔的狹窄情況、病變侵犯漿膜面的情況、周圍淋巴結的轉移、遠處臟器的轉移情況均可清楚顯示并分期,為臨床治療方案的制定提供量化指標。
結腸充氣多層螺旋CT檢查的腸道準備和充氣至關重要: (1)首先要想獲得充分滿足要求的結腸充氣CT圖像,應盡量按照纖維結腸鏡檢查的要求去準備。本組未做腸道準備的常規CT檢查對T<30 mm的占位性病變檢出率為0,主要原因為腸腔內軟組織密度內容物與病灶無明顯的對比,從而掩蓋了病變的本來面目,致使病灶本身難以分辨。(2)結腸充氣應在透視機下進行,以便在注氣動態過程中及時掌握結腸充氣擴張的程度。另外,在充氣過程中的透視是階段瞬間進行,患者容易接受。如果過度充氣容易引起腸穿孔,所以提前告知患者,在注氣過程中,患者感受到腹脹即可終止充氣;同時,在注氣過程中密切觀察并隨時詢問患者的情況。
常規CT無良好對比下充分擴張的腸管,使結腸腸管本身的情況難以充分展示,而且病變本身的顯示也受到影響。病變部位管腔的狹窄狀況因無鄰近擴張的腸管做對比也難以判斷。另外,在透視狀態下注氣還有一個目的就是盡量避免過量的氣體溢入小腸,以便能及時停止注氣,否則小腸內過多的氣體溢入會影響結腸充氣成像的效果。
總之,在結腸充氣狀態下行多層螺旋CT掃描比常規CT檢查對占位性病變的檢出率極大提高;而且與纖維結腸鏡檢查相比,其也有自身的優越性,不僅能檢出較小的結腸占位性病變,還能顯示病變大小及受累腸管的范圍,還對病變侵犯漿膜外的情況、周圍淋巴結轉移的情況、遠處臟器的轉移情況進行量化,對病變進行分期,為臨床治療方案的制定提供幫助。
1 王冬青,彭衛斌,殷瑞根,等.螺旋CT結腸充氣造影在診斷結腸癌中的應用價值[J].江蘇大學學報 (醫學版),2002,12(3):240-241.
2 姚義生,袁國奇.結腸充氣螺旋CT掃描對15例結腸病變的診斷[J].暨南大學學報(醫學版),2007,28(4):421-422.
3 韋琳,蒙家彥,譚俊揚.多層螺旋CT結腸充氣成像診斷結腸癌的影像與病理對照研究[J].醫學影像學雜志,2010,20(10):1485-1487.
4 郝宏毅,曹相德,哈若水,等.16排多層螺旋CT結腸充氣造影技術的臨床應用研究[J].河北醫藥,2007,29(12):1304-1307.
5 許彪,陳剛,劉剔生,等.多層螺旋CT直、結腸充氣成像及多種重建技術直、結腸癌的診斷價值[J].中國醫學影像學雜志,2008,16(3):192-196.
6 李良才,唐秉航,何亞奇,等.多層螺旋CT在診斷結腸病變中的應用 [J].放射學實踐,2003,18(1):42-45.

