先天性胸腰段半椎體并重度僵硬性脊柱側后凸畸形的后路松解楔形截骨矯治
戴沖華 馬 斌
云南省陸良縣人民醫院骨科,云南陸良 655600
先天性脊柱側凸分為椎體形成缺陷 (Ⅰ型)、分節缺陷(Ⅱ型)和混合型(Ⅲ型)三類,Ⅰ型包括半椎體(完全性)和楔形椎體(部分性)。其中半椎體是指一側椎體發育形成障礙而起的畸形。半椎體畸形是先天性脊柱側凸最常見的原因,所致脊柱側凸約占先天性脊柱側凸46%[1]。由于完全分節的半椎體具有正常的生長能力,所以產生的畸形具有進展性,常發展為重度僵硬性側后凸畸形,給手術治療帶來困難。筆者2006年7月~2011年10月收治的先天性胸腰段半椎體并重度僵硬性脊柱側后凸畸形患者10例,均行經后路松解楔形截骨矯形手術治療,現總結如下:
1 資料與方法
1.1 一般資料
選擇我院2006年7月~2011年10月收治的先天性胸腰段半椎體并重度僵硬性脊柱側后凸畸形患者10例,其中,男4例,女6例,年齡14~22歲,平均17.1歲;半椎體均為單個完全分節型,T112例,T124例,L11例,L23例; 術前側凸Cobb 角 49°~125°,平均 94.4°,側凸柔韌性為 17.4%~28.9%,平均 24.8%;后凸 Cobb 角 72°~145°,平均 101.1°;C7 鉛垂線與骶正中線距離1.5~5.5cm,平均2.9 cm。本組研究經醫院倫理委員會同意并協同科研課題組共同研究,取得患者及家屬同意并簽訂協議書。10例中8例因出現腰背部疼痛、不能平臥、后凸畸形進行性加重就診。6例有不同程度神經損害癥狀,按Frankel分級,B級3例,C級3例,D級3例,E級1例。病變椎體按Winter分類法[2],全部為半椎體。
1.2 治療方法
1.2.1 術前準備 術前均拍攝站立位全脊柱正側位和側位前屈、后伸X線片,了解后凸程度及柔韌性。MRI檢查明確脊髓有無畸形和受壓情況,CT脊髓造影加脊柱三維CT了解脊椎畸形狀況。有限制性通氣障礙的患兒術前行爬樓梯和吸氣功能鍛煉。
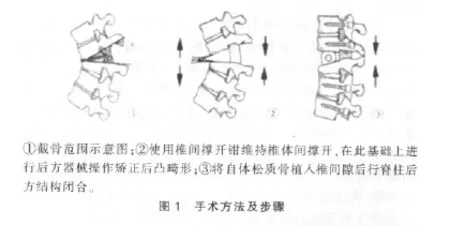
1.2.2 手術方法及步驟 ①手術顯露:全麻后患者俯臥于脊柱手術體位架上;后正中骨膜下剝離顯露截骨節段上下各3~4個節段,兩側顯露到關節突或者肋橫突外緣,使用牽開器牽拉肌肉至兩側,顯露病變脊柱的全段,側方顯露至橫突外側。②選擇固定融合節段:選擇觸及椎(touched vertebrae,TV,即站立前后位像上被骶正中線觸及的最近端椎體)為融合固定的下端椎,在畸形椎上下兩個脊椎各對稱性置入椎弓根螺釘,依照畸形彎曲形態預彎矯形棒,選擇一側用固定棒行截骨矯形區域臨時固定[3]。③后路松解:頂椎區上方經后路進行椎間隙松解,使用骨刀、球磨鉆以及椎板咬骨鉗行截骨椎椎板切除,切除范圍包括兩側小關節突、橫突,截骨節段在中胸段及以上水平者切除肋骨頭2~3 cm、肋橫及肋椎關節,其間注意保護胸膜。切除上下終板軟骨、棘上韌帶、棘間韌帶、黃韌帶、關節突等,作胸椎代償性的后柱松解并撐開。④截骨:必要時在胸段可以切斷截骨水平的神經根,沿椎弓根外側小心鈍性剝離椎體骨膜并保護椎體節段血管,建議不要隨意結扎該血管。盡可能在殼內咬除多的松質骨,保留椎體后壁的薄骨殼以保護脊髓[4]。在直視下使用特制的反向刮匙切除椎體后壁骨殼。卸除臨時固定棒后安裝工作側的固定棒,切除對側殘余的椎體及椎間盤,使該部位的脊髓完全懸空,完成全脊椎截骨。見圖1~3。
1.3 注意事項
①矯正過程中應注意減少出血,并且要避免神經受損傷和椎間孔、椎管的阻塞[5]。②植骨:矯形后椎體前方空隙<5mm,取自體松質骨植入;空隙>5mm采取充填了松質骨的植入,再一次加壓固定棒。③植骨材料選擇:后路留下的椎板缺損,通過自體松質骨回植,植骨材料為椎體切除所得的松質骨。
1.4 術后處理
注意肢體活動及感覺,維持電解質穩定;抗生素使用;激素(地塞米松、甲強龍);支持治療。
1.5 評價方法[6]
后凸角測量采用Rajasekaran方法,“+/-”代表夾角方向。Ⅰ級:植骨塊重塑融合,骨小梁長入;Ⅱ級:植骨塊完整,不完全重塑融合,無透亮區;Ⅲ級:植骨塊完整但上下存在潛在透亮區;Ⅳ骨塊塌陷、吸收,無骨性融合。根據Bridwell標準判斷X線植骨情況、脊柱生理曲度恢復情況以及內置物位置變化情況。脊髓神經功能按照FRENKEL分級進行評價。
2 結果
2.1 手術及效果
本組10例患者均順利完成手術。頂椎位置T11-L2,脊柱后方固定范圍最高位T9,最低位L5,平均松解3.0個椎間隙。手術時間 4.5~9.4 h,平均 6.3 h;術中出血量 680~10 000 mL,平均985mL。無脊髓神經損傷。術后側凸Cobb角6°~32°,平均 18.7°,平均矯正率為 27.2%;后凸 Cobb 角-8°~22°,平均8.3°,平均矯正率為88.6%;C7 鉛垂線與骶正中線距離0.1~2.3 cm,平均0.6 cm,冠狀位平衡平均矯正率為78.1%。術后按Frankel分級,C級5例,D級1例,E級4例。
2.2 隨訪
隨訪14~35個月,平均23.4個月,末次隨訪側凸Cobb角 8°~57°, 平均 29.7°, 丟失率為 7.3%; 后凸 Cobb角 22°~38°,平均29.9°,丟失率為7.7%;C7 鉛垂線與骶正中線距離0.2~2.5cm,平均 0.7 cm。
2.3 影像資料
患者男性,10歲,發現脊柱側彎3年,術前檢查發現側凸55°,后凸50°,T12 半椎體。診斷:先天性胸腰段半椎體并重度僵硬性脊柱側后凸畸形,術中行半椎體切除,椎弓根固定,術后側凸和后凸完全矯正,見圖2~5。

3 討論
先天性脊柱側凸中半脊椎畸形的形態學變化較為復雜,除椎體畸形外常合并椎板、椎弓根等附件畸形,故認為臨床常用的“半椎體畸形”一詞并不準確[7]。先天性脊柱后凸包括Ⅰ型-椎體形成缺陷(半椎體)、Ⅱ型-椎體分隔不全,以及Ⅲ型-椎體形成缺陷合并分隔不全。Ⅰ型多見于胸椎及胸腰段,Ⅱ型多見于胸腰段[8]。Ⅰ型患者自然發展過程險惡,絕大部分將持續進展,有國外學者報道,約95%在發育緩慢期(3~10歲)的畸形進展不易發覺,而在青春期進展迅速,亦是截癱的好發時期。先天性脊柱后凸需手術治療。手術方案有兩種:單純后路融合術及前后路聯合融合術。后路融合術適應證:一是早期(5歲以下)發現的Ⅰ型畸形,仰臥側位片畸形<50°者;二是5歲以下Ⅱ型畸形無需矯形,僅為阻止其進展者。對于Ⅰ型患者,術后需矯形石膏而非支具外固定。前后路聯合融合術,前路松解植骨,后路植骨,青年或成人可行后路矯形內固定,若年幼不適于內固定,可行矯形石膏外固定[9]。如存在脊髓壓迫,前路松解時需充分減壓。應根據患者年齡的不同和脊柱側凸類型的不同選取前后路聯合或單一后路半椎體切除術[10]。這類畸形的手術治療,認為應及早手術以避免畸形迅速進展,可采用半椎體切除、短節段固定融合的術式[11]。解京明等[12]發現先天性脊柱側凸合并椎管骨性縱隔及脊髓縱裂的比例不低,他認為手術必須切除骨性縱隔并松解脊髓栓系,為矯形手術提供條件。
本研究總結分析了截骨矯形術治療10例先天性胸腰段半椎體并重度僵硬性脊柱側后凸畸形的效果。后凸畸形Cobb 角平均 94.4°(49°~125°),部分伴有神經損害,10例后方經椎間隙截骨、切除突入椎管內的骨塊及椎間盤,使用器械閉合截骨面,松解、椎體間撐開、植骨、固定。全部患者后凸畸形矯正率平均為88.6%。筆者認為,>20°的角狀后凸畸形應截骨矯正,前后方聯合截骨適合多種畸形的矯正。
通過相關病例總結,筆者發現截骨矯形可以恢復脊柱生理曲度,有效減小腰椎過度前凸及椎體滑移傾向,并能有效緩解腰痛,獲得穩固的遠期療效。近幾年來,筆者對脊柱截骨方式做了改進:①對超過90°的嚴重脊柱后凸畸形,采用脊柱節段切除,后方經椎弓根螺釘器械矯形固定,經后方或前方支撐植骨固定;②對50°~90°的后凸畸形,采用經后方截骨,經后方撐開前緣并放置椎間融合器墊高,閉合后方截骨面,矯正后凸畸形。兩種方法均獲得很好的矯正效果,同時避免了脊髓過度短縮的問題。初步經驗表明只要正確掌握技術要領,該方法矯正率高,固定節段相對短,比較安全,可以作為矯正脊柱后凸畸形的有效方法推廣應用。
[1] 孫培強.前路手術內固定治療胸腰椎爆裂性骨折的效果[J].齊魯醫學雜志,2010,25(2):143-144.
[2] Hesry RF.Evaluation and treatment of adult spinal deformity invited submission from the joint section meeting on disorder of the spine and peripaerat nevers[J].J Neurosurg Spine,2004,1(1):9-18.
[3] Parker JW,Lane JR,Karaikovic EE,et al.Successful shortsegment instrumentation and fusion for thoracolumar spine fractures:a consecutive 41/2-year series[J].Spine,2000,25(9):1157-1170.
[4] Fourney DR,Abi SD,Rhines LD,et al.Simultaneous anterior-posterior approach to the thoracic and lumbar spine for the radical resection of tumors followed by reconstruction and stabilization [J].J Neurosurgery,2001,94(2):232-244.
[5] 李偉,全仁夫,王建岳.前路減壓短節段固定治療胸腰段骨折[J].中醫正骨,2008,20(10):35-36.
[6] 邱勇,朱鋒,錢邦平,等.胸腰椎骨折術后并發遲發性后凸畸形的危險因素和后路脊柱縮短術[J].中國創傷雜志,2006,22(1):11-15.
[7] 劉洪智,李明,孫書海,等.陳舊性胸腰椎骨折后凸畸形伴脊髓損傷的手術治療[J].中國矯形外科雜志,2006,14(2):112-114.
[8] Bailey HL,Gabriel SM,Hodgson AR,et al.Tuberculosis of the spine in children[J].Clin Orthop Relat Res,2002,(394):4-18.
[9] Bilsel N,Aydingoz O,Hanci M,et al.Late onset Pott's paraplegia[J].Spinal Cord,2000,38(11):669-674.
[10] Shimode M,Kojima T,Sowa K.Spinal wedge osteotomy by a single posterior approach for correction of severe and rigid kyphosis or kyphoscoliosis[J].Spine,2002,27(20):2260-2267.
[11] 張宏其,王永福,唐明星,等.牽引結合后路手術治療重度脊柱側凸的療效分析[J].中國矯形外科雜志,2009,17(21):1617-1620.
[12] 解京明,王迎松,張穎,等.經后路全椎體切除矯正僵硬性脊柱后凸或側后凸的初期臨床報道[J].脊柱外科雜志,2008,6(1):1-4.

