妊娠期糖尿病患者治療依從性分析及對妊娠結局的影響
侯凌云 顧成敏 付玉 張潔 劉聰 周福清
妊娠期糖尿病(GDM)是指妊娠期首次發生或發現的糖代謝異常,是孕期常見的并發癥之一。產后6周到28年,有2.6%~70%的GDM患者將發生2型糖尿病,嚴重威脅母兒近遠期健康。隨著經濟增長,生活水平的提高,其流行病學趨勢呈持續增長狀態,已構成嚴重的公眾健康問題。為此,我們對110例GDM患者治療的依從性及影響因素進行調查,分析妊娠期糖尿病患者治療依從性對妊娠結局的影響。
1 資料與方法
1.1 一般資料 選取2011年3至12月在我院產科門診進行產前檢查并住院分娩的GDM患者110例為研究對象。
1.2 方法
1.2.1 調查方法:依從性研究的方法較多,其中問卷調查的方法具有方便、易行、可信度高的特點。目前尚無統一的妊娠期糖尿病患者治療依從性問卷,因此我們結合GDM的特點和研究目的,自行設計了調查問卷,內容包括依從性判斷和可能影響因素。對門診確診為GDM的患者發給調查問卷,由專人通過詢問患者逐項填寫歸檔。
1.2.2 調查內容:①研究對象的一般情況:姓名、年齡、職業、文化程度、經濟收入、醫療費用支付方式及支付有無困難、糖尿病家族史。②對GDM的認識:對GDM的發病因素、GDM的危害、GDM的治療方法、胰島素應用等是否認知、是否接受過糖尿病教育;是否了解GDM治療的長期性。③血糖監測情況:是否會測量血糖;家中是否有血糖儀;能否按時監測血糖。④治療情況:情緒是否穩定;能否按醫囑控制飲食;能否堅持運動及運動時間;能否到醫院定期產前保健;如果血糖控制不佳,能否接受胰島素治療;如果需要,能否接受住院治療。
1.2.3 依從性判定:通過以下六個因素評分判定:①是否接受過妊娠期糖尿病教育;②能否按醫囑嚴格控制飲食;③能否堅持運動治療(每天運動20~60 min,每周至少3~5 d);④能否按醫囑監測血糖(每天監測7點,每周至少1次);⑤血糖控制不理想能否同意應用胰島素;⑥如果血糖控制不理想,能否住院治療。對每個問題的不同答案量化打分。評分標準:根本做不到為1分,偶爾做的到為2分,做的到為3分。以此計算依從性積分,積分>12分為依從性好,積分≤12分為依從性差。
1.2.4 妊娠結局調查:對所有研究對象血糖控制的依從性進行調查后,對其進行追蹤隨訪,通過查閱病歷和化驗檢查,記錄所有研究對象及胎兒的妊娠結局。
1.3 統計學分析 應用SPSS 17.0統計軟件,計數資料采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 依從性與相關因素分析 按問卷上與依從性相關問題的得分,計算出每個患者的依從性積分。依從性好的病例57例,占51.82%,依從性差的病例53例,占49.18%。通過依從性與相關因素分析,顯示出有糖尿病家族史、高中以上文化程度、接受過糖尿病教育、家中有血糖儀、定期產前保健、對應用胰島素有正確認識可以明顯提高GDM患者的依從性(P<0.05)。
2.2 治療依從性好組與依從性差組妊娠并發癥比較 依從性好組剖宮產率與胎兒窘迫的發生率明顯低于血糖控制依從性差組(P<0.05)。產后出血、羊水異常、胎膜早破的發生率,2組比較差異無統計學意義(P>0.05)。見表1。
2.3 孕婦血糖控制依從性好組與依從性差組新生兒并發癥發生情況比較 依從性好組新生兒高膽紅素血癥和巨大兒的發生率均顯著低于依從性差組(P<0.05)。見表2。
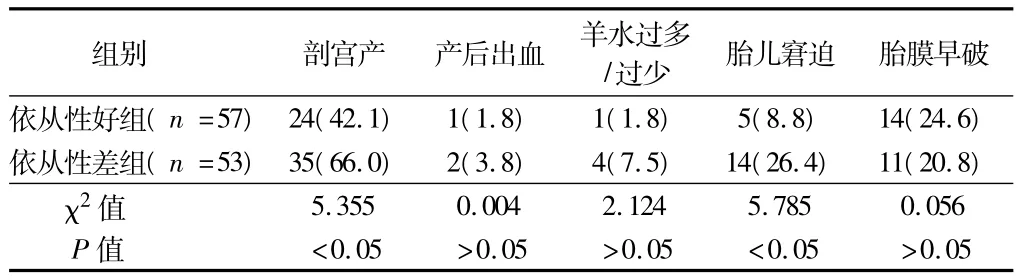
表2 2組孕婦妊娠并發癥的比較 例(%)
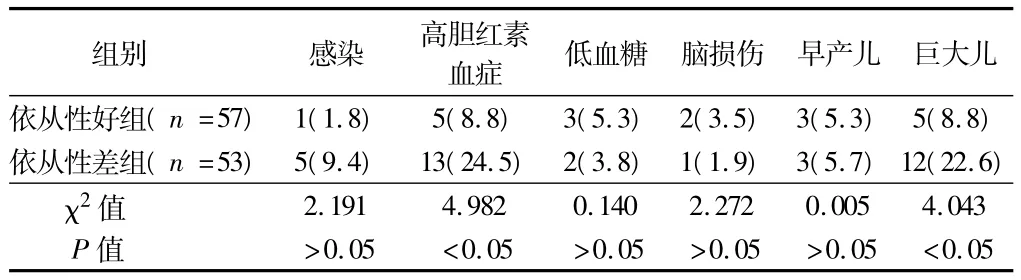
表3 2組新生兒并發癥的比較 例(%)
3 討論
妊娠后母體糖代謝發生明顯的變化,主要表現為葡萄糖需要量增加、胰島素分泌相對不足和胰島素抵抗。妊娠期糖代謝異常的孕婦,因血糖控制不佳,易并發巨大兒、羊水過多、妊娠期高血壓疾病。孕婦的持續高血糖可導致血管廣泛病變,降低胎盤對胎兒的血氧供給,使組織耗氧量增加,引起胎兒宮內缺氧,甚至新生兒窒息。因此,嚴格控制GDM患者的血糖對母嬰的預后均有積極意義。GDM患者的治療依從性則在血糖控制過程中起到了關鍵作用[1]。
本研究顯示GDM治療依從性好的患者占51.82%,高于糖尿病總體治療的依從性。可能是由于社會對糖尿病相關知識的重視及普及使GDM患者對血糖的認識及重視程度得到提高。通過依從性與相關因素分析顯示,有糖尿病家族史、孕婦有高中以上學歷、家中有血糖儀、定期復查、接受過糖尿病教育、否認胰島素會成癮可以明顯提高GDM患者的依從性。因此,加強對GDM患者及家屬的糖尿病教育,對患者及家屬進行指導,讓家屬監督患者的治療過程,特別是對文化程度低的患者尤為重要。定期找專科醫生復查,增加患者對醫生的信任度,有利于嚴格執行醫囑,提高治療的依從性。本研究還發現,有糖尿病家族史與家中有血糖儀也是影響依從性不可忽視的因素。有糖尿病家族史的GDM患者中,依從性好的比例為65.22%,而無家族史的GDM患者,依從性好的比例為42.19%,可能是由于糖尿病家族史使GDM對糖尿病相關知識較一般人群有更多的認識和體會,增加了患者對治療的依從性。血糖的監測有利于提醒患者關注血糖的高低,我們的研究提示家中有血糖儀可以增加GDM患者測量血糖的次數。通過調查,我們還發現近50%的患者對胰島素的基本認知不足。110例研究對象中,40.91%的患者認為使用胰島素會成癮。胰島素使用劑量越來越大,是由于機體胰島素抵抗作用增強,并發癥的出現或加重等原因所致,而并非成癮。這需要醫務人員加強與患者溝通,提高患者對GDM和胰島素的基本認識,消除誤解和顧慮,從而提高治療的依從性。Pertot等[2]通過調查發現,51%的GDM患者需要使用胰島素控制血糖,但是影響患者是否應用胰島素的原因并不像大家所想象的那樣,孕婦的血糖水平、體質量指數、家族史等因素對胰島素的使用影響并不大,而患者的生活方式、依從性卻起到了更重要的作用。Asbee等[3]也通過隨機對照試驗證實通過系統的飲食和生活方式咨詢可以降低孕婦孕期增重幅度。
GDM患者在血糖控制過程中的依從性差異導致其妊娠結局也存在差異。我們通過調查發現,依從性好的患者其發生剖宮產、胎兒窘迫、新生兒高膽紅素血癥、巨大兒均顯著低于依從性較差的GDM患者。GDM并不是剖宮產的絕對手術指征,但由于易發生胎兒窘迫、巨大兒,導致剖宮產機會增多。反之,如果在控制血糖過程中能夠有良好的依從性,則可以大大減低剖宮產的幾率。國內外大量研究表明,孕期血糖控制滿意,可有效減少母嬰并發癥[4-6]。若將孕期血糖控制在正常范圍,圍產兒死亡發生率可降低到同孕齡糖代謝正常的孕婦的水平。
本研究初步提示糖尿病家族史、文化程度、糖尿病教育、家中有無血糖儀、定期孕期保健、對胰島素的認知程度是影響GDM患者依從性的重要原因,但仍需要通過擴大樣本量、延長隨訪時間,進一步了解影響GDM依從性的原因。應積極開展形式多樣、內容豐富的健康教育和全程化的保健服務,動員社會、朋友、家人和醫務人員關愛和支持妊娠期糖尿病患者,提高患者依從性。
1 Persson M,Winkvist A,Mogren I.Surprisingly low compliance to local guidelines for risk factor based screening for gestational diabetes mellitus-A population-based study.BMC Prognancy Childbirth,2009,9:53.
2 Pertot T,Molyneaux L,Tank K,et al.Can common clinical parameters be used to identify patients who will need insulin treatment in gestational diabetes mellitus?Diabetes Care,2011,34:2214-2216.
3 Asbee SM,Jenkins TR,Butler JR,et al.Preventing excessive weight gain during pregnancy through dietary and lifestyle counseling:a randomized controlled trial.Obstet Gynecol,2009,113:305-312.
4 Yessoufou A,Moutairou K.Maternal diabetes in pregnancy:early and long-term outcomes on the offspring and the concept of“metabolic memory”.Exp Diabetes Res,2011,21:8598.
5 Bener A,Saleh NM,Al-Hamag A.Prevalence of gestational diabetes and associated maternal and neonatal complications in a fast-developing community:global comparisons.Int JWomens Health,2011,3:367-373.
6 Oostdam N,van Poppel MN,Wouters MG,et al.Interventions for preventing gestational diabetes mellitus:a systematic review and meta-analysis.J Womens Health,2011,20:1551-1563.

