兒童睡眠癲癇電持續狀態的臨床與腦電圖變化
唐家彥 張勝 朱建萍 付四毛
睡眠癲癇電持續狀態并非一個獨立的癲癇綜合征,表現為睡眠中持續的癲性電活動。少數患兒出現既有的語言功能倒退、認知損傷、行為異常等表現[1]。口服抗癲癇藥物療效欠佳,甲基強的松龍對治療電持續狀態,改善患兒的預后效果明顯[2]。我們總結本院確診的31例ESES患兒臨床、腦電圖變化及隨訪資料。現報告如下。
1 一般資料
200 9年6月至2011年8月我院診斷為ESES患兒31例。其中男13例,女18例;年齡1歲5個月至9歲11個月,平均6歲3個月。
2 方法
2.1 腦電圖檢測方法 31例患兒采用美國尼高利32通道錄像視頻腦電圖儀檢測,包括至少一個完整睡眠周期分析。
2.2 分析指標 發病年齡、癲癇發作類型、神經心理損傷情況、腦電圖特征等,隨訪的內容主要為腦電圖、智能評定及兒童社會生活行為量表,AEDs血藥濃度。以癲癇發作、腦電圖結果及神經行為改善情況為標準進行判定。
2.3 腦電圖療效判定標準如下,完全控制:ESES現象消失,或僅有少量尖棘波散發;顯效:癲癇性異常放電減少≥75%;有效:癲樣異常放電減少≥50%且<75%;無效:NREM期癲樣異常放電減少<50%。
2.4 ESES的診斷標準:即非快動眼睡眠期持續放電占整個NREM期85%以上。
3 結果
3.1 臨床表現 ①發作形式本組27例有癲癇發作,均有睡眠中的局限運動性發作,3例局限性發作持續狀態。清醒期發作表現為不典型失神、局限運動性發作各8例,肌陣攣發作4例,全面強直-陣攣發作3例,局限運動性發作伴全身泛化5例。具有2種發作形式6例,3種發作形式1例。②癲癇綜合征:31例中23例歸屬于癲癇綜合征,landaur-Kleffner綜合征(LKS)2例。其失語分別出現在癲癇發作后2年和1年2月。兒童良性癲癇伴中央-顳區棘波(BECT)12例,智力倒退2例。癲癇伴慢波睡眠期持續棘慢波(CSWS)2例:其中1例隨訪出現注意力不集中。Lennox-Gastaut綜合征2例,額葉癲病3例。特發性枕葉癲癇5例,Rett綜合征1例,癥狀性癲癇4例。③智力運動發育情況:13例患兒起病前智力運動水平正常,18例患兒起病后均有神經心理損傷3例因神經心理損傷明顯而就診,但臨床無發作,行腦電圖檢查明確ESES現象。
3.2 頭顱影像學檢查 大腦皮質發育異常1例、腦萎縮、右側頂葉異常信號1例,腦葉軟化灶2例。余頭顱MRI(CT)未見明確異常。
3.3 EEG特征 慢波睡眠期放電指數達85%~85%以上。其中19例85~90%,12例>90%。限局性放電18例:RolandiC區棘慢波發放14例,前顳區為主棘慢波發放2例;雙側額極、額區局限性棘慢波2例、全導放電4例;枕區或單側后顳區、枕區棘慢波發放7例。繼發雙側同步化者3例。(見圖1)。
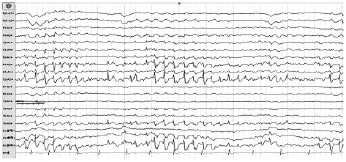
圖1 慢波睡眠期放電指數達85%~85%以上
3.4 治療及隨訪 26例(83%)初以單藥VPA治療,其中5例完全控制發作;9例VPA合用氯硝基安定;7例單藥VPA治療效果欠佳的分別加用TMP(或)拉莫三嗪后有效;3例單藥選用OXC后,發作減少25%以上;5例發作無改善。13例AEDs治療無改善的患兒大劑量甲潑尼龍沖擊治療1~2個療程(1個療程為靜脈滴注甲潑尼龍20 mg/(kg·d),連用3 d,之后口服潑尼松1.5~2.0 mg/(kg·d),2周后行下一個療程)。5例在療程結束后發作控制,4例發作減少50%以上,1例發作略有減少。3例發作無改善。10例神經心理損傷及運動倒退情況改善顯效,3例較治療前無變化。主要變化在脾氣暴躁、攻擊行為改善,注意力相對集中,多動癥狀消失。
4 討論
在本研究中,我們發現發病年齡與病程相關,即首發年齡越小,則發作和EEG異常的持續時間越長,藥物及激素治療效果越差。我們有2例分別為1歲5個月,2歲患兒臨床及腦電圖檢查確診ESES,予腎上腺糖皮質激素及AEDS治療仍有臨床發作。動態觀察3年,進一步跟蹤兒童智力運動發育仍明顯落后于同齡兒童。腦電圖放電指數仍在80%,部分形成棘慢節律(見圖2)。
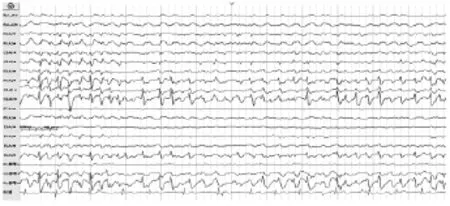
圖2 腦電圖放電指數仍在80%,部分形成棘慢節律
對于年齡<3歲的癥狀性癲癇伴腦電提示為ESES患兒,需提高警惕,告知家屬預后存在不確定性,需加強隨訪。6例(19%)診斷為兒童特發性良性枕葉癲癇。均靜脈應用甲潑尼龍沖擊治療,4/5癲癇發作改善顯效,1例改善有效。但神經心理損傷及運動倒退情況無明顯好轉。1~12月復查EEG,少數患兒1例ESES現象有改善。隨訪所有患兒,其中1例7歲患兒間有臨床發作(1~2次/半年),余均無臨床發作。提示特發性兒童枕葉癲癇雖然是一種兒童良性癲癇,若其腦電圖顯示ESES現象,抗癲癇藥物往往難以顯效,多數對皮質激素反應不良并伴有明顯的認知及行為障礙。值得臨床警惕。
文獻報道[4-7]早使用激素治療可改善神經行為。甲潑尼龍治療ESES現象的機制不明,本組13例患兒接受甲潑尼龍靜脈間斷沖擊并序貫潑尼松口服治療,總療程6個月。4例神經心理損傷改善顯效,9例較治療前無改善或輕度好轉。主要改善為脾氣暴躁、攻擊行為減少,注意力相對集中,多動癥狀消失。但對ESES改善療效不一。2例診斷LGS沖擊治療中EEG未恢復正常及發作控制,但患兒的精神行為均有改善,注意力相對集中。3例確診BECTS與沖擊治療,2/3例ESES消失,間有Rolandic區局限放電,1/3例放電指數減少70%左右,提示甲潑尼龍間斷沖擊治療對控制BECTS臨床發作非常顯著,從而改善腦電異常所導致的神經心理功能損傷。但仍需大樣本,長時間追蹤觀察。
總之,ESES這種特殊腦電現象不僅可以出現在多種癲癇性腦病及兒童良性癲綜合征,也可見于腦發育畸形、孤獨癥、繼發性腦損傷等疾患兒童。甲潑尼龍對改善BECTS合并ESES短期具有顯著療效,并可控制癲癇發作、改善認知。但對特發性枕區癲癇伴ESES現象及年齡<2歲癲癇患兒療效欠佳。臨床可嘗試換用新型抗癲癇藥單藥繼續對癥治療。
[1]Yan LiuX,WongV.Spectrum ofepileptic syndromeswith electrical sta-tus epileptics during sleep in children.PediatrNeurol,2000,22(5):371-379.
[2]Rating D.Treatment in typical and atypical rolandic epilepsy.Epileptic Disord,2000,2(s1):69-72.
[3]Nickels K,Wirrell E.Electrical status epilepticus in sleep.Semin PediatrNeurol,2008,15(2):50-60.
[4]金麗日,吳立文,高偉,等.兒童良性癲癇伴中央顳部局灶放電患者的臨床和腦電圖變遷特點.中華神經科雜志,2002,35(2):86-88.
[5]張 雙,龐保東,李燕,等.睡眠中癲性電持續狀態兒童的神經心理損傷.實用兒科臨床雜志,2008,23(3):218-219.
[6]楊少青廖衛平等早發性和晚發性兒童良性枕葉癲癇的臨床特征和腦電圖改變.中華神經醫學雜志,2005,4(11):1130-1133.
[7]Sinclair DB,Snyder TJ.Corticosteroids for the treatment ofLandaukleffner syndrome and continuous spike-wave discharge during sleep.PediatrNeurol,2005,32(5):300-306.

