單側椎弓根旁入路與雙側椎弓根入路 PKP療效分析
王棟,馮杰 ,馬超,戴維享
(徐州市中心醫院脊柱外科,江蘇 徐州 221009)
骨質疏松性椎體壓縮骨折(osteoporotic vertebral compression fracture,OVCF)是老年人常見的疾病 ,是導致腰痛的主要原因之一,椎體后凸成形術(percutaneous kyphoplasty,PKP)是治療此類疾病的重要手段。徐州市中心醫院脊柱外科自 2007年 5月至 2011年 3月分別采用單側椎弓根旁入路 PKP治療 96例 118個椎體 ,雙側椎弓根入路 PKP治療38例 49個椎體,都取得較好的效果。本文通過回顧性分析手術前后臨床及影像學變化來比較兩種手術方法的療效。
1 資料與方法
1.1 一般資料 單側椎弓根旁入路組 96例 118椎,女 64例,男 32例;年齡 55~82歲 ,平均 67歲。 椎體骨折范圍:T42椎 ,T51椎 ,T61椎 ,T81椎 ,T92椎 ,T105椎 ,T1119椎 ,T1229椎,L131椎 ,L222椎 ,L33椎 ,L42椎;104椎位于胸腰段(T11~L2),占 85.6%。雙側椎弓根入路組 38例 49椎,女 25例,男 13例;年齡 57~78歲,平均 66.7歲。 椎體骨折范圍:T51椎 ,T81椎,T91椎 ,T102椎 ,T118椎 ,T1212椎,L113椎 ,L29椎 ,L31椎 ,L41椎;42椎位于胸腰段(T11~L2),占 85.7%。病例入選標準:a)年齡不小于 55歲;b)有臨床癥狀,包括胸腰背部疼痛、查體有局部叩擊痛;c)MRI有明顯的骨折水腫信號;4)骨密度 T值不大于-2.5。
1.2 方法 所有病例術前隨機分為單側椎弓根旁入路組與雙側經椎弓根入路組,常規攝標準正側位 X線片及 CT、MRI、雙能 X線骨密度、全身核素骨掃描檢查。 MRI檢查明確責任椎 (T1低信號、T2高信號 ),CT掃描中含責任椎椎弓根完整橫斷面,便于術前準確測量穿刺椎進針點及進針角度。骨密度檢查是診斷依據之一,并可以指導術后抗骨質疏松治療。全身核素骨掃描可以排除椎體轉移性腫瘤導致的病理性骨折。
患者取俯臥位,上胸部及髂部墊高,腹部懸空。根據患者的情況,應用局麻或全麻(建議全麻)。單側經椎弓根旁入路組在 C型臂 X線機定位下,穿刺點位于病變椎體橫突根部上緣水平、棘突旁開 4~7cm處。精確穿刺點后正中線的距離,可以在橫斷面的 CT或 MRI上測量獲得。點狀切開穿刺點處皮膚,與椎體矢狀面呈 45°角刺入椎體,到達椎體對側前中 1/3。置入球囊式椎體成形器 ,向球囊內緩慢勻速注入造影劑,使球囊擴張,椎體復位。C型臂 X線機透視下向椎體內注入骨水泥,待骨水泥在病椎內分布良好后停止注射。雙側經椎弓根入路組 C型臂 X線機透視定位下,分別經雙側椎弓根穿刺,建立工作通道,注入骨水泥。術中全程監測患者生命體征變化。
采用視覺模擬評分(visual analogue scale,VAS)記錄患者術前、術后 24 h、術后 3個月的 VAS疼痛評分。利用 Photoshop測量工具測量術前與術后 3d、術后 3個月 X線片椎體前部、中部高度并計算平均值,以平均值作為椎體高度進行統計分析。統計學分析采用 SPSS 13.0統計軟件,計量數據采用配對 t檢驗,用(±s)表示 ,P<0.05為差異具有統計學意義。測量相鄰椎體高度來估計病椎的正常高度。
2 結 果
所有患者手術均順利完成。單側組平均手術時間(40±15)min,雙側組平均手術時間 (63± 24)min,兩組間比較差異有統計學意義(P<0.05)。單側組平均每椎體注射骨水泥(6.7±2.7)mL,雙側組平均每椎體注射骨水泥(7.2±2.1)mL,差異無統計學意義(P>0.05)。兩組患者于術后 3~7d(平均 4.2 d)出院。
經單因素方差分析,術前兩組患者在年齡、性別比例、VAS評分及椎體的平均高度上,差異均無統計學意義(P>0.05)。術后所有患者疼痛明顯緩解。兩組手術前后椎體平均高度及 VAS評分比較見表1。
表1 兩組手術前后椎體平均高度及 VAS評分比較(±s)

表1 兩組手術前后椎體平均高度及 VAS評分比較(±s)
術中共有 15個椎體發生骨水泥滲漏,總滲漏率 8.98%。單側組有 10椎發生滲漏 ,滲漏率 8.47%;雙側組有 5椎 ,滲漏率 10.2%。兩組滲漏率差異有統計學意義(P<0.05)。所有患者均獲得隨訪,單側組術后平均隨訪(23.5± 2.6)個月,雙側組平均隨訪(24.0±3.1)個月,未發現與手術有關的并發癥出現。
典型病例為 70歲女性患者,查體為胸腰段叩擊痛 ,診斷為 L1壓縮性骨折。典型病例影像學資料見圖1~7。
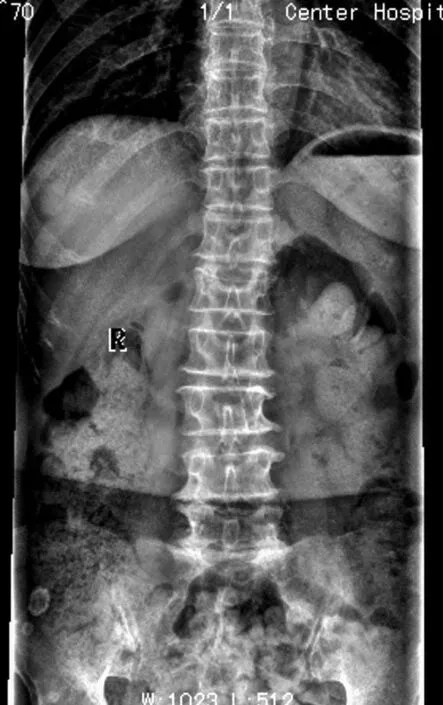
圖1 L1壓縮性骨折術前正位 X線片

圖2 L1壓縮性骨折術前側位 X線片
3 討 論
OV CF是引起老年人腰背痛最常見的原因之一,骨折后導致的疼痛和畸形可嚴重影響老年患者的心肺功能及日常生活。 PKP目前已廣泛應用于治療 OVCF,取得了良好的止痛和椎體強化作用,文獻報道止痛率達 90%以上[1,2]。本組結果顯示 ,無論單側組還是雙側組 PKP術后患者 VAS評分較術前明顯降低,單側入路與雙側入路相比較 VAS評分差異無統計學意義。分析原因,PKP止痛作用在于傷椎體經骨水泥強化后椎體穩定性恢復,椎體強度及剛度恢復是疼痛緩解的決定因素[3],而與穿刺入路、骨水泥的量無關。

圖3 術前腰椎 MRI提示 L1壓縮性骨折

圖4 行單側椎弓根旁入路 PKP術后 3 d腰椎正位 X線片
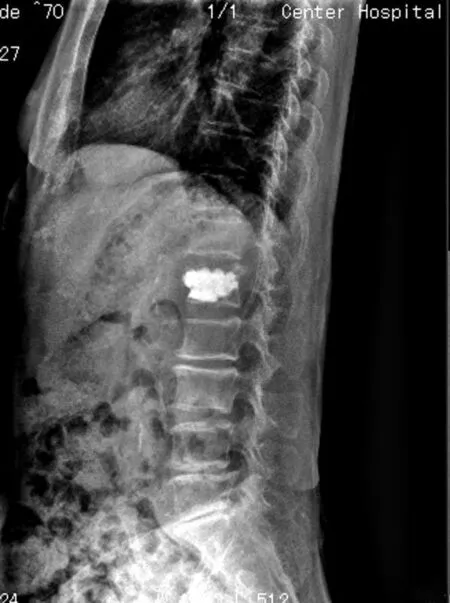
圖5 行單側椎弓根旁入路 PKP術后 3 d腰椎側位 X線片
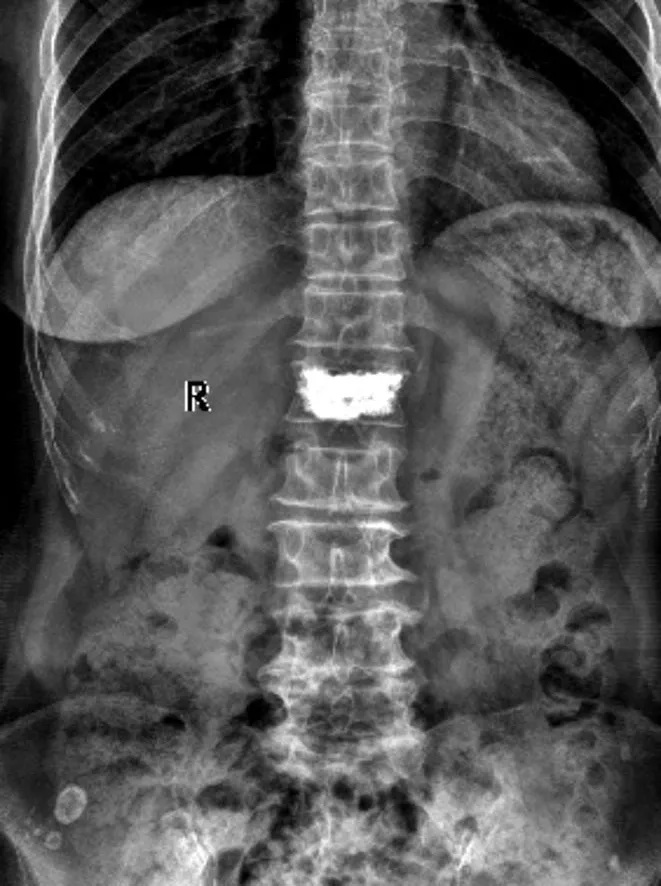
圖6 PKP術后 24個月腰椎正位X線片提示椎體高度無明顯丟失
PKP通常采用雙側穿刺雙側注射骨水泥[4-7],也有學者認為采用單側穿刺單側注射骨水泥可以達到同樣的治療效果[7-8]。與單側經椎弓根入路比較,單側椎弓根旁入路因為不受到椎弓根限制,可以根據術前 CT或 MRI橫斷面進行測量,術中穿刺可以選擇適當的外展角度到達理想的穿刺位置。本文單側 PKP選擇單側椎弓根旁入路。與單側椎弓根旁入路相比,雙側椎弓根入路增加了組織創傷、手術時間、透視次數,并且增加椎弓根骨折和神經損傷等并發癥的發生機會。筆者的經驗認為,單側椎弓根旁入路與雙側椎弓根入路PKP比較,從止痛效果、單椎體注入骨水泥量、骨水泥在椎體中的彌散分布及椎體剛度、椎體高度的恢復無明顯差別。行單側椎弓根旁入路 PKP時,術中先確定病椎,調整 C型臂球管位置,一定要使椎弓根顯示清晰,尤其是椎弓根的內壁,因老年患者多有不同程度的脊柱側彎旋轉,更需要球管透視的精確。穿刺中密切注意椎弓根內壁,在側位透視穿刺針尖進入椎體之前,正位上針尖絕不可以越過椎弓根內壁,確保穿刺不進入椎管。所有單側穿刺的目標均要求在X線透視正位上,穿刺針尖達椎體中央或越過中線。X線透視側位上,若椎體后壁完整,穿刺針尖到達部位可選擇在椎體的中部;若椎體的后壁不完整,可選擇在椎體的前中部,防止骨水泥向后方滲漏進入椎管。若椎體壓縮骨折的部位位于椎體的上部,穿刺針穿入椎體后應位于椎體的上部,即骨折部分的椎體內,不應在正常的沒有壓縮的骨質內,這樣才能將壓縮的椎體撐開。若椎體的右前部壓縮明顯,穿刺入路應選擇左側經椎弓根旁入路為宜;若椎體的左前部壓縮明顯,穿刺入路應選擇右側椎弓根旁入路為宜。若患者造影劑皮試試驗陽性,可以應用生理鹽水替代造影劑,術中透視觀察椎體成形的形態即可。

圖7 PKP術后 24個月腰椎側位 X線片
對于多發椎體壓縮性骨折,一次手術最好不要超過 3個椎體。單側椎弓根旁入路 PKP單個椎體骨水泥的注入量一般為 4~8 mL,最多可達 10 mL。Kaufmann等[9]研究證實骨水泥注射量與臨床疼痛緩解效果無直接關系;相反,注射骨水泥劑量越多,引起的并發癥亦越多。骨水泥注入量的評估方法是球囊擴張最大時球囊內造影劑容量加2~3 mL。骨水泥的灌注時機為面團期,而非拉絲期。測試骨水泥的凝固時機,應該使用推注器內的骨水泥作測試,不能使用暴露于空氣中或沙布上的骨水泥測試,二者凝固時間不一致。若發現有骨水泥外漏,應停止灌注,特別是在側位影像學影像上骨水泥向后漏滲時,必須馬上停止注射骨水泥,同時回抽骨水泥以減小椎體內骨水泥的壓力,阻止骨水泥繼續滲漏;若懷疑骨水泥滲漏進入椎管,必須行椎管探查。術中共有 9例骨水泥滲入椎間隙,原因是上終板破裂;6例椎體前緣出現少量骨水泥滲漏,原因是骨水泥通過椎旁靜脈叢或骨折裂隙滲漏。如果出現骨水泥通過椎旁靜脈滲漏,除立即停止注射骨水泥,還要給予地塞米松 10mg靜脈推注 ,預防肺栓塞及骨水泥毒性反應。預防滲漏的方法:a)術前根據 CT、MRI評估椎體壓縮程度及后壁、上下終板的完整性,充分考慮到術中出現的滲漏現象的可能性;b)骨水泥灌注時期一定要在面團期;c)穿刺要求一次成功,避免二次或多次椎體穿刺,否則在注入骨水泥時有可能導致骨水泥經非工作通道的穿刺點滲漏;d)根據術前 CT、MRI的情況,骨水泥的灌注點應盡量避開椎體后壁及上下終板破損處;e)推注骨水泥一定要在透視監控下進行。
綜上所述,經單側椎弓根旁入路 PKP治療骨質疏松性椎體壓縮骨折,可取得與雙側經椎弓根入路 PKP同樣滿意的臨床效果,具有手術時間短、組織創傷小、術中透視次數少等優點。
[1] Eck JC,Nachtigall D,Humphreys SC,et al.Comparison of vertebroplasty and balloon kyphoplasty for treatment of vertebral compression fractures:A meta-analysis of the literature[J].Spine,2008,8(3):488-497.
[2] Alex andru D,So W.Evaluation and management of vertebral compression fractures[J].Perm J,2012,16(4):46-51.
[3] 徐宏輝,劉宏健,王義生.經皮椎體成形術和經皮后凸成形術的止痛機制研究進展 [J].中華實驗外科雜志,2008,25(12):1686-1687.
[4] Alvarez L,Pérez-Higueras A,Granizo JJ,et al.Predictors of outcome of percutaneous vertebroplasty for osteoporotic vertebral fractures[J].Spine,2004,30(1):87-92.
[5] Lieerman IH,Dudeney S,Reinhardt MK,et al.Initial outcome and efficacy of“ kyphopalsty” in the treatment of painful osteoporotic vertebral compression fractures[J].Spine,2001,26(14):1631-1638.
[6] 陳書連,張廣泉,高坤,等.經皮椎體成形術與椎體后凸成形術治療骨質疏松性椎體骨折的療效比較研究[J].中華實用診斷與治療雜志,2009,23(10):953-956.
[7] Liebschner M AK,Rosenberg WS,Keaveny TM.Effects of bone volume and distribution on vertebral stiffness after verttebroplasty[J].Spine,2001,26(14):1547-1554.
[8] 陳柏齡,謝登輝,黎藝強 ,等.單側 PKP骨水泥注射過中線分布對壓縮性骨折椎體兩側剛度的影響 [J].中國脊柱脊髓雜志,2011,21(2):118-121.
[9] Kaufmann TJ,Trout AT,Kallmes DF,et al.The effects of cement volume on clinical outcomes of percutaneous vertebroplasty[J].AJN R Am J N euroradiol,2006,27(9):1933-1937.

