腰椎間盤突出合并腰椎不穩(wěn)患者應(yīng)用外科治療的臨床分析
魏章龍
腰椎間盤過(guò)度性退變會(huì)造成腰椎間盤突出、椎體運(yùn)動(dòng)單位不穩(wěn),最終發(fā)展為嚴(yán)重的椎間盤退行性疾病(LDD)[1],是造成下腰部疼痛的主要原因之一。大多數(shù)腰椎不穩(wěn)患者經(jīng)非手術(shù)治療,如調(diào)整生活作息、加強(qiáng)運(yùn)動(dòng)、按摩等方法可緩解,但對(duì)有嚴(yán)重腰椎下肢疼痛患者若經(jīng)保守治療后無(wú)法緩解,則需手術(shù)治療。筆者選取48 例患者實(shí)施手術(shù)摘除退變髓核,采用椎間融合器植骨融合外加椎弓根螺釘固定的治療,取得了滿意效果,現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料 選取腰椎間盤突出合并腰椎不穩(wěn)患者48例(男30 例,女18 例),年齡(56±15)歲,病程3 個(gè)月~20年,平均5.2年。所有患者均有不同程度的腰部及下肢麻木、疼痛癥狀;其中下肢放射性疼痛31 例,下肢神經(jīng)支配區(qū)域感覺(jué)消退29例,直腿抬高及加強(qiáng)實(shí)驗(yàn)結(jié)果陽(yáng)性42 例,間歇性12 例,下肢肌萎縮9 例,足趾伸肌力下降及跟腱反射力異常31 例,伴馬尾損害3 例。
1.2 影像學(xué)檢查 所有患者術(shù)前均行腰椎正側(cè)位及斜位、動(dòng)力位過(guò)屈過(guò)伸X線、MRI、CT檢查。X線片顯示椎間隙狹窄48例,邊緣有骨質(zhì)增生影37 例,小關(guān)節(jié)增生23 例,腰椎過(guò)屈過(guò)伸片顯示腰椎前后移動(dòng)>4 mm 36 例,角度改變>15°13 例;MRI示所有病例均有椎間盤退變突出;CT示椎間盤間隙均突出病變,其中L3~4椎間盤突出2 例,L4~5突出21 例,L5~S1突出22 例,L4~5合并L5~S1突出3 例。腰椎不穩(wěn)發(fā)生的節(jié)段L318 例,L412 例,L5合并S111 例;L4合并L57 例。
1.3 手術(shù)指標(biāo) (1)腰部疼痛持續(xù)時(shí)間達(dá)6 個(gè)月以上,非手術(shù)保守治療后無(wú)效;(2)腰椎局部疼痛,屈曲20°~30°顯著疼痛,不能長(zhǎng)久坐或站;(3)MRI、CT示腰椎間盤及椎關(guān)節(jié)退變;(4)X線片示腰椎水平移位≥3 mm或角度變化≥15°;(5)腰椎無(wú)其他異常病變。
1.4 手術(shù)方法 患者俯臥于手術(shù)臺(tái),全麻或連續(xù)硬膜外麻醉,手術(shù)取下腰椎后正中切口,剝離開兩側(cè)軟組織露出雙側(cè)椎板及小關(guān)節(jié)突部位,確定椎間隙病變區(qū)。利用C臂X線機(jī)引導(dǎo),對(duì)需腰椎融合區(qū)段擰入椎弓根螺釘后用骨水泥填充釘?shù)馈⑺С琴|(zhì)修成顆粒狀一部分裝入相應(yīng)椎骨融合器Cage,其余部分植入椎間隙將其適度撐開便于將Cage斜行置入,Cage與椎管后緣距離1.5 mm左右。安放椎弓根固定系統(tǒng)并調(diào)整為適度加壓狀態(tài),縮小椎間隙大小,使融合器與骨質(zhì)被壓緊,置兩側(cè)連接棒并加壓固定,神經(jīng)根若被壓迫需做相應(yīng)處理。切口置負(fù)壓引流管1 根,關(guān)閉切口。術(shù)后3~5 d應(yīng)用神經(jīng)脫水藥物與常規(guī)抗生素,24~48 h后拔出引流管,臥床至少1 個(gè)月后視情況可戴支具下床活動(dòng),3個(gè)月內(nèi)務(wù)必避免搬運(yùn)重物。
1.5 術(shù)后隨訪及評(píng)價(jià)標(biāo)準(zhǔn)[2]
1.5.1 隨訪內(nèi)容 對(duì)所有患者均在術(shù)后1年隨訪,包括:(1)患者體征、癥狀;(2)影像學(xué)檢查腰椎復(fù)合情況,以X線片為主,CRT或MRI為輔;(3)根據(jù)VAS、改良MacNab進(jìn)行調(diào)查分析,綜合測(cè)評(píng)臨床療效。
1.5.2 視覺(jué)模擬評(píng)分法(VAS) 在紙上劃一條長(zhǎng)度10 cm的橫線,mm為最小計(jì)量單位,橫線一端代表0,表示無(wú)痛感;另一端代表100,表示劇烈疼痛;中間則表示不同程度的疼痛。
1.5.3 改良MacNab腰腿痛標(biāo)準(zhǔn) (1)優(yōu):癥狀完全消失,可恢復(fù)病前工作和生活;(2)良:有輕微癥狀,偶有腰腿痛但不影響工作生活;(3)可:癥狀較術(shù)前緩解,活動(dòng)仍受限,影響正常生活與工作;(4)差:癥狀治療前后無(wú)顯著差別,或術(shù)后復(fù)發(fā)甚至病情加重。
2 結(jié)果
2.1 VAS評(píng)分結(jié)果 全部患者均進(jìn)行隨訪,時(shí)間0.5~4年,平均19 個(gè)月。椎體愈合時(shí)間為4.5 個(gè)月~1年,平均9 個(gè)月。VAS評(píng)分術(shù)前(6.12±1.28),術(shù)后2 周(3.20±0.12),1年后(2.91±1.30),術(shù)后2 周、1年與術(shù)前VAS得分比較,差異均有統(tǒng)計(jì)學(xué)意義(P<0.05),且術(shù)后2 周與1年比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。
2.2 MacNab評(píng)價(jià)結(jié)果 手術(shù)治療2 周后,優(yōu)36 例,良7例,可4 例,差1 例,優(yōu)良率達(dá)89.58%(43/48);術(shù)后1年,優(yōu)35例,良7 例,可6 例,差0 例,優(yōu)良率87.5%(42/48)。所有患者均達(dá)到骨融合,無(wú)假關(guān)節(jié)及斷釘現(xiàn)象發(fā)生(見表1)。手術(shù)并發(fā)癥中,有2 例術(shù)后趾背伸肌力下降,1 例腰骶部疼痛,均經(jīng)保守治療后3 個(gè)月恢復(fù)。
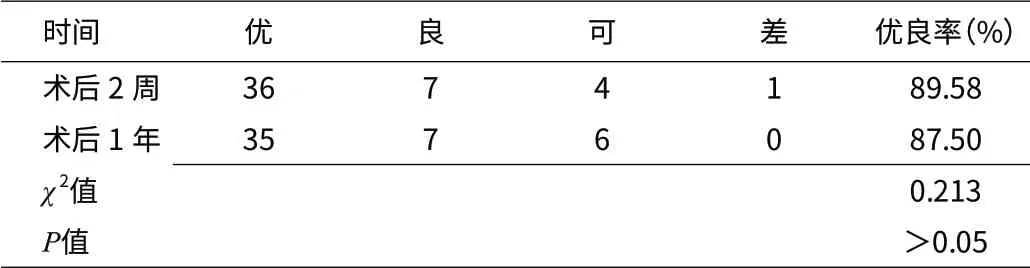
表1 MacNab療效結(jié)果(n)
3 討論
3.1 腰椎間盤突出合并腰椎不穩(wěn)的診斷 腰椎間盤突出是一種脊椎退行性疾病,為骨科常見多發(fā)性疾病之一。中老年人由于年齡的增加,韌帶松弛,骨質(zhì)較為疏松,常在小外力作用下髓核突出甚至破裂,壓迫硬膜或神經(jīng)根,出現(xiàn)腰腿痛感。Frymoyer等認(rèn)為,過(guò)屈過(guò)伸X線片檢查椎體存在前后滑移≥3 mm及椎間隙角度改變≥15°時(shí)可考慮為腰椎不穩(wěn)。而White等認(rèn)為,椎體水平滑移>4.5 mm及椎間隙成角>22°時(shí)可立即確診。有報(bào)道聲稱并不能僅依靠影像學(xué)進(jìn)行腰椎不穩(wěn)的診斷,應(yīng)根據(jù)患者腰痛病史及手術(shù)中不穩(wěn)定節(jié)段的變化來(lái)確診。
3.2 腰椎間盤突出合并腰椎不穩(wěn)的外科治療及注意事項(xiàng) 當(dāng)前手術(shù)治療腰椎間盤突出合并腰椎不穩(wěn)的最佳方法是行椎板開窗術(shù)、摘除椎間盤髓核、植骨融合合并椎弓根螺釘固定。Cage的螺紋結(jié)構(gòu)可使表面積增大,壓強(qiáng)減小,可有效克服植骨塊負(fù)載力不足、椎間隙減小等缺陷,同時(shí)嵌插螺紋與其兩端弧形的緊密結(jié)合可抗剪切與旋轉(zhuǎn)力從而使椎間隙與椎弓根的合并更穩(wěn)定,可對(duì)不穩(wěn)定椎節(jié)有效固定,減少下肢僵硬及腰腿痛的發(fā)生。脊柱椎體的即刻穩(wěn)定性可保證患者的近期療效,椎體高融合率與正常范圍椎間隙高度可保證患者長(zhǎng)期療效[3]。
外科治療腰椎間盤突出合并腰椎不穩(wěn)仍有10%~30%患者術(shù)后癥狀緩解并不顯著,臨床上稱為腰椎術(shù)后失敗綜合征(FBSS),主要是由腰椎不穩(wěn)造成。通過(guò)本批次治療,筆者建議腰椎間盤突出癥行植骨融合術(shù)的指標(biāo)應(yīng)包括以下方面:(1)明確有腰椎不穩(wěn)現(xiàn)象;(2)腰椎發(fā)生滑脫或手術(shù)中發(fā)現(xiàn)椎弓根峽部不連現(xiàn)象;(3)行全椎板切除手術(shù)或關(guān)節(jié)突大部破壞或因術(shù)后復(fù)發(fā)再次腰椎間盤患者。
3.3 長(zhǎng)期療效與影響因素 筆者采用椎板開窗、摘除椎間盤髓核、Cage植骨融合合并椎弓根螺釘固定技術(shù),取得了較滿意療效。手術(shù)治療2 周優(yōu)良率達(dá)89.58%(43/48),術(shù)后1年優(yōu)良率達(dá)87.5%(42/48),所有患者均達(dá)到骨融合,無(wú)假關(guān)節(jié)及斷釘現(xiàn)象發(fā)生。術(shù)后1年優(yōu)良率部分下降可能是受LDD患者的負(fù)面心理因素影響。患者心理素質(zhì)直接影響患者的生活方式,而其生活方式又對(duì)應(yīng)脊柱受力載荷形式,終而改變患者的身體功能并引發(fā)疾病。另一方面,椎體間融合后相鄰節(jié)段應(yīng)力集中,椎間盤退變,也可能會(huì)降低1年后優(yōu)良率。
[1]Guo TM,Liu M,Zhang YG,et al.Association between caspase-9 promoter region polymorphisms and discogenic low back pain[J].Connective Tissue Research,2011,52(2):133-138.
[2]Huskisson EC.Visual analogue scale.In:Melzack R.Pain measurement and assessment[M].New York:Raven Press,1999:33-37.
[3]Choi G,Lee SH,Lokhande P,et al.Percutaneous endoscopic approach for highly migrated intracanal disc herniation by foraminoplastic technique using rigid working channel endoscope[J].Spine,2008,33(15):508-515.

