聯合硫酸奈替米星腹腔給藥治療自發性腹膜炎的療效觀察
江西省萍鄉市第二人民醫院(337000)賴道權 邱自輝 歐書強
自發性腹膜炎是肝硬化和重癥肝炎患者常見且嚴重的并發癥,在肝硬化患者合并自發性腹膜炎中病死率達到30%~50%,在重癥肝炎合并肝腎綜合征患者中,其誘因占48%[1],故及時診斷和治療對患者病情的恢復起著重要作用。我科自2010年3月~2012年11月采用靜注抗生素聯合腹腔給藥治療患者,取得了很好的療效。
1 對象與方法
1.1 對象 選擇我科肝硬化或重癥肝炎合并自發性腹膜炎患者住院病歷44例(排除合并消化道出血,肝性腦病,肝腎綜合征者),年齡23~55歲,平均42.5歲。治療組20例,肝硬化15例,重癥肝炎5例;對照組22例,肝硬化18例,重癥肝炎4例。隨機分組,治療前檢測腎功能損傷者不能入選治療組。
1.2 自發性腹膜炎診斷標準 ①發熱:體溫>37.0℃;②腹部壓痛,反跳痛;③腹水;④腹水常規示:WBC>500×106/L或多核細胞>250×106/L;⑤沒有明顯的腹腔內感染來源。存在第④⑤項便擬診[2]。
1.3 治療方法 在護肝、利尿、補充蛋白等對癥支持治療基礎上,治療組給予經驗性靜脈注射頭孢曲松納注射液2.0g,每天一次,并腹腔穿刺,腹水稀釋注射硫酸奈替米星注射液1.0g。對照組單獨靜脈注射頭孢曲松鈉注射液2.0g,每天一次。
2 治療時間及療效判斷
2.1 參照《抗菌藥物臨床合理應用指南》急性感染經驗性使用抗生素觀察時間為3d。
2.2 治療判斷標準 顯效:用藥3d內體溫正常或下降,腹膜炎體征消失或好轉,腹水中白細胞下降或消失。無效:用藥3d后癥狀無變化或加重。
2.3 統計學處理 計數資料采用t檢驗。
3 結果
實驗結果見附表1和附表2。
4 討論
自發性腹膜炎表現多為非典型性,即使是典型性腹膜炎表現其腹水培養率也比較低,故臨床主要以腹水常規為治療依據[2],發生機制多因腸壁瘀血,水腫,腸壁通透性增加,腹腔屏障能力下降,細菌易進入腹腔;全身非特異性免疫功能減弱,細菌過度增殖[3];肝硬化時單核-吞噬細胞系統功能,特別是肝臟單核-吞噬功能顯著受抑制,致使腸道細菌侵入體循環并通過血路播散進入腹腔。感染的致病菌多來自腸道,大于70%為G-菌感染為主,主要是大腸桿菌[2]。抗菌藥物目前臨床治療多選用抗耐藥性比頭孢四代藥物要好的第三代頭孢菌素藥物,但頭孢曲松、氧氟沙星等藥物對G-菌耐藥情況也比較嚴重。本次治療組加以半合成的氨基糖甙類藥物硫酸奈替米星,對G-菌敏感,耐藥性低,進入腹腔后直接提高腹腔藥物濃度,同頭孢曲松合用具有協同抗感染治療作用。選擇小劑量的氨基糖甙類藥物腹腔注射既可以直接提高腹腔藥物濃度,也可因腹膜吸收致血液中的藥物濃度低而減輕其藥物副作用。結果證實,在腹腔中清除白細胞抗感染效果及腹膜炎體征緩解上,在短時間內能起到顯著效果,與對照組有顯著的差異性,且治療后腎功能未見異常,但病例數太少,故其腎毒性仍需要繼續觀察。縮短自發性腹膜炎的病程對患者病情預后起著關鍵作用,故本治療組有一定的意義。

附表1 兩組患者治療3天后效果計數觀察
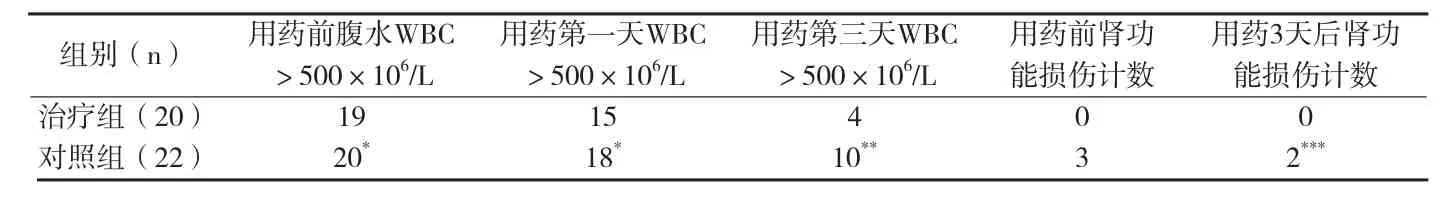
附表2 兩組患者腹水白細胞(WBC>500×106/L)計數及腎功能[Cr和(或)BUN升高]計數(例)

