腎竇分離在超聲診斷急性輸尿管結石中的價值
劉平
輸尿管結石是比較常見的泌尿系統疾病, 結石引起的尿路梗阻可使腎盂腎盞內尿液潴留, 超聲檢查可發現腎竇不同程度的液性分離, 本組總結了56例急性輸尿管結石患者的腎竇分離程度及輸尿管結石檢出情況, 現報告如下。
1 資料與方法
1.1 一般資料 急性輸尿管結石患者56例, 其中男41例,女15例, 年齡18~78歲, 平均43.6歲, 為本院2009年1月~2010年12月的門診患者, 均伴有急性腹絞痛, 肉眼或鏡下血尿。
1.2 儀器與方法 使用TOSHIBA nemio 30型彩色多普勒超聲診斷儀, 腹部凸陣探頭3.5~5.5MHz, 患者取俯臥位或側臥位, 于脊柱兩側檢查雙腎及輸尿管上段;仰臥位, 于髂動脈前方尋找積水的輸尿管, 沿其行走方向加壓掃查輸尿管中段;仰臥位, 通過充盈的膀胱檢查輸尿管下段, 膀胱無充盈者,囑患者飲水500~800 ml, 或口服速尿20 mg并適量飲水, 待膀胱充盈后復查。仔細尋找輸尿管內結石回聲, 發現結石者記錄其大小、部位、并測量腎竇分離的寬度。
2 結果
發現輸尿管結石56例, 男41例, 女15例, 上段結石18例, 中段結石10例, 下段結石28例, 均經放射檢查及臨床觀察證實。其中腎竇分離者52例, 占總數的93%, 無明顯腎竇者4例, 占總數的7%;腎竇分離寬度為(0.99±0.46)cm, 其中上段為(1.11±0.38)cm;中段(1.10±0.50)cm;下段(0.89±0.54)cm。31例輸尿管結石的腎竇分離寬度≤1.0cm,占總數的55.3%。
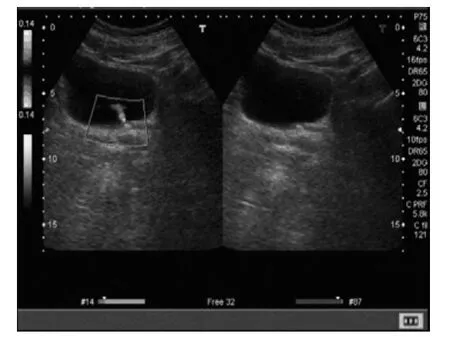
圖1 輸尿管壁內段結石
3 討論
輸尿管為一細長的肌性結構, 上起至腎盂, 下止于膀胱三角, 長約20~30 cm, 平均管徑0.6 cm。輸尿管結石絕大部分來源于腎臟, 結石在下行的過程中, 導致輸尿管平滑肌痙攣, 產生腹絞痛, 損傷輸尿管粘膜, 產生鏡下或肉眼血尿, 能進入輸尿管的結石一般都不大, 本組結石平均長徑0.68 cm,易于移行, 但移行過程中癥狀較重。
腎竇分離是一種聲像圖特征, 即腎竇的回聲團塊中出現無回聲的液性暗區。輸尿管梗阻引起的腎積水和輸尿管擴張程度與其病程長短, 梗阻部位以及病因密切相關[1]。本組輸尿管結石患者均為急性發作期, 病程短, 均未超過24 h, 梗阻并不完全, 與輸尿管腫瘤及炎性粘連等疾病引起的梗阻不同。本組患者腎竇分離寬度為(0.99±0.46)cm, 55.3%的患者腎竇分離寬度≤1.0 cm, 沒有發生對腎實質造成壓迫的重度腎積水。聲像圖上多表現為平行帶狀的液性分離。一般認為:腎竇分離寬度<1.0 cm為生理性, 當>1.5 cm時才認為是腎積水, 為病理性改變[1]。生理性多見于大量飲水, 憋尿, 妊娠, 藥物影響等情況, 多為雙側同時發生, 本組研究中有55.3%患者腎竇分離寬度≤1.0 cm, 但均為單側, 因此當發現一側有<1.0 cm的腎竇分離時, 應同時觀察對側是否也存在腎竇分離。
輸尿管的三個狹窄部位是結石容易停留的部位, 其中膀胱壁內段內徑最為狹窄, 約0.2 cm, 是結石停留最多的部位,本組56例輸尿管結石中有28例位于此處, 占總數的50%。本組研究中有4例輸尿管結石患者未見明顯腎竇分離, 僅占總數的7%, 均位于輸尿管膀胱壁內段, 不出現腎盂積水的情況多因為:①結石有槽溝, 尿液順其下流;②結石直徑小于輸尿管內徑;③結石位于狹窄部上方, 形成漏斗狀結構并被卡住 , 尿液仍可下流[2]。
對于急性腎絞痛的患者, 腎竇分離在1.0 cm左右即有診斷意義。我們應利用集合系統分離程度追蹤輸尿管, 實時觀察輸尿管內徑的變化, 其內有無結石回聲。對輸尿管腹段的結石, 側臥位可使腸腔內容物移向對側, 減少腸道氣體的干擾;中段結石位置較深, 檢查難度較大, 所以探查中段結石要盡量多切面掃查, 先找到髂動脈的長軸, 輸尿管在其前方并呈60°行走, 沿輸尿管走行方向適量加壓掃查, 并停留觀察一段時間, 以排查腸道氣體偽影, 彩色多普勒的“快閃偽像”對于結石的定位亦有一定的幫助。下段結石位置相對表淺, 應先尋找輸尿管開口, 二維圖像顯示此處稍稍隆起, 彩色多普勒可觀察到輸尿管開口處的噴尿現象, 以此定位輸尿管出口, 向上追蹤掃查, 可顯示膀胱壁內段輸尿管和膀胱后方的輸尿管。
輸尿管結石較為常見, 腎竇分離與輸尿管結石關系緊密。我們應結合臨床對腎竇分離情況進行綜合分析, 在超聲檢查時根據輸尿管各段的特征采取相應的檢查措施, 以提高結石的檢出率, 使患者得到及時的診斷和治療。
[1]張岐山,郭應祿.泌尿系超聲診斷學.北京:科學技術文獻出版社, 2000:131-132.
[2]申雪萍,喻智,阮維蓮.無腎盂積水輸尿管結石的超聲診斷分析.臨床超聲醫學雜志, 2008(10):703-704.

