中西醫結合治療過敏性紫癜3 8例
宋 英
(江西省新余市渝水區城北街道沙土社區衛生服務中心內科,新余 338000)
過敏性紫癜是一種系統性血管免疫性疾病,在臨床上并不罕見。近年來過敏性紫癜的發病率逐漸增加,對患者的日常工作和生活健康造成嚴重影響,嚴重時可威脅患者生命。本文選取我院于2012年6月至2014年6月收治的38例過敏性紫癱患者,針對其中19例患者予以中西醫結合治療,均取得確切療效。現作出如下報道。
1 資料和方法
1.1一般資料 選取我院于2012年6月至2014年6月收治的38例過敏性紫癱患者,其中男性患者25例,女性患者13例; 患者年齡5~18歲, 平均年齡 (12.3±2.2)歲。38例患者中19例為單純性,6例為關節型,6例為腹型,5例為腎型,2例為混合型。患者致病誘因:6例為藥物過敏,5例為接觸過敏,7例為食物過敏,9例為上呼吸道感染,11例為不明原因。將38例患者隨機分為觀察組和對照組,每組患者19例。兩組患者在性別、年齡、病情等基礎資料方面差異無統計學意義(P>0.05), 具有可比性。
1.2診斷標準 臨床診斷標準按照 《血液疾病診斷流程與治療策略》標準,具體入組標準如下:①患者發病前1至3周均有咽痛、上呼吸道感染、低熱和全身不適等癥狀。②患者臀部及下肢大關節部位出現大小相等及分布對稱的斑丘疹。③患者在患病過程中存在關節痛或出血性腸炎,部分患者出現關節痛或腳痛,于發生紫癜現象前2周出現,常伴有紫癜性腎炎。④患者凝血時間及血小板計數均正常[2]。
1.3排除標準 胃腸病、關節炎、單純性腎炎、特發性血小板減少性紫癜和不配合治療的患者,并排除嚴重腎功能損害、胃腸道大出血和嚴重心肺疾病患者。
1.4治療方法 兩組患者均保證充足的休息時間。其中對照組患者采用單純西醫治療:予以維生素K、維生素C、葡萄糖酸鈣等營養支持,針對感染者予以抗生素治療;合并幽門螺桿菌患者的腹型患者予以根除HP三聯治療;伴有腎型、腹型、關節型患者予以適量腎上腺激素口服。1個療程為2周。觀察組患者在對照組患者的治療基礎上結合中醫進行治療,中藥組方為:田七粉3g(沖服),甘草6g,牡丹皮9g,防風、紫草、水牛角、蒲黃炭各l0g,蟬衣、赤芍、生地黃、大青葉、丹參各15g,仙鶴草30g;對患者進行辨證施治,針對關節腫痛患者加木瓜、秦艽、獨活;腹痛患者加木香、延胡索、白芍;蛋白尿患者加玉米須、黃芪;血尿患者加大小薊、白茅根;便血患者加槐花炭、地榆炭;痙癢嚴重患者加地膚子、白鮮皮[3]。以上組方用水煎服,每日1劑。兒童減半,分早晚2次服用,1個療程為2周。囑咐患者在治療期間進食易消化及富營養的飲食,禁止食用辛辣、刺激性食物,且避免食用魚、蝦、蟹等可疑過敏原。
1.5療效標準 根據 《血液病診斷及療效標準》對患者的臨床治療效果做出評價。①顯效:患者經治療后臨床癥狀消失,經相關檢查提示正常,較未治療而言,患者痊愈時間明顯縮短,1年內無復發;②有效:患者經治療后臨床癥狀顯著好轉,經相關檢查尚未恢復正常,較未治療而言,患者痊愈時間有所縮短,痊愈2月內無復發現象;③無效:患者的病情好轉時間和程度較未治療而言無顯著差異。
1.6統計學處理 采用SPSS 17.0統計學軟件對本文數據進行統計和分析,采用χ2檢驗進行計數資料的比較,用t檢驗進行計量資料的比較,當數值P<0.05時,差異具有統計學意義。
2 結果
2.1療效對比 患者均治療兩個療程,其中觀察組患者的治療總有效率為94.74%,對照組患者的治療總有效率為78.95%,組間比較具有顯著差異,差異具有統計學意義 (P<0.05)。兩組患者的臨床療效,見表1。
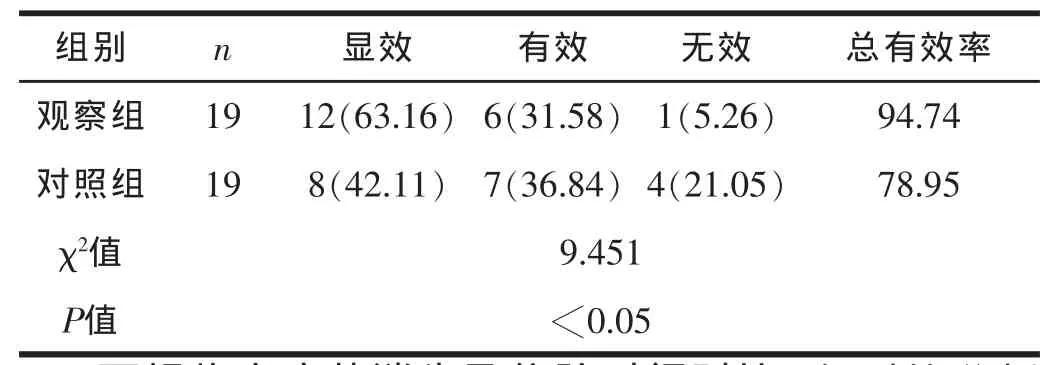
表1 兩組患者的臨床療效對比 [n(%)]
2.2兩組臨床癥狀消失及住院時間對比 經對比分析可知,觀察組患者的臨床癥狀消失時間和住院時間均顯著低于對照組患者,組間比較具有顯著差異,差異具有統計學意義 (P<0.05)。兩組臨床癥狀消失及住院時間對比見表2。
表2 兩組臨床癥狀消失及住院時間對比
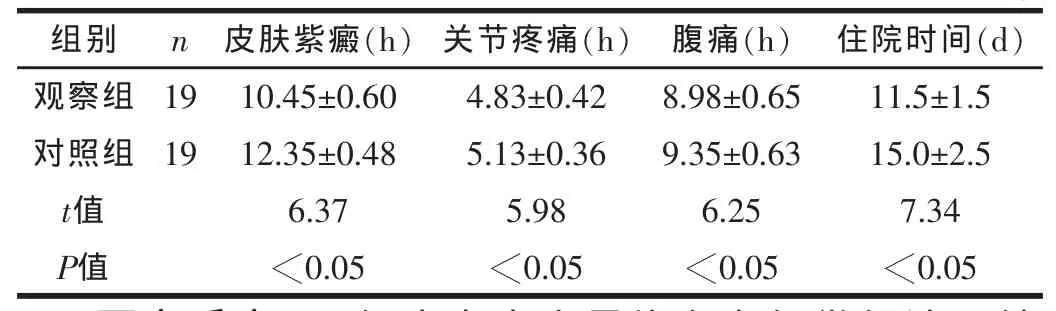
表2 兩組臨床癥狀消失及住院時間對比
組別 n 皮膚紫癜(h) 住院時間(d)觀察組 19 10.45±0.60 11.5±1.5關節疼痛(h) 腹痛(h)4.83±0.42 8.98±0.65對照組 19 12.35±0.48 15.0±2.5 5.13±0.36 9.35±0.63 t值 P值6.37 5.98 6.25 7.34<0.05 <0.05 <0.05 <0.05
2.3不良反應 兩組患者中少量均存在輕微便溏、納差、惡心及胃部不適癥狀,無明顯不良反應,經休息調養后均好轉。
3 討論
過敏性紫癜是常見于兒童和青少年的一種疾病,且男性發病率較高,其發病基礎為小血管炎,患者臨床表現主要為腹痛、皮膚紫癜及關節疼痛。現階段臨床醫學仍未定義出過敏性紫癜的致病機制,臨床資料表明其歸屬在變應性系統性小血管炎綜合征,炎癥遞質、凝血機制及細胞因子都是可能引發過敏性紫癜。
隨著醫學領域的不斷發展,中西醫均在過敏性紫癜上進行了深入的研究,祖國中醫學認為過敏性紫癜主要包括以下幾點病因病機:一是風熱毒邪,在風熱毒邪的侵襲下,機體靜脈受損,導致邪熱傷血、血液外溢,在很大程度上影響了過敏性紫癜,為過敏性紫癜的常見病因[4];二是血熱瘀血,熱瘀對臟腑氣血均有損傷,易引發過敏性紫癜急性腎炎,臨床表現為熱毒重,為最常見的病因;三是血熱妄行,血熱會使過敏性紫癜發生出血,造成患者心煩氣躁,臨床上表現為皮膚紫斑、身熱而赤,為出血最常見的病因;四是陰虛、氣虛或正氣不足,是導致過敏性紫癜的關鍵病因。現代西醫認為過敏性紫癜主要致病因素如下:一是病毒和細菌感染。β-溶血性鏈球菌是主要的細菌感染因素,除此外還有肺炎球菌和結核桿菌。感染是過敏性紫癜的常見病因,主要為上呼吸道感染,尤其以幽門螺桿菌為主,科薩奇病毒、腺病毒和麻疹病毒是引發感染的主要因素;二是寄生蟲感染,占寄生蟲感染比例最高的是蛔蟲感染,發病機理主要為機體在分解產物過程中出現過敏所導致的變態反應;三是食物和藥物,幾乎所有藥物都可引發過敏性紫癜,主要有抗生素類藥物、抗結核藥劑解熱鎮痛藥[5]。食物也可引發機體出現過敏性紫癜,植物性食物和動物異體蛋白都在一定程度上影響了機體運行;四是遺傳因素及其它因素,具臨床經驗表明,遺傳因素在過敏性紫癜的發病機制具有占有一定比重,而精神、外傷和寒冷都可引發過敏性紫癜。
本文對觀察組患者予以中西醫結合治療,其中中藥組方為涼血止血、清熱解毒為主,方中赤芍、生地黃、水牛角有養陰清熱解毒之功效,紫草和牡丹皮可解毒透疹、涼血活血;防風、蟬衣可祛風散邪;田七、蒲黃炭具有止血活血功效,且活血不傷正,止血不留瘀;甘草調和諸藥;大青葉涼血消斑[6]。本文研究表明,經中西醫結合治療的觀察組在臨床效率、癥狀消失時間及住院時間方面顯著優于對照組患者,且不良反應較輕。綜上所述,中西醫結合治療在過敏性紫癜的臨床治療上療效確切,可有效縮短療程,提高治療效果,復發率相對較低,在過敏性紫癜的臨床治療上具有廣泛的運用價值。
[1]呂秀梅.中西醫結合治療小兒過敏性紫癜32例療效觀察[J].山西中醫學院學報,2011,12(2):55-56.
[2]馬黎民.中西醫結合治療過敏性紫癜168例療效分析[J].皮膚病與性病,2011,33(1):49-50.
[3]高東培.中西醫結合治療小兒過敏性紫癜64例療效觀察[J].中國中西醫結合兒科學,2013,5(2):157-158.
[4]李玲.中西醫結合治療過敏性紫癜并發急性胰腺炎16例[J].中國中醫藥現代遠程教育,2013,11(1):23-24.
[5]李少平.中西醫結合治療小兒過敏性紫癜療效觀察 [J].亞太傳統醫藥,2013,9(6):84-85.
[6]Dr.Zhao Jianxiong.Dr.Zhao Jianxiong's Experience in Treating Allergic Purpura[J].中醫雜志(英文版),2007,27(3):205-206.

