莫西沙星聯合微卡治療復治耐多藥肺結核的臨床分析
歐陽麗,程愛國
(宜昌市第三人民醫院感染科,湖北 宜昌 443003)
耐多藥結核病(multiple drug resistance tuberculosis,MDR-TB)是指結核分枝桿菌至少同時對異煙肼和利福平在內的兩種以上的抗結核藥物產生耐藥[1]。復治肺結核是指初治失敗、不規則化療超過1個月、規則用藥滿療程,痰菌又復陽或丟失追回的涂陽肺結核患者。復治耐多藥肺結核是肺結核病中傳染性最強、治療費用最高、治愈率最低、病死率最高、影響結核病控制的最特殊類型的結核病[2],也是目前造成世界范圍內結核病疫情回升的主要原因之一。2007~2008年全國結核耐藥基線調查顯示,耐多藥率為8.32%,其中初治肺結核耐多藥率為5.71%,復治肺結核耐多藥率為25.64%,我國每年新發耐多藥肺結核患者例數居全球第1位[3-4]。復制耐多藥肺結核已成為嚴重危害社會的公共衛生問題。結核病的流行,有可能使結核病再次成為不治之癥。宜昌市第三人民醫院采用莫西沙星、微卡(母牛分枝桿菌)聯合抗結核基礎化療藥物治療復治耐多藥肺結核,現報道如下。
1 資料與方法
1.1一般資料 選擇2010年1月至2012年12月宜昌市第三人民醫院收治的復治耐多藥肺結核患者63例。患者均符合以下條件:①痰結核菌涂片陽性;②X線胸片示肺部病灶廣泛,有多個空洞;③經痰結核快速培養及藥物敏感試驗結果證實為耐多藥肺結核;④有長期或不規則使用異煙肼、利福平等多種結核藥物史及初治失敗史。患者均無嚴重肝、腎疾病及精神病、癲癇病史。患者以住院當日的單、雙號分為聯合組和常規組,聯合組32例,男23例、女9例,年齡22~65(45.8±13.1)歲,病程5個月至29年,平均(11.2±8.4)年;常規組31例,男21例、女10例,年齡22~65(44.2±12.7)歲,病程5個月至29年,平均(11.3±7.8)年。兩組患者在性別、年齡、病程等方面比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫學倫理委員會批準,經患者知情同意,并簽署知情同意書。
1.2方法 患者均給予抗結核基礎化療方案,根據患者既往用藥史及藥物敏感試驗結果,依據我國“耐藥結核化學治療指南”中推薦的抗結核藥物[5],為每例患者制定較為合理的個體化治療方案,聯合組與常規組每一對配對病例的耐藥情況及化療方案基本相同。常規組采用基礎化療,常用的化療藥物有:阿米卡星、卷曲霉素、對氨基水楊酸鈉或對氨基水楊酸鈉異煙肼、丙硫異煙胺、吡嗪酰胺、乙胺丁醇、克拉霉素、左氧氟沙星等。聯合組采用基礎化療加莫西沙星及母牛分枝桿菌菌苗治療。莫西沙星(德國拜耳先靈醫藥股份有限公司,批準文號:片劑J20030001)每日400 mg;母牛分枝桿菌菌苗(微卡)(安徽龍科馬生物制藥有限責任公司,國藥準字:S20010003)從化療第2周末開始,每3周1次,每次22.5 μg,深部肌內注射,總療程6個月。基礎化療藥物全程治療21個月。
1.3觀察指標 ①細菌學檢查:痰結核菌涂片每月連查3次,3個月后每3個月連查3次,半年后每6個月連查痰涂片3次,至療程結束;痰結核快速培養每3個月做1次,半年后每6個月做1次,至療程結束。②影像學檢查:治療前拍胸部X線片1次,治療中每3個月拍片1次,半年后每6個月拍X線片或肺CT 1次,直至療程結束。③T細胞亞群檢測(CD4、CD4/CD8):觀察治療前及治療后3、6個月分別抽血檢查CD4、CD4/CD8。④觀察兩組患者的藥物不良反應。
1.4療效評定 痰菌轉陰:以痰結核涂片檢查連續3次均為陰性,且不再復陽為痰菌陰轉。痰結核快速培養40 d未見結核菌生長為陰性。痰涂片及痰結核快速培養是復治耐多藥肺結核療效評定的主要依據。
X線胸片參照1982年全國肺結核防治學術會議修訂標準,病灶:①顯著吸收,肺部病灶吸收≥1/2原病灶;②吸收,10%原病損總面積≤病灶吸收<原病損總面積50%;③無吸收不變,肺部病灶減少<原病損面積的10%或病灶無明顯變化;④惡化,病灶面積增大或播散。空洞:①閉合,空洞消失或阻塞性閉合;②縮小,空洞縮小≥原空洞直徑的1/2;③不變,空洞縮小<原空洞直徑的1/2;④增大,空洞增大>原空洞直徑的1/2。
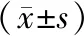
2 結 果
2.1兩組復治耐多藥肺結核患者治療后累計痰菌涂片轉陰情況的比較 治療第1、2個月時,兩組患者的累計痰菌涂片轉陰情況比較無統計學意義(P>0.05),聯合組患者治療第3、6、12、18個月時的累計痰涂片轉陰率與常規組比較,差異有統計學意義(P<0.05),治療6個月后,聯合組與常規組患者累計痰涂片轉陰率趨于穩定(表1)。

表1 兩組復治耐多藥肺結核患者治療后
2.2兩組復治耐多藥肺結核患者治療后痰結核菌快速培養轉陰情況的比較 聯合組患者治療6、12、18個月時的痰菌快速培養轉陰率均顯著高于常規組(P<0.05)(表2)。

表2 兩組復治耐多藥肺結核患者治療后痰結核快培轉陰情況的比較 [例(%)]
2.3兩組復治耐多藥肺結核患者治療后肺部病灶吸收情況 療程結束時,常規組患者的病灶吸收情況顯著差于聯合組(Z=-2.440,P=0.015)(表3)。

表3 兩組復治耐多藥肺結核患者治療后病灶的吸收情況 [例(%)]
2.4兩組復治耐多藥肺結核患者治療前后血清CD4細胞亞群的情況 兩組患者的CD4以及CD4/CD8在組間比較、不同時點間比較,組間·時點間比較,差異均有統計學意義(P<0.05),兩組患者的CD4和CD4/CD8值均逐漸升高,但聯合治療組的CD4和CD4/CD8均高于常規組(表4)。
2.5不良反應 在治療期間,聯合組有3例、常規組有4例出現不良反應,主要表現為腹脹、干嘔、食欲減退及少許皮疹,其次是輕度感光性皮炎、白細胞減少、肝轉氨酶輕度升高。兩組患者均未停藥,經治療后好轉,療程結束患者均未發現肝腎損害,考慮與基礎化療藥物有關。兩組患者的不良反應比較差異無統計學意義(χ2=0.198,P=0.656)。

表4 兩組復治耐多藥肺結核患者治療前后血清CD4和CD4/CD8的測定
3 討 論
結核病是危害我國人民健康和生命安全的傳染病,其發病人數和死亡人數均居法定疫情報告傳染病的首位[1]。近幾年來,廣泛耐藥肺結核和耐多藥肺結核人數正逐年增多,WHO認定的27個耐多藥/廣泛耐藥結核病高負擔國家中,我國高居榜首[6]。復治耐多藥肺結核患者免疫力低下、合并癥多、肺部病灶廣泛,且病史綿長,長期慢性排菌,加之其高耐藥率和臨床耐藥株,其已成為我國結核病控制工作中最為棘手的難題[7]。給予莫西沙星及基礎結核化療藥物規則化療的同時予以母牛分枝桿菌菌苗增強免疫,并行規范管理,可以有效治療結核病。
莫西沙星是8-甲氧基氟喹諾酮類抗生素,其在體內活性高,對革蘭陰性菌、革蘭陽性菌、厭氧菌,尤其是抗酸菌有強大的抗菌作用,且不易產生耐藥,對其他喹諾酮類耐藥者對莫西沙星依然敏感。莫西沙星具有以下優點:①MDR-TB經初、復治化療后大多對左氧氟沙星、加替沙星、司帕沙星等喹諾酮類藥物耐藥,但對莫西沙星仍敏感,其強大的殺抗酸桿菌作用協同基礎化療藥物能加強殺菌效果,使痰菌轉陰率提高;②復制耐多藥肺結核患者合并癥較多(慢性阻塞性肺疾病、哮喘、支氣管炎并肺細菌感染、膿胸、氣胸、肺心病及二重感染等),而常用頭孢、青霉素、糖肽類、大環內酯類、氨茶堿等藥物治療,莫西沙星不僅能有效控制并發癥尤其是呼吸道感染,而且能與上述藥物配伍而不用調整劑量,即使是老年患者也不用減量,這是其他氟喹諾酮類藥物所不及的;③莫西沙星口服簡單、吸收良好,不受進食影響,非常適用于長期服藥的復制耐多藥肺結核患者。
結核分枝桿菌是細胞內寄生菌,結核感染、發病、演變及轉歸均與細胞免疫有關。細胞介導的免疫反應是機體獲得抗結核免疫力的最主要途徑[1]。在T淋巴細胞群中,CD4T細胞是細胞免疫應答針對結核分枝桿菌的主要細胞,其能激活和趨化巨噬細胞,抑制細胞內結核桿菌的生長,促進巨噬細胞完全殺滅結核桿菌。本研究發現,兩組患者治療前血清CD4、CD4/CD8水平均較低,患者免疫功能低下。因此,提高免疫力是治療復制耐多藥肺結核病不可缺少的重要輔助措施之一。
母牛分枝桿菌菌苗是經高溫滅活純化后制成的免疫調節劑,其可刺激T淋巴細胞增殖,提高免疫細胞活性及肺泡巨噬細胞分泌γ干擾素的水平,增強肺泡巨噬細胞殺菌功能,消除巨噬細胞內頑固的結核桿菌。國內研究結果表明,母牛分枝桿菌菌苗能顯著增強肺結核患者 的細胞免疫功能[8]。本研究發現,治療后兩組患者血清CD4、CD4/CD8值均較治療前顯著升高(P<0.05),且聯合組升高的情況要好于常規組,支持微卡能顯著提高復治耐多藥肺結核患者的細胞免疫功能。
本研究發現,采用莫西沙星+微卡(母牛分枝桿菌菌苗)聯合基礎抗結核化學藥物治療復治耐多藥肺結核后,患者的痰菌涂片轉陰率、痰結核快速培養轉陰率較單純基礎化療顯著升高(P<0.05),病灶吸收情況顯著優于基礎化療,且能顯著提高患者細胞免疫功能。
綜上所述,對于復治耐多藥肺結核患者采用莫西沙星聯合基礎抗結核藥物,同時輔以母牛分枝桿菌菌苗提高患者的抗結核免疫力,其不僅增強了化療藥物的療效,提高了機體的免疫力,使肺結核病情得到控制,患者的痰菌轉陰率升高、病灶吸收良好。
[1] 楊紹基,任紅,李蘭娟,等.傳染病學[M].7版.北京:人民衛生出版社,2008:211-212.
[2] 謝患安,陽國太,林善梓,等.現代結核病學[M].北京:人民衛生出版社,1999:554,560-561.
[3] 中華人民共和國衛生部.全國結核病耐藥性基線調查報告(2007-2008年)[M].北京:人民衛生出版社:2010.
[4] 唐神結.耐藥結核病防治手冊[M].北京:人民衛生出版:2009:151-152.
[5] 中國防癆協會.耐藥結核病化學治療指南(2009)[J].中華結核和呼吸雜志,2010,33(7):485-497.
[6] WHO.Towards universal access to diagnosis and treatment of multidrug-resistant and extensively drug resistant tuberculosis by 2015.WHO progress report 2011[EB/OL].http://www.who.int/tb/publications/2011/mdr_report_2011/en/.
[7] 肖和平.中國耐藥結核病的流行現狀與治療對策[J].中華結核呼吸雜志,2010,33(7):481-482.
[8] 全國微卡菌苗臨床研究協作組.母牛分支桿菌菌苗在初治肺結核治療中的作用[J].中華結核呼吸雜志,2001,24(1):46-47.

