呼吸機肺保護性通氣與序貫通氣治療老年重癥肺炎合并呼吸衰竭的療效比較
岳梅枝
(鄭州市第九人民醫院老年科,鄭州 450053)
老年重癥肺炎合并呼吸衰竭是重癥監護室常見的病種,目前臨床的治療措施包括:控制感染,保持呼吸道通暢,改善呼吸功能,糾正缺氧和二氧化碳潴留,控制呼吸和心力衰竭。機械通氣能迅速糾正機體的缺氧和二氧化碳潴留,是治療老年重癥肺炎合并呼吸衰竭的主要手段[1]。隨著對機械通氣的深入研究,有學者提出了“肺保護性通氣策略”,即采用低潮氣量、肺開放和允許性高碳酸血癥的通氣策略改善患者的通氣和氧合,降低呼吸機相關性肺損傷(ventilator-induced lung injury,VILI)的發生[2];亦有研究認為,有創與無創序貫性機械通氣治療可使患者盡早撤機,減少VILI和呼吸機依賴的發生[3]。目前關于呼吸機肺保護性通氣與序貫通氣的比較研究尚不多見,基于此,本研究探討了呼吸機肺保護性通氣與序貫通氣治療老年重癥肺炎合并呼吸衰竭的臨床療效,現報道如下。
1 資料與方法
1.1一般資料 選擇2012年6月至2013年12月在鄭州市第九人民醫院重癥監護室治療的老年重癥肺炎合并呼吸衰竭且具有機械通氣指征的患者92例。患者病史、臨床癥狀與體征、輔助檢查(如血氣分析、心電圖、心臟彩色多普勒超聲、胸部X線片或胸部CT等)均符合重癥肺炎合并呼吸衰竭的診斷標準[4],采用隨機數字表法將患者分為序貫性機械通氣組和肺保護性通氣組,每組46例。序貫性機械通氣組中,男26例、女20例,年齡60~82(68.0±3.9)歲;肺保護性通氣組中,男24例、女22例,年齡62~80(67.5±3.2)歲。兩組患者在性別、年齡等一般資料的比較,差異均無統計學意義(P>0.05),具有可比性。本研究經醫學倫理委員會批準,且患者或其直系親屬知情同意參加本次研究,并簽署知情同意書。
1.2方法 兩組患者均給予處理原發病、抗感染、持續低流量吸氧、解痙平喘及祛痰、糾正水電解質紊亂以及升壓、利尿、強心等常規對癥治療。
1.2.1序貫性機械通氣組 在常規對癥治療的基礎上予以有創或無創序貫性機械通氣治療。首先請麻醉科醫師進行經口氣管插管,行容量控制性機械通氣,當出現肺部感染控制窗(pulmonary infection control window,PIC)時,拔除氣管插管,立即給予面罩雙水平氣道正壓通氣,通氣模式改為壓力支持通氣/壓力控制通氣,根據監測情況調節壓力使患者自覺舒適,待患者自主呼吸穩定后,撤離呼吸機。如撤機后病情加重,則重新連接呼吸機,拔管后3 d內無需重新插管或面罩機械通氣則認為成功。
1.2.2肺保護性通氣組 在常規對癥治療的基礎上予以呼吸機肺保護性通氣,采用肺開放、低潮氣量和允許性高碳酸血癥的通氣策略。應用壓力控制通氣,預置吸氣壓為40~60 cm H2O(1 cm H2O=0.098 kPa),潮氣量設定為5~8 mL/kg,通氣頻率10~30 次/min,吸呼比(1~2)∶1,呼氣末正壓(positive end-expiratory pressure,PEEP)至少為10~20 cm H2O,持續2~5 min后降低吸氣壓至能保持肺開放的最低壓力。根據壓力-容積曲線指導呼吸機相關參數的選擇,以調節吸入氣中的氧濃度分數和呼吸頻率為主,潮氣量基本保持不變,當動脈血氣值理想時即為達到保持肺開放的最低壓力,防止肺泡的反復閉陷和復張,避免相對正常肺泡的過度充氣。
1.3評估指標 記錄兩組患者治療前及治療7 d時清晨9時的pH、動脈血氧分壓(arterial partial pressure of oxygen,PaO2)、二氧化碳分壓(partial pressure of carbon dioxide,PaCO2)、呼吸頻率、心率,比較兩組患者的有創通氣時間、機械通氣總時間以及1周內再插管率、VILI發生率及病死率。
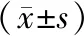
2 結 果
2.1兩組老年重癥肺炎合并呼吸衰竭患者的血氣指標、呼吸頻率及心率的比較 治療前,兩組患者的pH、PaO2、PaCO2、呼吸頻率及心率比較,差異均無統計學意義(P>0.05);治療后,兩組患者的pH、PaO2較治療前顯著升高(P<0.05),PaCO2、呼吸頻率及心率較治療前顯著降低(P<0.05);肺保護性通氣組患者PaCO2顯著高于序貫性機械通氣組患者(t=3.50,P<0.05),其余指標兩組比較,差異均無統計學意義(P>0.05)(表1)。

表1 兩組老年重癥肺炎合并呼吸衰竭患者治療前后血氣指標、呼吸頻率及心率比較
2.2兩組老年重癥肺炎合并呼吸衰竭患者通氣時間及不良事件發生率的比較 序貫性機械通氣組患者有創通氣時間顯著少于肺保護性通氣組(t=6.09,P<0.01),兩組患者機械通氣總時間、再插管率、VILI發生率及病死率比較,差異均無統計學意義(P>0.05)(表2)。

表2 兩組老年重癥肺炎合并呼吸衰竭患者通氣時間及不良事件發生率比較
3 討 論
老年重癥肺炎合并呼吸衰竭患者常伴有重要臟器功能不全、酸堿平衡紊亂等,晚期可出現周圍循環衰竭、血壓下降、心律失常等,甚至心臟停搏,其中缺氧是核心問題,治療的關鍵在于氧療,而一般氧療效果欠佳,多需機械輔助通氣才能改善機體的缺氧和二氧化碳潴留,糾正頑固性低氧血癥,機械通氣是挽救患者生命的重要手段。早期常采用有創機械通氣治療,如氣管插管不僅能夠解決患者的通氣障礙,還能通過人工氣道有效引流氣道分泌物,緩解呼吸疲勞,達到呼吸支持的目的,特別適用于通氣功能不全且合并呼吸道感染的患者。但長期有創機械通氣治療也帶來諸多弊端,如二重感染、撤機困難、氣胸、氣管食管瘺等[5]。因此,在能夠保證有效通氣的情況下,應盡可能地縮短機械通氣時間,以減少并發癥和呼吸機依賴。
在本研究中,序貫性機械通氣是指患者進行一段時間的有創通氣,但仍未達到拔管撤機標準之前即撤離有創通氣,序貫以無創通氣,逐步撤機。周宏勝等[6]研究表明,序貫通氣能使患者更早拔管,縮短機械通氣總時間和住院時間,降低氣管切開及其他并發癥發生率,并提高患者的生存率。與無創通氣比較,有創通氣時因吸入氣體濕化不足而直接損傷呼吸道黏膜和纖毛,導致上皮細胞壞死,液體引流不暢引起VILI;無創通氣后,雖然患者呼吸肌的張力仍然過大,疲勞明顯,仍需較高水平的通氣支持,但患者聲門自由開閉,咳嗽功能得以保留,在經過一段時間的抗感染治療后,可有效改善患者的通氣功能和呼吸肌疲勞,而且無創通氣沒有直接的機械性損傷,不損傷上呼吸道的黏膜和防御功能,因而降低了機械通氣并發癥的發生。在序貫通氣中,正確把握有創通氣與無創通氣的切換是該技術的關鍵。綜合文獻及臨床實踐經驗,PIC可作為序貫通氣切換的關鍵節點[6-7]。一般而言,PIC出現的標準應包括如下幾個要點:①患者意識轉為清晰,生命體征平穩,患者已有自主咳嗽、排痰能力;②肺部感染灶得以控制:體溫≤37 ℃,呼吸頻率<25次/min,氣道內分泌物<20 mL/d;白細胞計數恢復至正常參考值范圍,中性粒細胞<75.6%;床旁胸部X線片顯示支氣管-肺部感染灶較前明顯吸收;③患者血流動力學穩定,動脈血氣恢復至穩定期水平;④機械通氣支持水平6~12次/min,壓力支持通氣水平4~8 cm H2O。
傳統機械通氣模式下,往往需要給予患者較高的吸氣峰壓或較大的潮氣量,以維持患者的肺泡擴張和血氣指標在正常范圍內,又因患者常存在肺泡萎縮、肺間質水腫、散在性肺泡過度充氣等易導致患者發生包括氣壓傷和生物傷在內的機械通氣相關性肺損傷。基于此,近年來有一些文獻提出呼吸機肺保護性通氣策略,即本研究中肺保護性通氣組患者所采用的通氣措施,主要包括:①低潮氣量(5~8 mL/kg)并限制吸氣峰壓(21~25 cm H2O);②最佳呼氣末正壓(positive end-expiratory pressure,PEEP):根據P-V曲線確定最合適的PEEP;③允許性高碳酸血癥[8-9]。在呼吸機肺保護性通氣策略模式下,較小的潮氣量降低了氣道內壓力,避免了氣壓傷和呼吸機相關肺損傷;盡管降低了潮氣量,但并未影響機體肺部氣體氧合和血氧分壓。文獻研究表明,在肺保護性通氣策略下,患者雖有輕度代償性酸中毒,但對肺血管阻力、體循環血管阻力、心臟指數、氧供及氧耗并無較大影響,只要機體血氧飽和度基本正常,即使PaCO2、pH稍有異常,但仍能保持心血管系統的穩定[10]。呼氣時適當PEEP可使肺部保持開放,包括重新開放無通氣功能的肺泡,使通氣肺泡和再開放肺泡及相連氣道保持開放。由此可見,肺保護通氣的實質是以較小的潮氣量以降低氣道壓力,避免肺泡損傷。
本研究結果顯示,治療后,兩組患者的pH、PaO2較治療前顯著升高(P<0.05),而PaCO2、呼吸頻率、心率顯著降低(P<0.05),表明兩組患者進行通氣治療后均能有效糾正機體的缺氧和二氧化碳潴留,改善患者的生命體征。序貫性機械通氣組患者的有創通氣時間顯著少于肺保護性通氣組(t=6.09,P<0.01),而肺保護性通氣組PaCO2顯著高于序貫性機械通氣組(t=3.50,P<0.05),其他血氣、生命體征指標、機械通氣總時間、再插管率、VILI發生率及病死率比較,差異均無統計學意義(P>0.05),這表明兩組患者不僅有效糾正了機體缺氧,恢復了生命體征,且有較降低了并發癥發生率和患者病死率,且兩組患者再插管率、VILI發生率及病死率等均低于文獻報道的水平[10]。
綜上所述,呼吸機肺保護性通氣與序貫通氣治療老年重癥肺炎合并呼吸衰竭均能夠有效改善患者的氧合能力,減輕呼吸肌疲勞,糾正低氧血癥,且呼吸機相關并發癥發生率及患者的病死率顯著降低。呼吸機肺保護性通氣具有低潮氣量、允許高碳酸血癥的特點,而序貫通氣減少了有創通氣時間,可根據醫療單位實際情況以及患者個體化需求選擇治療方法。
[1] 蔡柏薔,李龍蕓.協和呼吸病學[M].2版.北京:中國協和醫科大學出版社,2011:1366-1376.
[2] 丁超,孫莉,張燕,等.肺保護性通氣策略對食管癌根治術老年患者單肺通氣期間腦氧飽和度的影響[J].中華麻醉學雜志,2012,32(5):576-578.
[3] 魏建.有創-無創序貫機械通氣治療COPD合并Ⅱ型呼吸衰竭患者療效觀察[J].臨床肺科雜志,2012,17(1):143-144.
[4] 陸再英,鐘南山,謝毅,等.內科學[M].7版.北京:人民出版社,2008:62-68.
[5] 李志強,張印綱,邱方.早期氣管切開對長期機械通氣患者影響的系統評價[J].實用醫學雜志,2011,27(9):1579-1581.
[6] 周宏勝,范家亮.序貫通氣治療肺心病合并呼吸衰竭患者的療效[J].中國老年學雜志,2012,32(5):913-915.
[7] 梁智雄,胡松,羅琳.有創-無創序貫機械通氣治療老年慢性阻塞性肺疾病合并呼吸衰竭臨床研究[J].內科急危重癥雜志,2010,16(6):306-307.
[8] Peck MD,Koppelman T.Low-tidal-volume ventilation as a strategy to reduce ventilator-associated injury in ALI and ARDS[J].J Burn Care Res,2009,30(1):172-175.
[9] Wolthuis EK,Choi G,Dessing MG,etal.Mechanicak ventilation with lower tidal volunes and positive end-expiratory pressure prevents pulmonary inflammation in patients without preexisting lung injury[J].Anesthesiology,2008,108(1):46-54.
[10] 陸高峰,孫春意,李晟,等.機械通氣在老年重癥心、肺疾病中的應用[J].臨床肺科雜志,2012,17(12):2280-2282.

