高血糖對非酒精性脂肪性肝炎大鼠肝星狀細胞活化作用的研究
杜衛東 夏超 項標 李俊杰 施軍平
●論 著
高血糖對非酒精性脂肪性肝炎大鼠肝星狀細胞活化作用的研究
杜衛東 夏超 項標 李俊杰 施軍平
目的觀察高血糖在非酒精性脂肪性肝炎(NASH)、肝纖維化形成中的作用以及此過程中肝星狀細胞的活化機制。方法 將60只SD大鼠分成正常對照組、高血糖模型組、復合模型組、氨基胍組和格列美脲組5組,分別檢測各組大鼠血糖值,HE染色觀察肝組織的病理改變,Masson染色觀察肝臟纖維組織變化,免疫組化檢測α-平滑肌動蛋白(α-SMA)的表達評分、ELISA法檢測基質金屬蛋白酶組織抑制因子-1(TIMP-1)、轉化生長因子-β1(TGF-β1)和晚期糖基化終產物(AGEs)含量的變化。 結果 氨基胍組、格列美脲組大鼠的血糖值較高血糖模型組和復合模型組均降低(均P<0.05);光鏡下觀察高血糖模型組和復合模型組出現肝細胞變性和纖維化改變。與復合模型組比較,格列美脲組肝細胞形態較正常,可見輕度水腫、脂肪變性及炎細胞浸潤,纖維化明顯降低,α-SMA表達明顯降低,TIMP-1、TGF-β1、AGEs含量也顯著降低,均有統計學差異(均P<0.01)。與復合模型組比較,氨基胍組肝組織形態明顯改善,脂肪變性、水樣變性、纖維化程度有所減輕,TIMP-1、AGEs含量降低(均P<0.01),α-SMA表達增高(P<0.05),同時TGF-β1表達減低,但無統計學差異(P>0.05)。 結論 高血糖促進了NASH、肝纖維化的形成,通過降低血糖和減少AGEs形成后,肝纖維化程度也有所減輕;機制之一是激活肝星狀細胞。格列美脲較氨基胍改善NASH、肝纖維化更明顯。
高血糖 非酒精性脂肪性肝炎 氨基胍 格列美脲 肝纖維化
非酒精性脂肪肝病(NAFLD)是指與胰島素抵抗(IR)和遺傳易感性密切相關的代謝應激性肝損傷,其病理改變與酒精性肝病(ALD)相似,但患者多無過量飲酒史。根據其肝細胞脂肪變、炎癥和纖維化程度,可分為非酒精性單純性脂肪肝(NAFL)、非酒精性脂肪性肝炎(NASH)以及相關的肝硬化和肝細胞癌[1]。近20年,我國脂肪肝的患病率翻了近1倍,上海、廣州和香港等發達地區成人NAFLD患病率中位數約為15.0%[2],同時我國20歲以上的成人中,糖尿病的患病率也已高達9.7%[3]。2型糖尿病和NAFLD共同作為代謝綜合征的重要表現,IR是兩者發病的中心環節。因此本研究探討高血糖對高脂飲食所致NASH大鼠肝纖維化和肝星狀細胞(HSC)活化的影響,以期為有效防治NASH肝纖維化提供新的思路。
1 材料和方法
1.1 實驗動物 8周齡SPF級雄性SD大鼠60只,購于上海斯萊克實驗動物有限公司[許可證號:SCXK(滬)2012-0002],體重(200±20)g,飼養于浙江中醫藥大學實驗動物中心SPF環境。
1.2 主要試劑 血糖試紙、血糖測試儀購自強生(中國)醫療器械有限公司,檸檬酸三鈉、檸檬酸購自無錫晶科化工有限公司,鏈脲佐菌素(STZ)、鹽酸氨基胍購自美國Sigma公司,格列美脲片購自北京賽諾菲安萬特制藥有限公司。兔抗大鼠α-平滑肌肌動蛋白(α-SMA)抗體購于美國Proteintech公司,工作濃度1∶200;羊抗兔SP免疫組化染色試劑盒為福州邁新生物技術開發有限公司產品;基質金屬蛋白酶組織抑制因子-1(TIMP-1)檢測試劑盒(批號:GR127277-1)、轉化生長因子β1(TGF-β1)測試盒(批號:GR122868-1)為英國abcam公司產品;大鼠晚期糖基化終產物(AGEs)測試盒(批號:L130521573)購于武漢Uscnk公司。
1.3 實驗方法
1.3.1 分組 60只SD大鼠按隨機數字表法分為正常對照組10只和高血糖模型組12只,高血糖合并脂肪肝復合模型組(簡稱復合模型組)14只,格列美脲組12只和氨基胍組12只。
1.3.2 模型制備 正常對照組喂以普通飼料,其余4組大鼠造模前1d禁食不禁水12h以上,通過一次性腹腔注射STZ(65mg/kg)建立高血糖模型,注射后3周內每周血糖儀測定空腹血糖,血糖值>16.7mmol/L即為高血糖造模成功[4],氨基胍組、格列美脲組和復合模型組大鼠再予高脂飲食(膽固醇2.0%、膽酸鈉0.5%、丙硫氧嘧啶0.2%、蔗糖5.0%、甘油三酯10.0%、基礎飼料82.3%)飼養9周。氨基胍組予氨基胍(10mg/ml)灌胃,劑量為1ml/ 100g;格列美脲組予格列美脲(1mg/ml)灌胃,劑量為1ml/100g;復合模型組予等量0.9%氯化鈉溶液灌胃。3組大鼠灌胃均為1次/d,共9周。實驗總周期為12周。
1.4 檢測指標
1.4.1 各組大鼠空腹血糖測定 采用血糖測試儀測定大鼠空腹血糖。前3周每周2次,以后每周1次,共15次。
1.4.2 HE染色 分別取大鼠肝組織,10%中性甲醛溶液固定,石蠟包埋,二甲苯脫蠟,無水乙醇脫苯后蘇木素染5~10min,1%鹽酸乙醇30s,伊紅染色3~6min,脫水、二甲苯透明后中性樹膠封片,光鏡下觀察。
1.4.3 Masson染色 石蠟切片脫蠟、脫苯后以蒸餾水沖洗,Weiger氏鐵蘇木素染5~10min,1%鹽酸乙醇分化,麗春紅酸性品紅液染5~10min,1%磷鉬酸水溶液處理約5min后以苯胺藍液復染5min,1%冰乙酸處理1min,再脫水,二甲苯透明后中性樹膠封片。光鏡下觀察肝臟組織纖維化程度。
1.4.4 免疫組化檢測肝細胞α-SMA的表達 石蠟切片經二甲苯脫蠟,梯度乙醇脫水,3%H2O2阻斷并滅活內源性過氧化物酶,置0.01M pH 6.0枸櫞酸緩沖液中微波修復,羊血清工作液封閉,依次滴加一抗和二抗,DAB反應染色,蘇木素復染,干燥,封片。每例在400倍光學顯微鏡下隨機選取3個視野拍照,并判讀陽性表達強度和陽性率。α-SMA陽性是以細胞質染色為陽性標準。細胞質染色以多數細胞著色減去背景計分:無明顯著色為0分,淡黃色或輕微黃色為1分,深黃或棕黃色為2分,棕褐色或黑褐色為3分。陽性細胞百分比即每張免疫組化切片選擇5個不同的視野(×400)觀察,每個視野計數100個細胞中的陽性細胞數,計算陽性細胞百分比:0~5.0%為0分,5.0%~25.0%為1分,25.0%~50.0%為2分,50.0%~75.0%為3分,>75.0%均為4分。陽性表達強度最終得分為每個視野的染色得分與陽性細胞百分比得分相乘,0分為陰性(-),1~6分為弱陽性,7~12分為強陽性。
1.4.5 TIMP-1檢測 設置標準品孔、樣本孔及空白孔。在標準孔和樣本孔中分別加入100μl梯度標準品和100μl樣本,洗滌4次后加入1×檢測抗體100μl/孔,室溫孵育1h,洗滌后加入HRP-鏈霉親和素100μl/孔,室溫孵育45min后再加入TMB顯色液100μl/孔,室溫下避光孵育30 min;每孔加入50μl終止液,立即在450nm波長下檢測各孔的OD值。
1.4.6 TGF-β1的檢測 具體操作依據試劑盒說明書進行,方法同1.4.5。
1.4.7 AGEs的檢測 具體操作依據試劑盒說明書進行,方法同1.4.5。
1.5 統計學處理 采用SPSS 15.0統計軟件,計量資料均以表示,各組間比較采用單因素方差分析,兩兩比較采用LSD-t檢驗。
2 結果
2.1 各組大鼠空腹血糖測定 飼養12周后,正常對照組大鼠血糖值為(5.18±0.42)mmol/L,而高血糖模型組和復合模型組大鼠血糖分別是(22.20±1.70)、(22.21± 5.49)mmol/L,兩者較正常對照組均明顯升高(均P<0.01);經過藥物干預后,格列美脲組和氨基胍組大鼠血糖值分別為(13.95±12.23)、(14.20±11.74)mmol/L,與高血糖模型組和復合模型組相比均有統計學差異(均P<0.05)。
2.2 各組大鼠肝細胞和組織結構的變化 HE染色后鏡下觀察可見正常對照組大鼠肝臟組織結構完整、清晰,肝小葉結構正常,中央靜脈大而壁薄,肝細胞較大,核圓居中,無明顯的變性,壞死,肝小葉內及匯管區無明顯纖維組織增生及炎細胞浸潤等癥狀。復合模型組肝細胞排列紊亂,部分肝組織結構破壞,肝竇內庫普弗細胞增多,匯管區及細胞間質內可見明顯纖維組織增生,肝小葉周邊和匯管區肝細胞可見明顯的細胞壞死、水樣變性、脂肪變性及炎細胞浸潤。高血糖模型組部分肝細胞排列紊亂,無脂肪變性,局部可見較明顯的細胞水樣變性及炎細胞浸潤,血管壁周圍纖維組織增生較復合模型組少。氨基胍組較復合模型組和高血糖模型組肝組織形態未有明顯改善,仍可見明顯肝細胞壞死及炎細胞浸潤,脂肪變性、水樣變性和纖維化程度有所減輕。與復合模型組和高血糖模型組比較,格列美脲組肝組織內肝細胞形態較正常,可見輕度水腫、脂肪變性及炎細胞浸潤,無明顯細胞壞死,纖維化程度明顯降低(圖1,見插頁)。
2.3 各組大鼠肝組織纖維化程度 Masson染色后,鏡下觀察可見膠原纖維呈藍色,正常對照組大鼠肝臟纖維組織較少,主要分布在中央靜脈等血管周邊和血管壁;高血糖模型組血管壁周圍及間質可見纖維化;復合模型組纖維化更為明顯,中央靜脈及匯管區等均可見纖維組織;氨基胍組和格列美脲組纖維化程度較高血糖模型組和復合模型組明顯減輕,其中氨基胍組匯管區及血管處見少量纖維化;格列美脲組的中央靜脈及匯管區等可見少量纖維化(圖2,見插頁)。
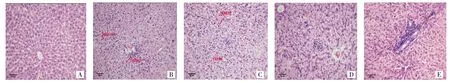
圖1 各組大鼠肝細胞和組織結構的變化(A:正常對照組;B.高血糖模型組;C.復合模型組;D.氨基胍組;E.格列美脲組;HE染色,×250)
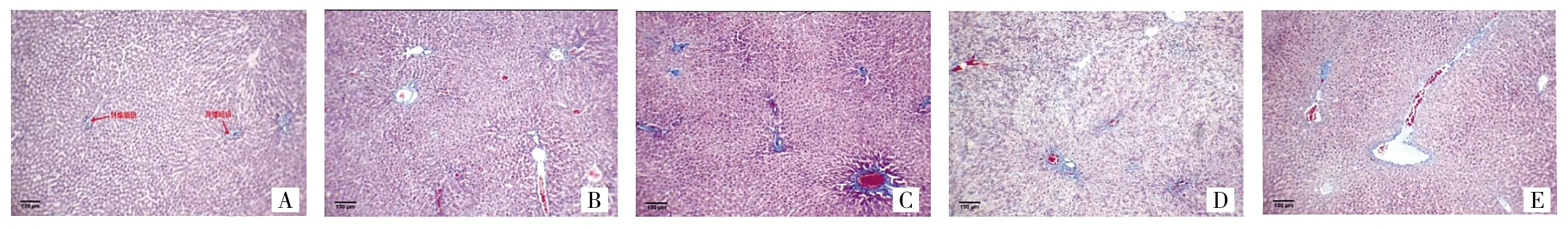
圖2 各組大鼠肝組織纖維化程度(A.正常對照組;B.高血糖模型組;C.復合模型組;D.氨基胍組;E.格列美脲組;Masson染色,×100)
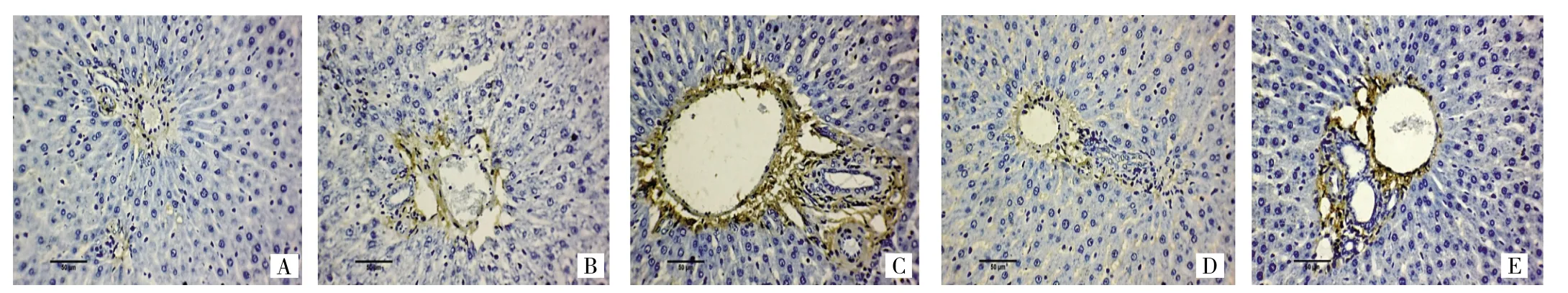
圖3 免疫組化檢測各組大鼠肝組織α-SMA的表達(A:正常對照組;B:高血糖模型組;C:復合模型組;D:格列美脲組;E:氨基胍組;免疫組化染色,×400)
2.4 各組大鼠血漿中TIMP-1、TGF-β1、AGEs含量的影響 見表1。
由表1可見,與正常對照組比較,高血糖模型組和復合模型組大鼠血漿TIMP-1含量顯著升高(均P<0.05);與復合模型組比較,氨基胍組和格列美脲組大鼠血漿TIMP-1含量顯著降低(均P<0.01)。高血糖模型組和復合模型組大鼠血漿TGF-β1含量比正常對照組明顯升高(均P<0.01);而格列美脲組大鼠血漿TGF-β1含量比復合模型組顯著降低(P<0.01),而氨基胍組與復合模型組比較,TGF-β1含量減低,但無統計學差異(P>0.05)。與正常對照組比較,高血糖模型組和復合模型組大鼠血漿AGEs含量顯著升高(均P<0.01);與復合模型組比較,氨基胍組和格列美脲組大鼠血漿AGEs含量顯著降低(均P<0.01)。
2.5 各組大鼠肝組織α-SMA表達的影響 α-SMA主要表達于門靜脈、匯管區血管壁、肝小葉中央靜脈的平滑肌細胞及纖維間隔(圖3,見插頁)。高血糖模型組和復合模型組的α-SMA表達分別為(6.33±1.83)分和(7.92±1.10)分,均較正常對照組(3.17±0.82)分增加(均P<0.01);格列美脲組的α-SMA表達(3.21±0.78)分較復合模型組降低,兩者比較有統計學差異(P<0.01);而氨基胍組α-SMA表達(9.00±2.04)分與復合模型組比較有所增加(P<0.05)。
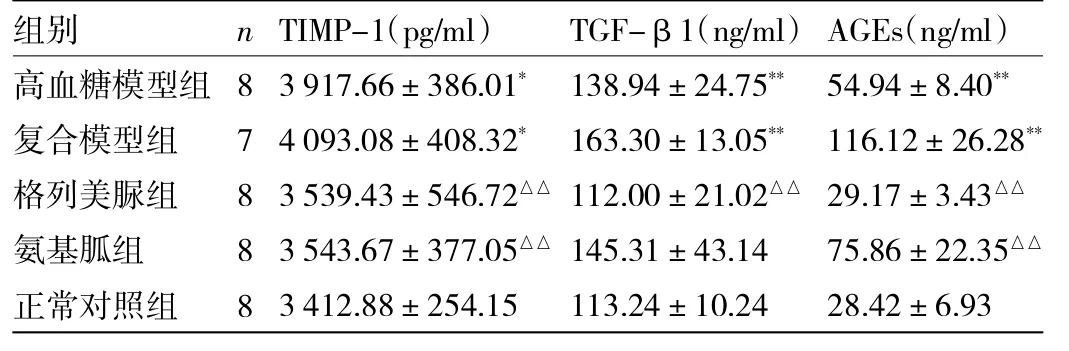
表1 各組大鼠血漿TIMP-1、TGF-β1、AGEs含量的變化
3 討論
NAFLD與IR和遺傳易感性密切相關,其中肥胖、2型糖尿病和高脂血癥等單獨或共同成為其易感因素[5],隨著肥胖和糖尿病發病率的上升,NAFLD現已成為我國常見的慢性肝病之一。而NASH作為NAFLD的一種類型,是一種慢性進展性肝臟疾病,其病理改變包括了肝細胞炎癥,纖維化以及氣球樣變,并最終發展為肝硬化和肝癌。
隨著生活水平的提高,我國糖尿病患病人群也呈上升趨勢,并多向低齡化方向發展,兩者在發病時多會出現IR和AGEs過度蓄積等現象。現有的治療藥物包括胰島素増敏劑、抗氧化劑、降脂藥物、細胞保護劑、血管緊張素受體阻滯劑、腸道抑菌劑等[6]。而在目前的降糖藥物中,只有噻唑烷二酮類和雙胍類被報道對于NAFLD有一定作用,磺脲類藥物并沒有確切的文獻記載。據報道在糖尿病患者體內,AGEs蓄積的速度會加快,在不同類型的細胞(包括肝細胞和HSC)中引起氧化應激反應和炎癥反應從而破壞肝臟細胞[7]。本實驗選取了臨床上最常用的降糖藥格列美脲,另選取了可抑制AGEs的氨基胍作為干預因素。
肝臟是容易發生纖維化重構的器官,尤其是在遭受炎癥、病毒和毒素侵襲以及自身免疫反應時。肝纖維化是細胞外基質合成與降解不平衡,而不斷累積的結果。HSC作為細胞外基質(ECM)的主要來源,當HSC受到炎癥或機械刺激等損傷時,可激活并轉化為肌成纖維細胞(MFC)[8],表達α-SMA、波形蛋白及人結蛋白等,其中α-SMA的表達為HSC激活的標志[9],同時TIMP-1也會合成及分泌增加,使ECM成分降解減少。最后,各種致纖維化因素均把HSC作為最終靶細胞。
本研究發現高血糖模型組部分肝細胞排列紊亂,無脂肪變性,局部可見較明顯的細胞水樣變性及炎細胞浸潤,血管壁周圍纖維組織增生,但較復合模型組少,可見在沒有給予高脂飼料喂養時,高血糖模型大鼠肝臟組織已部分變性并出現纖維化,TIMP-1、α-SMA、TGF-β1、AGEs含量均較正常對照組有升高。結果可能與高血糖環境下,發生了蛋白質非酶糖化后,形成AGEs,而AGEs與細胞膜表面受體RAGE發生交聯,激活了IL-6、TGF-β1等細胞因子,促使肝組織發生纖維化有關,同時血糖增高時活性氧物質(ROS)的增加以及抗氧化機制的受損,發生了氧化應激和隨后的炎癥反應,也加劇了肝組織的損傷[10]。復合模型組的α-SMA表達明顯增加,提示過度的高脂飲食促進肝纖維化和脂質過氧化的形成,大量HSC被激活,α-SMA、人結蛋白的表達不斷增加,也提高了TIMP-1的活性,使細胞外基質降解減少,進一步打破了ECM合成與降解的平衡,促進了肝纖維化的發生和發展。
本研究中采用的2種藥物中,格列美脲較氨基胍有明顯降低血糖的作用,除了可直接刺激胰島β細胞釋放胰島素,從而降低血糖外,還有減少氧化應激反應[11]等作用。通過本研究還發現,格列美脲可以改善肝細胞脂肪變和纖維化程度,抑制肝細胞凋亡,格列美脲干預后,α-SMA表達降低,TIMP-1分泌減少,這一作用可能與其抑制了HSC的激活和增殖有關。TGF-β1是肝纖維化過程中關鍵的細胞因子,與肝纖維化發生、發展、ECM代謝關系最為密切。當肝臟受損時,HSC介導TGF-β1的大量釋放,TGF-β1從轉錄水平調控并增加下游元件結締組織生長因子(CTGF)合成,CTGF誘導HSC激活、增殖、遷移,并誘導ECM的合成與沉積,同時抑制膠原降解,加速肝纖維化的發展[12]。因此肝臟TGF-β1可反映HSC活化及肝纖維化的程度。本研究顯示高血糖模型組大鼠肝臟TGF-β1表達增加,應用格列美脲干預后可明顯降低TGF-β1的表達,從而減輕肝纖維化病變程度。其機制與增強胰島素敏感性,改善IR,激活過氧化物酶體增殖物激活受體(PPAR-γ),從而促進脂肪組織中脂質、脂肪酸的清除,減少肝組織中脂質的堆積,減輕肝細胞的脂肪變性有關。
而應用氨基胍干預后,在血糖降低的同時,肝組織在形態學上并沒有明顯改善,但肝細胞壞死及炎細胞浸潤,脂肪變性、水樣變性和纖維化程度有所減輕。與復合模型組比較,氨基胍可以降低血漿中AGEs的含量,從而減少ROS的產生,抑制氧化應激反應。有報道指出,體外實驗培養過程中糖基化修飾的牛血清白蛋白(AGE-BSA)含量的增加,可促進基質金屬蛋白酶(MMP1)表達的上調,從而下調TIMP-1表達[13]。本實驗中用AGEs抑制劑氨基胍干預后,TIMP-1含量減少,與報道一致,可見氨基胍通過增強對膠原的降解能力,減少了ECM的產生,從而達到抗肝纖維化的目的。
綜上所述,高血糖在肝纖維化發生、發展過程中起到了一定的促進作用,經過氨基胍和格列美脲干預后,實驗大鼠血糖下降,AGEs形成減少,肝纖維化程度也有所減輕,其中格列美脲的作用更強,改善更為明顯。說明格列美脲對于高血糖合并NASH的治療作用更為顯著,也為進一步的臨床研究提供了廣闊的思路。
[1]中華醫學會肝臟病學分會脂肪肝和酒精性肝病學組.非酒精性脂肪性肝病診療指南[J].中國肝臟病雜志,2010,2(4):43-48.
[2]Fan J G.Epidemiology of alcoholic and nonalcoholic fatty liver disease in China[J].J Gastroenterol Hepatol,2013,Suppl(1):11-17.
[3]楊國慶,母義明.2型糖尿病胰島素起始治療-中國2型糖尿病防治指南(2010年版)解讀[J].中國醫學前沿雜志(電子版),2012,4(3):47-51.
[4]李聰然,游雪甫,蔣建東.糖尿病動物模型及研究進展[J].中國比較醫學雜志,2005,15(1):59-63.
[5]Puppala J,Siddapuram S P,Akka J.Genetics of nonalcoholic Fatty liver disease:an overview[J].Genet Genomics,2013,40(1):15-22.
[6]Tomeno W,Yoneda M,Imajo K,et al.Emerging drugs for non-alcoholic steatohepatitis[J].Expert Opin Emerg Drugs,2013,18(3): 279-290.
[7]Hyogo H,Yamagishi S.Advanced glycation end products(AGEs) and their involvement in liver disease[J].Curr Pharm Des,2008,14 (10):969-972.
[8]Kornélia B,Renato V I,Ilona K,et al.Decorin-TGFβ axis in hepatic fibrosis and cirrhosis[J].J Histochem Cytochem,2012,60(4): 262-268.
[9]Ping L,Liu H,Hang Y,et al.Expression of angiotensinogen during hepatic fibrogenesis and its effect on hepatic stellate cells[J].Med Sci Monit,2011,17(9):248-256.
[10]Gurdip D,Carmen H P,Karen M O,et al.Radical Roles for RAGEin the pathogenesis of oxidative stress in cardiovascular diseases and beyond[J].Int J Mol Sci,2013,14(10):19891-19910.
[11]Nagayama D,Saiki A,Endo K,et al.Improvement of cardio-ankle vascular index by glimepiride in type 2 diabetic patients[J].Int J Clin Pract,2010,64(13):1796-1801.
[12]Zhang C,Zhu Y,Wan J,et al.Effects of Ginkgo biloba extract on cell proliferation,cytokines and extracellular matrix of hepatic stellate cells[J].Liver Int,2006,26(10):1283-1290.
[13]Zhu P,Yang C,Chen L H,et al.Impairment of human keratinocyte mobility and proliferation by advanced glycation end products-modified BSA[J].Arch Dermatol Res,2011,303(5):339-350.
Effects of hyperglycemia on activation of hepatic stellate cells in rats with non-alcoholic steatohepatitis
ObjectiveTo investigate the effects of hyperglycemia on activation of hepatic stellate cells in rats with non-alcoholic steatohepatitis (NASH)and its mechanisms.Methods Sixty SD rats were divided into five groups with 12 in each:the control group,the hyperglycemia group,composite model(both hyperglycemia and NASH)group,aminoguanidine treatment group and glimepiride treatment group.Blood glucose was measured and serum TIMP-1,TGF-β1,AGEs levels were assayed by ELISA.The pathological changes of liver tissue were observed by HE staining,liver fibrous tissue was ovserved by Masson stainning and α-SMA expression was detected by immunohistochemistry.Results The blood glucose was lower in two intervention group than that in hyperglycemia group and model group.In glimepiride group the hepatic tissue displayed a normal form,mild edema,fatty degeneration and inflammatory cell infiltration;hepatic fibrosis was markedly alleviated,expression of α-SMA was decreased,and TIMP-1,TGF-β1 and AGEs levels were declined.There was no significant difference between diabetic model group and composite model group.In aminoguanidine group the pathology of hepatic tissue was not improved significantly,but the fatty degeneration,hydropic degeneration,and hepatic fibrosis were slighly alleviated,TIMP-1 and AGEs declined in content,but the expression of α-SMA increased.Conclusion Hyperglycemia may promote the formation of hepatic fibrosis and non-alcoholic steatohepatitis;glimepiride can effectively inhibit stellate cell activation,resulting in alleviation of hepatic fibrosis.
Hyperglycemia Non-alcoholic steatohepatitis Aminoguanidine Glimepiride Hepatic fibrosis

2013-12-09)
(本文編輯:胥昀)
浙江省自然科學基金(Y2100826)
310006 杭州,浙江中醫藥大學附屬第一醫院肝膽外科(杜衛東、夏超、項標、李俊杰);杭州市第二人民醫院肝病科(施軍平)
杜衛東,E-mail:hzdwd2004@sina.com

