我院2013年住院患者抗菌藥物聯合使用情況分析
張蓓+陳禾鳳+石浩強

摘 要 目的:了解我院2013年住院患者抗菌藥物聯合應用的現狀,為臨床合理使用抗菌藥物提供建議。方法:對我院血液科、消化科、胸外科和骨科一病區2013年1-12月靜脈藥物配置中心輸液單進行隨機抽樣和回顧性分析。結果:在445份病例中,260例使用抗菌藥物,其中113例為聯合使用抗菌藥物。結論:住院患者抗菌藥物聯合使用情況基本合理,但仍需改進管理。
關鍵詞 抗菌藥物 聯合應用 回顧性分析
中圖分類號:R978; R969.3 文獻標識碼:C 文章編號:1006-1533(2014)11-0025-04
Analysis of the combined utilization of
antibacterial agents in inpatients in our hospital in 2013
ZHANG Bei*, CHEN Hefeng, SHI Haoqiang**
(Department of Pharmacy, Ruijin Hospital, School of Medicine, Shanghai Jiao Tong University, Shanghai 200025, China)
ABSTRACT Objective: To understand the status of the combined utilization of antibacterial agents in inpatients in our hospital in 2013 so as to provide recommendations for the clinical rational use of antibiotics. Methods: Four hundred and forty-five samples were randomly chosen from the PIVAS transfusion lists and retrospectively analyzed. Results: Two hundred and sixty patients were treated by antibacterial agents, of which 113 cases were the combined utilization of antibacterial agents. Conclusion: Generally speaking, the situation for the combination use of antimicrobial agents in inpatient is basically reasonable, but management still needs to be improved.
KEY WORDS antibacterial agents; combined utilization; retrospective analysis
抗菌藥物是臨床應用最為廣泛的藥物之一,近年來,由于不合理使用,尤其是廣譜抗菌藥物的濫用以及細菌間耐藥基因的轉導,細菌耐藥菌株逐年上升,耐藥性已變得更為嚴重和復雜,從而導致很多抗菌藥物療效下降,甚至出現了攜帶所謂新德里金屬-β-內酰胺酶-1的超級細菌[1]。這一系列感染與抗感染的問題已嚴重困擾全世界的醫務工作者。因此,如何安全、有效地聯合使用抗菌藥物以增強抗菌作用、降低藥物毒性、延緩或避免耐藥菌株的產生,延長抗菌藥物的使用壽命,對臨床控制感染具有重要意義[2]。為了解我院2013年住院患者抗菌藥物聯合應用的現狀,本文對我院血液科、消化科、胸外科和骨科一病區2013年1-12月所有靜脈藥物配置中心輸液單進行隨機抽樣和回顧性分析,以便為臨床合理使用抗菌藥物提供建議。
1 資料與方法
1.1 資料來源
從我院2013年1-12月的血液科、消化科、胸外科和骨科一病區的所有出院患者病歷中,計算機隨機抽取住院患者病歷445例(血液科171例,消化科115例,胸外科62例,骨科一病區97例)及其靜脈藥物集中調配的輸液單共計13 494張(血液科5 068張,消化科3 777張,胸外科3 091張,骨科一病區1 558張)進行分析,其中男性244例,女性201例;年齡6~89歲。
1.2 方法
采用回顧性分析調查方法,調查內容包括科別、病歷號、患者性別、年齡、出入院時間、診斷、過敏史、用藥目的以及抗菌藥物名稱、劑型、種類、用量、使用天數。納入統計的抗菌藥物為靜脈用抗菌藥物和抗真菌藥物,不包括抗病毒藥物、抗結核藥物和抗寄生蟲藥物。以我國《抗菌藥物臨床應用指導原則》、《中華人民共和國藥典臨床用藥須知(化學藥和生物制品卷)》(2010年版)[3]、藥品說明書以及大通醫藥信息技術有限公司大醫通軟件為參考,對抗菌藥物聯合使用的相互作用進行合理性評價。若聯用后降低藥物療效、增加毒副作用、產生相互拮抗或無協同即為不合理聯用。
2 結果
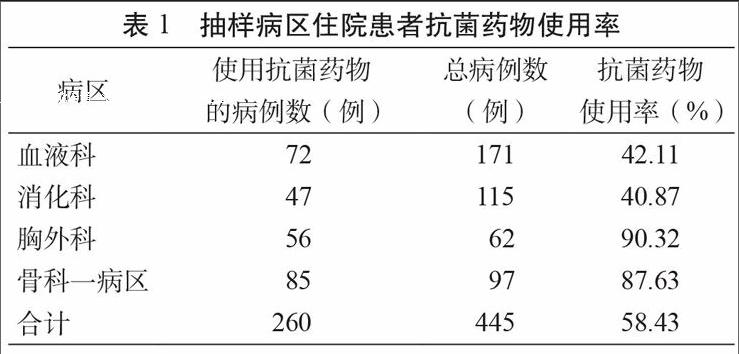
2.1 抗菌藥物使用率情況
本次抽取的445例病例中,使用抗菌藥物的病例260例,占58.43%(表1)。根據《2013年全國抗菌藥物臨床應用專項整治活動方案》中綜合醫院住院患者抗菌藥物使用率不超過 60%的規定[4],我院血液科、消化科、胸外科和骨科一病區住院患者抗菌藥物的平均使用率基本達標。
2.2 抗菌藥物聯合應用情況
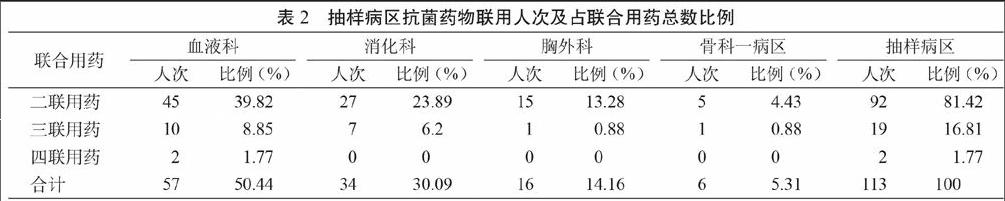
2.2.1 基本情況
260例使用抗菌藥物的病例中共計113例(43.46%)為聯合使用抗菌藥物,其中二聯用藥、三聯用藥、四聯用藥分別為92例、19例和2例(表2)。
2.2.2 抗菌藥物聯合應用合理性分析
本次抽樣結果顯示,抗菌藥物合理聯用102例(90.27%),不合理聯用11例(9.73%)(表3)。不合理聯用中,7例為毒副作用增加,2例為無協同聯用,2例為降低藥物療效(表4)。其中,9例二聯用藥、1例三聯用藥和1例四聯用藥為不合理聯用。
3 討論分析
我院本次抽樣的抗菌藥物使用率為58.43%,能夠達到國家2013年對綜合醫院住院患者抗菌藥物使用率不超過60%的規定[4],但與世界衛生組織要求的30%還相差甚遠。在使用抗菌藥物的260份抽樣病例中聯合用藥達43.46%,高于全國醫院32.04%的平均水平[5]。其中,79.17%的血液科病例以及72.34%的消化科病例為聯合用藥,遠高于胸外科病區28.57%和骨科一病區7.06%的抗菌藥物聯合使用率。究其原因,一方面是由于臨床可能存在一定的抗菌藥物不合理使用,另一方面則是此次抽查的病區患者疾病特性。胸外和骨科病區屬于手術科室,雖然多為I類切口,但由于牽涉心、肺等重要器官,術前、中、后均需預防使用抗菌藥物;而血液科和消化科多為血液疾病及肝硬化患者,免疫功能較差,易感染,因而抗菌藥物使用率較高。
抗菌藥物的合理聯用首先需考慮藥物之間的相互作用,具體包括藥動學、藥效學和藥劑學3個方面。其中藥動學指藥物在體內的吸收、分布、代謝和消除過程;藥效學可表現為協同、相加、無關、拮抗4種作用;藥劑學一般針對靜脈用藥而言,包括物理或化學相互作用。
63.64%的不合理聯用增加了藥物毒副作用,且均為增加腎毒性,其中使用的氨基糖苷類抗生素(如阿米卡星、妥布霉素等)以及糖肽類抗生素均有耳、腎毒性,第一代頭孢菌素也具有一定腎毒性,應盡量避免同時使用。
同類抗感染藥物如頭孢他啶與頭孢吡肟分別為第三代和第四代頭孢菌素,二者的抗菌譜接近。頭孢吡肟是呈電中性的兩性離子,具有高度水溶性,能較快穿透細胞膜微孔蛋白通道,從而迅速在細菌體內達到較高濃度,對腸桿菌科菌的敏感率較高,僅次于亞胺培南,尤其對以陰溝腸桿菌為代表的腸桿菌屬菌,頭孢吡肟的敏感率遠高于第三代頭孢菌素中最優的頭孢他啶,敏感率約高20%。另外,頭孢吡肟對超廣譜β-內酰胺酶的穩定性比第三代頭孢菌素更強。因此,將頭孢他啶與頭孢吡肟或頭孢哌酮-舒巴坦鈉聯用并無協同作用,毫無意義。
理論上青霉素類和氨基糖苷類均為殺菌劑,前者作為繁殖期殺菌劑可使細菌細胞壁缺損,利于后者進入細胞阻礙細菌蛋白質的合成。不同的是氨基糖苷類對靜止期細菌亦有較強作用。對于自體瓣膜的感染性心內膜炎,2009年歐洲心臟協會推薦經驗性治療方案,即為氨芐西林舒巴坦鈉或阿莫西林鈉克拉維酸鉀聯合慶大霉素[6]。另外,聯合用藥可降低氨基糖苷類抗生素在腎皮質的含量,減小其腎毒性。然而也有研究顯示兩者聯用沒有協同作用,甚至對產氨基糖苷磷酸轉移酶的糞鏈球菌而言,阿米卡星與青霉素聯用產生拮抗作用[7]。但二者有配伍禁忌,需分開使用。
根據《抗菌藥物臨床應用指導原則》,抗菌藥物合理聯合應用除了需考慮藥物聯用時是否有協同抗菌作用,盡量減少其毒性反應之外,還需聯合臨床實際考慮抗菌藥物的應用指征,如免疫缺陷者的嚴重感染、單一藥物不能控制的混合重癥感染、易產生耐藥性的感染等[3]。
對確實情況所需的聯合用藥,如萬古霉素與氨基糖苷類聯用,抗菌譜可覆蓋革蘭陽性菌及陰性菌,但會增加腎毒性等毒副作用的矛盾,實際操作時需密切監測患者腎功能指標以及是否聽力功能減退。同時,對于有真菌感染或真菌感染風險而需使用氟康唑等抗真菌藥物的患者,還應定期監測肝功能指標。對說明書有配伍禁忌或拮抗作用的聯合用藥,則需注意用藥時間,間隔分開用藥。而同類藥物重復用藥可從HIS系統設置障礙,從源頭杜絕錯誤聯用的發生。
4 結語
目前,我院靜脈配置中心審方僅能對單袋輸液進行配伍禁忌、藥物相互作用的審核,而同一患者所用的多種藥物聯用情況則需事后點評分析。就藥物療效、相互作用、不良反應等方面而言,本次住院患者抗菌藥物聯合使用抽樣情況基本合理,但仍需改進。一方面,抗菌藥物應用需有更明確的臨床指征,配合藥敏試驗等選擇最有效的藥物組合。同時,聯用藥物種類不宜過多,療程不宜過長。另一方面,藥物選用還需根據臨床實際情況,權衡利弊。
隨著藥師功能的轉變,臨床藥師作為治療團隊中的一名專業人員,更應積極參與臨床抗菌藥物合理使用的工作中,利用自身專業知識優化藥物治療方案,最大程度發揮藥物治療作用,減少或預防藥物不良反應,延緩細菌耐藥,從而實現用藥的安全、合理、有效、經濟[8]。
參考文獻
[1] Kumarasamy KK, Toleman MA, Walsh TR, et al. Emergence of a new antibiotic resistance mechanism in India, Pakistan, and the UK: a molecular, biological, and epidemiological study[J]. Lancet Infect Dis, 2010, 10(9): 597- 602.
[2] 賈公孚, 謝惠民. 臨床藥物新用聯用大全[M]. 2版. 北京: 人民衛生出版社, 2006: 12.
[3] 國家藥典委員會. 中華人民共和國藥典臨床用藥須知:化學藥和生物制品卷(2010年版)[M]. 北京: 中國醫藥科技出版社, 2011: 622-807.
[4] 中華人民共和國國家衛生和計劃生育委員會. 關于進一步開展全國抗菌藥物臨床應用專項整治活動的通知[EB/OL]. (2013-05-06)[2014-03-02]. http://www.moh.gov.cn/mohyzs/s3585/201305/6042979f05cf49609e96410d7314ecae.shtml.
[5] 吳安華, 李春輝, 文毛細, 等. 2010年中國740所醫院住院患者抗菌藥物日使用率調查[J]. 中國感染控制雜志, 2012, 11(1): 7-11.
[6] 施仲偉. 從最新指南看感染性心內膜炎防治策略重大改變[J]. 中國處方藥, 2009, 92(11): 36-39.
[7] 王金有. 臨床常見的抗菌藥物聯合應用探索[J]. 中外醫療, 2009(1): 83.
[8] 賈丹, 褚燕琦, 王育琴. 臨床藥師與抗菌藥物合理應用[J]. 中國執業藥師, 2012, 9(6): 49-56.
(收稿日期:2014-03-17)

