22例胰腺實性-假乳頭狀瘤患者的CT結果分析
汪黎明 張靜靜
1.武警浙江省總隊嘉興醫院影像科,浙江嘉興 314000;2.南京醫科大學,江蘇南京 210029
經濟水平的提升使得人們的生活質量得到了一定程度的改善,現代人們對于醫療保健的重視程度也隨之增高,而消化道疾病作為臨床上發病率較高的一類疾病,更是受到了社會各界的廣泛關注。消化道腫瘤在消化道疾病中占有較大的比重,然而胰腺實性-假乳頭狀瘤(SPTP)卻是一種在臨床上較為少見、發病率較低,組織來源尚未得到統一定論的分化程度較低的惡性腫瘤[1]。據統計,這類腫瘤在所有胰腺良性與惡性腫瘤中的比例僅為2.7%,且絕大多數的發病群體為年輕女性[2]。在臨床上常用的輔助診察手段有CT、超聲診察等,對于疾病的發現與確診有著重要意義。因此,本研究對胰腺實性-假乳頭狀瘤患者的CT報告與病程記錄進行回顧性分析,探討了該疾病的CT診斷與鑒別診斷。
1 資料與方法
1.1 一般資料
選取2012年11月~2013年 1月武警浙江省總隊嘉興醫院消化內科收住入院的胰腺實性-假乳頭狀瘤患者22例為觀察對象,患者年齡16~42歲,平均(24.3±2.1)歲,其中男 1例,女 21例。5例患者在腹部觸診時可捫及包塊,其余患者未出現任何陽性體征。臨床表現:主要癥狀表現為腹部疼痛且伴有反酸、納差等消化道癥狀的有7例;無明顯疼痛的有15例,其中體檢時發現腹部占位的有11例,其余4例均為已行過 SPTP切除手術后 5~10年內復發腹腔腫瘤,見表1。選取標準:①所有患者均接受手術切除治療,并經過病理學以及免疫組織化學證實所患疾病為胰腺實性-假乳頭狀瘤;②所有患者均未患有影響本研究結果的任何其他臟器或系統疾病,且患者的精神意識均為正常。

表1 22例患者的臨床資料
1.2 方法
1.2.1 病理學檢查方法 對采用所選取的患者在接受手術治療時在病灶范圍內選擇多個點取樣做病理標本檢查,觀察治療范圍內的組織與周圍組織的關系。病理學檢查按照常規病理學切片檢查的步驟進行:首先對病理切片進行蘇木精-伊紅染(HE)色以及過碘酸反應(PAS)染色處理,免疫組織化學染色依照Envision法進行,同時假設陽性對照與陰性對照;然后,將染色后的病理切片進行脫蠟水洗處理,放置于pH為6的檸檬酸緩沖液中煮沸并保溫各10 min,進行抗原修復處理;最后,選擇適當的第一抗體,并根據二氨基聯苯胺(DAB)顯色結果判斷病理切片染色的陰性與陽性。
1.2.2 CT檢查方法 CT掃描前對患者進行靜脈造影處理,使用二丙醇胺乙酰胺酸(優維顯)溶液(90±10)mL作為造影劑,以3.25 mL/s的速度沿肘靜脈注射入檢查者體內,動脈期及門靜脈期的延遲時間分別為(25±5)、(62±3)s[3]。 所有患者均在美國 GE 螺旋 CT 機的條件下行掃描檢查[4],調整CT機參數,電壓設定為120 kV,電流 150 mA,掃描層厚度設定為 0.5 cm,螺距為1,層間距離0.5 cm,掃描位為橫軸,掃描范圍為橫膈頂端至腎臟下級之間區域,掃描方式為平掃以及增強CT掃描。CT掃描需要在兩名臨床工作經驗豐富的醫師操作下進行,并采用兩名醫師同時閱片的方式,對患者CT圖像中顯示的病灶的形狀、大小、病灶邊緣清晰程度、囊性成分與實性成分比例、囊壁特點以及CT強化特點進行分析。
2 結果
患者的CT檢查結果:癌變部位在胰臟頭部9例,胰臟體部或尾部10例,腹膜后2例;CT平掃結果提示腫瘤為圓形、卵圓形或呈現分葉形,邊緣較清楚,大多可見完整的包膜;CT下可見腫瘤內部有囊性與實性成分,但囊實性成分的比例不同,其中,以囊性成分為主13例,囊實成分相仿6例,實性成分為主3例。見表2。病變部位在胰頭部和的CT圖像如圖1所示:呈囊實性,以囊性成分為主,見強化包膜,中心可見高密度鈣化灶。病變部位在胰尾部分別如圖2所示:呈橢圓形,密度稍低,較均勻。

表2 22例患者CT報告結果
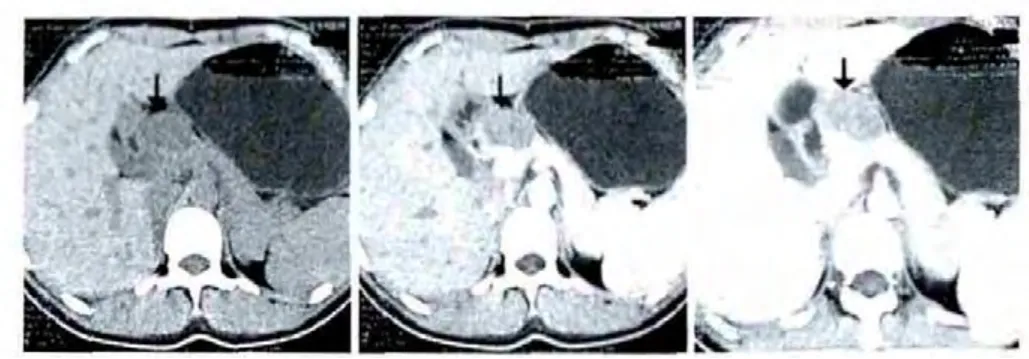
圖1 病變部位在胰頭部的CT表現
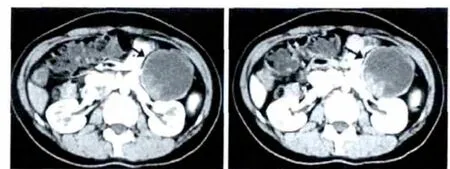
圖2 病變部位在胰尾部的CT表現
3 討論
在臨床上的病理學領域中,SPTP又可稱為實性-乳突狀上皮腫瘤、乳頭狀囊性腫瘤等,是一類發病率較低、惡性分化程度較低的消化道腫瘤。SPTP早在20世紀50年代末期被首次發現,并以首次發現者的名字命名,直至1996年被世界衛生組織更名為SPTP并沿用至今[5]。
3.1 胰腺實性-假乳頭狀瘤的發病特點
SPTP可見于胰腺的任何位置,在臨床上以發生于胰腺頭部與胰腺尾部最為常見,病灶部位在腹膜后與肝臟處也偶爾可見,且病灶通常以單個獨立形態出現,復合發生在胰腺以外器官及系統的較為少見[6]。據報道,SPTP的患者通常無臨床體征,少數會出現腹部脹痛及胃腸道反應[7]。本研究中病灶部位在胰臟頭部的有11例,病灶部位在胰臟體部或尾部的有10例,病灶部位在腹膜后的有1例,且22例患者中只有7例患者有腹部不適等癥狀發生,其余15例均無任何癥狀,與文獻中記載無異。此外,SPTP的高發人群為年輕女性[6],據統計,該疾病在 10例患者中有 9例為女性患者,且該疾病的平均發病年齡為(22.00±2.17)歲。由于該疾病的惡性分化度較低,通常在手術治療后患者的存活率較高。本研究中的22例患者的平均年齡為(24.3±2.1)歲,且其中有 22例女性患者,與文獻中的數據相吻合。
3.2 CT在SPTP診斷和鑒別診斷中的作用
通常來說,在胰腺疾病的診斷與鑒別診斷過程中,CT技術往往擔當了重要的角色。就STPT而言,其CT檢查報告具有較強的特異性,腫瘤在CT下可見明顯包膜,且包膜完整性高、厚度較大、邊界清晰,且不同患者的CT提示腫瘤存在有不同比例的囊性成分與實性成分兩種結構[7]。在CT平掃下的實性成分呈現密度較低的影像,造影后動脈期呈現較輕程度的強化,門靜脈期則強化明顯,囊性結構在CT平掃與增強掃描下均呈現較低密度的影像。例如,在CT下還可見到其他表象如病灶鈣化、周圍血管受累等,而這些情況都在臨床上較為少見的。此外,SPTP一般不會造成胰管與膽道系統的擴張,只有部分病變部位在胰腺頭部且腫瘤體積較大的病灶會對胰管與膽道系統產生壓迫作用。
3.3 鑒別診斷要點分析
除上述幾點之外,在診斷SPTP時還應注意與無功能性胰島細胞瘤、胰腺囊腺瘤、胰腺癌等病癥的區分[7],上述幾種疾病的鑒別診斷要點如下所述:
3.3.1 無功能性胰島細胞瘤 疾病患者的臨床體征大多數不明顯,CT結果提示多為突出胰腺表面的囊性與實性占位病變,病灶周圍可出現鈣化,然而在增強CT掃描下患者的動脈期與門靜脈期的強化度明顯高于胰腺組織,此外,動脈期病變強化度比門靜脈期的高,這與SPTP的強化程度不同,后者在CT增強下的強化度比胰腺組織低,且強化呈漸進性改變。
3.3.2 胰腺囊腺瘤 此病在中老年女性患者中常見,囊性結構占有大部分比例,病灶內部可發現分隔與壁結節,且在增強CT下會呈現強化。
3.3.3 胰腺癌 該病是一種消化道惡性腫瘤,高發于中老年人,病灶邊緣不清晰,增強CT下無明顯變化,病變易侵襲周圍組織、血管與臟器[8-10]。
綜上所述,通過本研究中對STPT的CT診斷及鑒別要點的闡述,認清該疾病的CT表現特點與類似疾病的鑒別診斷注意事項,從而可有效避免誤診的發生。
[1]繆飛,展穎,王曉穎,等.胰腺實性-假乳頭狀瘤的 CT診斷和鑒別診斷[J].中華放射學雜志,2013,10(5):101-102.
[2]李斌,秦明偉,肖雨,等.胰腺實性假乳頭狀瘤的CT診斷及鑒別診斷[J].中國醫學科學院學報,2011,12(2):128-129.
[3]胡良波,杜瑛,楊全,等.胰腺實性-假乳頭狀瘤的 CT和MRI診斷及鑒別診斷 [J].中國臨床醫學影像雜志,2009,7(3):314-316.
[4]韓金霞,韓桂華,王靜,等.胰腺實性-假乳頭狀瘤病理分析及鑒別診斷初探[J].中國社區醫師:醫學專業,2013,8(3):108-109.
[5]林增如,董鏗,鄭春紅.胰腺實性假乳頭狀瘤的CT診斷[J].中國 CT 和 MRI雜志,2011,6(12):264-265.
[6]蘇宇征,孫斌,薛蘊菁,等.胰腺實性假乳頭狀瘤的 CT和 MRI診斷[J].中國 CT 和 MRI雜志,2010,4(20):253-254.
[7]王佳,張偉強,王立章,等.胰腺實性假乳頭狀瘤的 CT診斷 9 例分析[J].腫瘤學雜志,2013,2(14):367-368.
[8]周海洋,吳劍揮,郝純毅.胰腺實性假乳頭狀瘤 27例臨床診療分析[J].臨床肝膽病雜志,2013,29(1):54-57.
[9]陳杰.胰腺腫瘤的病理診斷和鑒別診斷[J].臨床肝膽病雜志,2013,29(1):45-49.
[10]張杰,溫平貴,杜秀琴.胰腺實性假乳頭狀瘤 CT表現與鑒別診斷[J].醫藥論壇雜志,2011,04(30):189-191.

