Rood療法超早期干預(yù)早產(chǎn)兒的效果
吳滿紅,常燕群,彭武江,李容漢,曾柳苑,黃智能
早產(chǎn)有引起與永久性傷殘相關(guān)的腦損傷的高度風(fēng)險(xiǎn)[1],早產(chǎn)兒,特別是低出生體重早產(chǎn)兒,神經(jīng)行為系統(tǒng)出現(xiàn)異常的概率大大增加,包括腦癱、癲癇、精神發(fā)育遲緩、語言障礙、行為及學(xué)習(xí)障礙等[2]。本科對(duì)入住新生兒重癥監(jiān)護(hù)室(NICU)胎齡>32周的高危腦損傷早產(chǎn)兒,實(shí)施了以Rood療法為主的超早期干預(yù)治療,結(jié)果如下。
1 資料與方法
1.1 一般資料
2011年9月~2013年3月入住本院NICU、胎齡>32周的高危腦損傷早產(chǎn)兒共309例,符合標(biāo)準(zhǔn)的共173例,失訪25例,共研究148例。診斷根據(jù)《實(shí)用新生兒學(xué)》第3版[3],包括下列情況之一者為高危腦損傷兒:①出生時(shí)有窒息;②5 min Apgar評(píng)分≤7;③羊水Ⅲ度污染;④有宮內(nèi)窘迫史;⑤母親有妊娠高血壓綜合征史;⑥低血糖(<1.7 mmol/L);⑦新生兒缺氧缺血性腦病;⑧新生兒呼吸窘迫綜合征等。排除標(biāo)準(zhǔn):①有遺傳代謝病、腦發(fā)育畸形等先天異常;②肺、肝、腎、造血系統(tǒng)及內(nèi)分泌系統(tǒng)、心臟等有嚴(yán)重疾病;③嚴(yán)重并發(fā)癥不能耐受治療;④嚴(yán)重皮膚破損。
根據(jù)家長意愿分為干預(yù)組74例,常規(guī)組74例。兩組在出生體重、性別、胎齡(周)、5 min Apgar評(píng)分、入院日齡(d)上無顯著性差異(P>0.05)。見表1。
1.2 干預(yù)方法
兩組入NICU后均行常規(guī)診治、早產(chǎn)兒日常護(hù)理
及早產(chǎn)兒飲食。干預(yù)組在此基礎(chǔ)上,于生命體征穩(wěn)定
后即給予以Rood療法為主的干預(yù)治療,包括經(jīng)皮促進(jìn)技術(shù)、本體感覺促進(jìn)技術(shù)和特殊抑制技術(shù)3部分[4]。具體方法如下。
1.2.1 促進(jìn) ①觸覺刺激:用棉棒與手指快速刷擦和輕
觸摸。②溫度刺激:用冰棉簽快速擦過皮膚。③牽拉肌肉:快速、輕微地牽拉肌肉。④用指尖對(duì)肌腱或肌
腹進(jìn)行輕輕的叩打。⑤伸張性壓迫:治療師的拇指、食指和中指捏成束狀,置于皮膚表面上,使手指下的皮膚變形,皮下的肌纖維被充分伸張。⑥特殊感覺刺激(音樂、色彩等)。
1.2.2 抑制 ①溫度刺激:溫水浴(30~35℃)。②持續(xù)的牽張。③緩慢搖擺、輕擦。④輕微的關(guān)節(jié)擠壓。
1.2.3 吞咽刺激 ①輕刷唇、面及咽部。②冰棉簽刺激唇、面部及下頜前部。
治療時(shí)間一般10~20 min,每天1次,直至早產(chǎn)兒達(dá)到出院標(biāo)準(zhǔn)出院。
早產(chǎn)兒出院標(biāo)準(zhǔn)參考文獻(xiàn)[5]。患兒實(shí)際治療10~35次,平均22次。
1.3 評(píng)定方法
所有患兒在28 d(校正胎齡達(dá)足月)時(shí)采用鮑秀蘭等制定的新生兒行為神經(jīng)測定(Neonatal Behavioral Neurological Assessment,NBNA)20項(xiàng)評(píng)分法[6]進(jìn)行評(píng)定。
1.4 統(tǒng)計(jì)學(xué)分析
采用SPSS 13.0統(tǒng)計(jì)軟件進(jìn)行獨(dú)立樣本t檢驗(yàn)。顯著性水平α=0.05。
2 結(jié)果
干預(yù)組NBNA評(píng)分為(36.7±1.8),常規(guī)組為(34.8±1.3)。因兩組總體方差不齊,進(jìn)行t′檢驗(yàn),t′=7.3612,P<0.05。
分項(xiàng)評(píng)分顯示,兩組在行為能力、主動(dòng)肌張力、被動(dòng)肌張力及一般評(píng)估之間均有非常高度顯著性差異(P<0.001),原始反射無顯著性差異(P>0.05)。見表2。
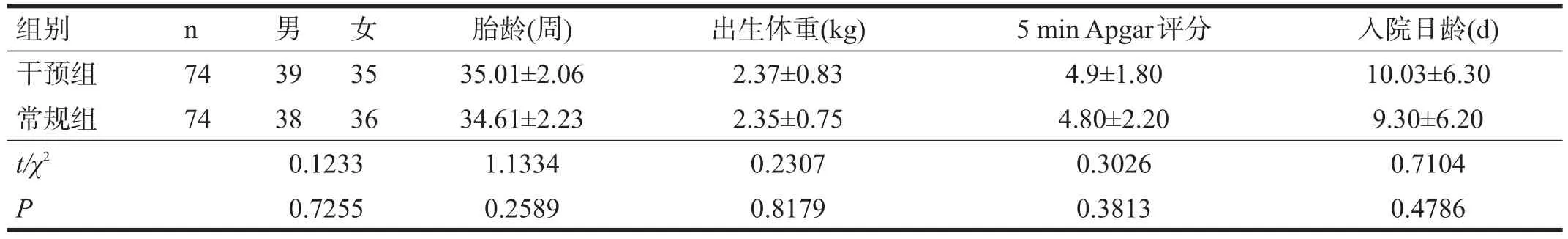
表1 兩組早產(chǎn)兒一般情況比較
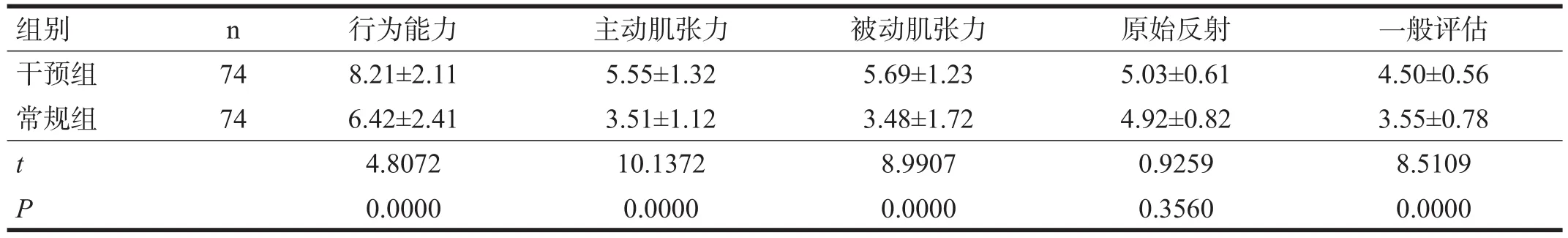
表2 兩組早產(chǎn)兒28 d(校正胎齡達(dá)足月)NBNA各項(xiàng)得分比較
3 討論
早產(chǎn)兒因胎齡不足和存在腦損害危險(xiǎn)因素,常表現(xiàn)為神經(jīng)系統(tǒng)解剖、生理發(fā)育不成熟和智力低下[7]。早產(chǎn)并發(fā)其他高危因素更容易導(dǎo)致嬰幼兒神經(jīng)系統(tǒng)的發(fā)育異常[8],表現(xiàn)為運(yùn)動(dòng)控制能力、對(duì)環(huán)境刺激的反應(yīng)能力、調(diào)節(jié)能力下降和反射異常[9-10]。國外報(bào)道,早產(chǎn)兒因產(chǎn)前、產(chǎn)時(shí)腦損傷而致腦癱的可能性是足月兒的8倍。
腦神經(jīng)在發(fā)育早期具有很強(qiáng)的可塑性。嬰兒早期,尤其是在0~4個(gè)月齡,大腦神經(jīng)細(xì)胞處于生長旺盛期,神經(jīng)細(xì)胞之間的突觸數(shù)目迅速增加,神經(jīng)髓鞘發(fā)育形成。與此同時(shí),神經(jīng)回路存在不穩(wěn)定性,環(huán)境刺激可以塑造皮質(zhì)的細(xì)胞結(jié)構(gòu);豐富的早期環(huán)境刺激和功能訓(xùn)練,可促進(jìn)腦細(xì)胞的發(fā)育和髓鞘的形成,使大腦重組其功能,修復(fù)腦損傷,預(yù)防和減少腦癱的發(fā)生[11]。早期持續(xù)干預(yù)能為大腦提供良好的刺激,最大程度發(fā)揮腦細(xì)胞的可塑性和代償潛能[12]。Liu等認(rèn)為,病情穩(wěn)定后應(yīng)及時(shí)進(jìn)行NBNA評(píng)分,<35分或伴有神經(jīng)系統(tǒng)癥狀者應(yīng)根據(jù)評(píng)分情況及時(shí)進(jìn)行干預(yù)[13-14]。Alvarado-Guerrero等發(fā)現(xiàn),對(duì)低出生體重早產(chǎn)兒出生后即開始干預(yù)治療,到糾正胎齡6個(gè)月時(shí),經(jīng)Bayley嬰幼兒發(fā)育量表測試,干預(yù)組智力發(fā)育指數(shù)(MDI)和操作發(fā)育指數(shù)(PDI)均高于對(duì)照組[15]。
本研究在常規(guī)治療的基礎(chǔ)上,自早產(chǎn)兒生命體征基本平穩(wěn)后,于NICU住院時(shí)采取Rood療法為主的超早期干預(yù)治療,以抑制患兒異常姿勢等異常神經(jīng)征象,促進(jìn)早產(chǎn)兒早期動(dòng)作、感覺、觸覺、認(rèn)知、吞咽等的發(fā)展,對(duì)早產(chǎn)高危腦損傷兒的行為神經(jīng)能力有著積極的影響。本研究中兩組患兒在原始反射方面未顯示出差異,考慮到與試驗(yàn)觀察時(shí)間不長有關(guān)。
Rood療法由美國Margaret Rood在20世紀(jì)50年代創(chuàng)立,又稱多種感覺刺激治療法或皮膚感覺輸入促進(jìn)技術(shù)。主要強(qiáng)調(diào)選用有控制的感覺刺激,按個(gè)體發(fā)育順序,通過應(yīng)用某些動(dòng)作,引出有目的的反應(yīng);使用適當(dāng)感覺刺激使肌張力正常化,并誘發(fā)出所需要的肌肉反應(yīng)。早產(chǎn)兒由于發(fā)育不成熟,肌張力往往低下。而Rood治療技術(shù)的本體感覺促進(jìn)技術(shù)能通過刺激存在于肌梭、肌腱或關(guān)節(jié)內(nèi)的本體感受器,達(dá)到促進(jìn)肌肉收縮,促進(jìn)關(guān)節(jié)穩(wěn)定的作用。這一技術(shù)對(duì)關(guān)節(jié)穩(wěn)定性差、肌力相對(duì)不足、肌張力低下者有很好的治療效果。另外,由于早產(chǎn)兒體質(zhì)較弱,運(yùn)動(dòng)量不宜過大、過強(qiáng),Rood治療技術(shù)中有些手法與中國傳統(tǒng)中醫(yī)的按摩、叩擊手法相似,手法輕柔,對(duì)降低肌張力、增強(qiáng)肌力等有很好的作用。
遠(yuǎn)期追蹤與評(píng)估尚需進(jìn)一步研究。
[1]邵肖梅,桂永浩.胎兒和新生兒腦損傷[M].上海:科技教育出版社,2007.
[2]Martínez-Cruz CF,Poblano A,Fernández-Carrocera LA,et al.Association between intelligence quotient scores and extremelly low-birth weight in school-age children[J].Arch Med Res,2006,37(5):639-645.
[3]金漢珍,黃德珉,官希吉.實(shí)用新生兒學(xué)[M].3版.北京:人民衛(wèi)生出版社,2003:421-771.
[4]于兌生,惲?xí)云?運(yùn)動(dòng)療法與作業(yè)療法[M].北京:華夏出版社,2002:350.
[5]馬加寶,陳凱.臨床新生兒學(xué)[M].濟(jì)南:山東科學(xué)技術(shù)出版社,2002:45.
[6]鮑秀蘭.新生兒行為能力和測查方法[J].實(shí)用診斷與治療雜志,2003,17(6):441-443
[7]Casey PH,Bradley RH,Whiteside-Mansell L,et al.Effect of early intervention on 8-year growth status of low-birth-weight preterm infants[J].Arch Pediatr Adolesc Med,2009,163(11):1046-1053.
[8]席冰玉,吳衛(wèi)紅,鄒麗萍,等.早產(chǎn)兒早期兩種神經(jīng)系統(tǒng)評(píng)估方法的比較[J].中國康復(fù)理論與實(shí)踐,2010,16(7):605-607.
[9]Ohgi S,Akiyama T,Fukuda M.Neurobehavioural profile of low-birth weight infants with cystic periventricular leukomalacia[J].Dev Med Child Neurol,2005,47(4):221-228.
[10]Chen CC,Huang CB,Chung MY,et al.Periventricular echogenicity is related to delayed neurodevelopment of preterm infants[J].Am JPerinatol,2004,21(8):483-489.
[11]劉晟,萬致婷,周玉香,等.超早期綜合康復(fù)治療早產(chǎn)兒圍生期腦損傷近期療效觀察[J].蚌埠醫(yī)學(xué)院學(xué)報(bào),2011,36(7):756-758.
[12]劉敏.早期識(shí)別和防治新生兒腦損傷[J].中國實(shí)用醫(yī)藥,2011,6(20):213-214.
[13]Liu J,Bann C,Lester B,et al.Neonatal neurobehavior predicts medical and behavioral outcome[J].Pediatrics,2010,125(1):90-98.
[14]Hielkema T,Blauw-Hospers CH,Dirks T,et al.Does physiotherapeutic intervention affect motor outcome in high-risk infants?An approach combining a randomized controlled trial and process evaluation[J].Dev Med Child Neurol,2011,53(3):8-15.
[15]Alvarado-Guerrero I,Poblano A,Marosi E,et al.Early intervention in the neurodevelopment of premature infants during the first six monthsof life[J].Neurosci Med,2011,2:104-109.

