對比不同程度妊娠高血壓綜合征的妊娠結局差異
陳林麗,趙莉萍
(內蒙古包頭市包鋼第三職工醫院,內蒙古 包頭 014000)
對比不同程度妊娠高血壓綜合征的妊娠結局差異
陳林麗,趙莉萍
(內蒙古包頭市包鋼第三職工醫院,內蒙古 包頭 014000)
目的分析不同程度妊娠高血壓綜合征下妊娠結局的差異。方法選取我院收治的妊娠高血壓綜合征患者90例為觀察組,其中重度12例,輕中度78例,再隨機選90例正常產婦做為對照組。觀察不同程度的妊高癥對妊娠結局的影響。結果重度妊高癥產婦產下的新生兒的剖宮產率、新生兒窒息率、早產率、胎兒窘迫率、并發癥發生率等均明顯高于輕中度,(P<0.05)。對照組新生兒各項指標均優于觀察組,(P<0.05)。結論妊娠高血壓綜合征會對妊娠結局帶來不良影響,重度妊高癥危害性明顯高于輕中度,應及時采取對策,提高母嬰預后。
妊高癥;妊娠結局;分娩
在我國妊高癥發病率約為5%~10%,是導致孕婦死亡最常見的病因[1]。其主要臨床表現為高血壓、水腫、蛋白尿等,致死率高達16%,嚴重影響著產婦的妊娠結局。本次調查針對不同程度的妊高癥對妊娠結局的影響進行研究,現報道如下。
1 資料與方法
1.1 一般資料
選取2013年1月~2014年1月我院收治的妊娠期高血壓綜合征患者90例,年齡25~42歲,平均年齡(35.2±0.9)歲。全部孕產婦自妊娠20周后均伴有不同程度的高血壓、水腫、尿中有蛋白。其中心腎功能衰竭者2例,抽搐3例、昏迷4例。均經確診為妊高癥患者,并按病變程度分為重度、中度、輕度三組。觀察組中重度妊高癥12例,輕中度78例。再選同期正常孕產婦90例為對照組,年齡23~36歲,平均年齡(33.4±0.7)歲。
1.2 方法
對確診為妊高癥的孕產婦及對照組正常產婦進行定期檢查和跟蹤隨訪,直至分娩結束。并對妊高癥產婦的胎盤早剝、左心衰、妊娠高血壓(HELLP)綜合征、急性腎功能衰竭、彌散性血管內凝血(DIC)等并發癥進行觀察。記錄兩組產婦的分娩方式、胎兒窘迫情況、新生兒窒息情況、早產情況的等指標。
1.3 統計學處理
所有數據均采用SPSS17.0軟件進行統計分析,計量資料采用“”表示,計量資料組間比較采用樣本t檢驗,計數資料以百分數(%)表示,采用x2檢驗,以P<0.05為差異有統計學意義。
2 結 果
2.1 兩組產婦妊娠結局比較
重度妊高癥產婦組產下的新生兒的剖宮產率、新生兒窒息率、早產率、胎兒窘迫率均明顯高于對照組正常產婦產下的新生兒,兩組數據差異有統計學意義(P<0.05)。見表1。
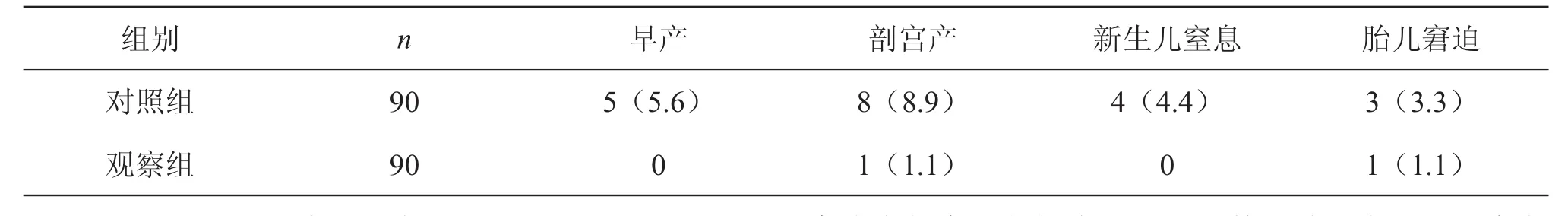
表1 兩組產婦妊娠結局比較 [n(%)]
2.2 不同程度妊高癥對產婦妊娠結局的影響
重度妊高癥產婦產下的新生兒的剖宮產率、新生兒窒息率、早產率、胎兒窘迫率均明顯高于輕中度妊高癥產婦產下的新生兒,兩組數據差異有統計學意義(P<0.05)。見表2。

表2 不同程度妊高癥對產婦妊娠結局的影響 [n(%)]
2.3 并發癥情況比較
觀察組12例重度妊高癥患者中,胎盤早剝2例(16.7%)、左心衰1例(8.3%)、HELLP綜合征1例(8.3%)、急性腎功能衰竭2例(16.7%)、彌散性血管內凝血2例(16.7%),并發癥總發生率為66.7%。78例輕中度妊高癥患者中,胎盤早剝2例(2.6%)、左心衰1例(1.3%)、HELLP綜合征1例(1.3%)、急性腎功能衰竭0例、彌散性血管內凝血0例,并發癥總發生率為5.1%。重度妊高癥產婦并發癥發生率要明顯高于輕中度妊高癥產婦的并發癥發生率,兩組數據差異有統計學意義(P<0.05)。
3 討 論
妊高癥主要病理機制為產婦全身小動脈痙攣,管腔變窄,致使周圍阻力增大,血管內皮細胞受損,而導致細胞通透性增加,體液及蛋白質外滲增多,產婦就會出現高血壓、水腫、蛋白尿等表現[2]。與此同時,產婦全身各組織、器官處于缺血缺氧狀態,導致患者出現肺水腫、腦出血等病理改變,嚴重者危及母嬰健康及生命安全。隨著妊高癥病變程度加重,各種并發癥發生率也顯著升高,導致妊娠結局不斷惡化。由于妊高癥病情較為危重,正常分娩危險性大,有大量研究表明[3]:剖宮產適用于難以控制病情,盆骨異常,不能進行正常分娩的產婦,現已成為較為成熟、常用的終止妊娠方式,因此重度妊高癥產婦常通過剖宮產來終止妊娠。本次研究中,重度妊高癥產婦剖宮產率高達50%,明顯高于正常產婦及輕中度產婦的剖宮產率。此外重度妊高癥并發癥發生率明顯高于中輕度妊高癥產婦,剖宮產率、新生兒窒息率、早產率、胎兒窘迫率等均明顯高于輕中度妊高癥產婦及正常產婦產下的新生兒。可能的原因是妊高癥產婦妊娠晚期時機體多處于高凝狀態,同時產婦凝血纖溶功能異常、血管痙攣等狀態,使機體出現血栓,隨著病情惡化,就會出現胎盤早剝、子癇等,這些因素相互促進,增大了并發癥的發生率[4]。
有文獻報道指出[5],產婦精神緊張、妊娠年齡大、營養缺乏、肥胖等是導致妊高癥發生的高危因素。因此,為了保證母嬰妊娠結局,防止病情惡化,在每次產檢時應指導產婦進行合理膳食,加強心理護理、營養支持,積極糾正產婦各組織器官缺血缺氧狀態,促進對血壓的控制,以取得良好的妊娠結局。
[1] 龔蘭艷.不同程度妊娠高血壓綜合征對妊娠結局的影響觀察[J].中國醫藥指南,2012,16(4):205-206.
[2] 楊浮瓊.不同程度妊娠高血壓綜合癥對妊娠結局的影響觀察[J].中國民族民間醫藥,2012,10(3):82-83.
[3] 戴振芬.不同程度妊娠高血壓綜合征對妊娠結局的影響研究[J].中國現代醫生,2012,21(11):44-45.
[4] 楊亞娟,稅密俠.不同程度妊娠高血壓綜合癥對妊娠結局的影響分析[J].航空航天醫學雜志,2014,03(6):330-331.
[5] 陳文燕.不同程度妊娠期高血壓綜合征對妊娠結局的影響分析[J].醫學理論與實踐,2014,18(6):2471-2473.
Comparison of different degree pregnancy induced hypertension syndrome of pregnancy outcome differences
CHEN Lin-li,ZHAO Li-ping
(Mongolia baotou steel three hospital of obstetrics andgynecology, Mongolia Baotou 014000,China)
ObjectiveTo analyze the pregnancy outcomes under different degree of pregnancyinduced hypertension syndrome.MethodsChoose 90 cases of pregnancy-induced hypertension syndrome patients of our hospital, as the observationgroup, including 12 cases of severe, mild-to-moderate 78 cases, randomly selected 90 normal women as controlgroup. To observe the effects of different degree of pih on pregnancy outcome.ResultsSevere pih womengave birth to the newborn rate of cesarean section rate, neonatal asphyxia, premature birth rate, the rate of fetal distress, such as complication rates were significantly higher than that of mild-to-moderate,(P<0.05). Neonatal the indicators are better than the observationgroup, the controlgroup, (P<0.05).ConclusionPregnancy-induced hypertension syndrome can bring bad effects on pregnancy outcome, severe pih significantly higher than that of mild-to-moderate, should take timely measures, improve maternal and infant prognosis.
Pih; Pregnancy outcome; Childbirth
R714.246
B

